УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ ПРЕДПЛЕЧЬЯ СНИМОК ПРЕДПЛЕЧЬЯ В ПРЯМОЙ ЗАДНЕЙ ПРОЕКЦИИ
Назначение снимка.
Укладка больного для выполнения снимка. Больной сидит боком к столу.
Рука отведена, расположена на столе или на подставках. Кассета размером 18X24 или 24X30 см, наполовину перекрытая листом просвинцованной резины, располагается под задней поверхностью предплечья таким образом, чтобы на снимке были захвачены проксимальные и дистальные концы костей. Пучок рентгеновского излучения направляют на середину предплечья перпендикулярно кассете. Фокусное расстояние — 100 см (рис. 337).
СНИМОК ПРЕДПЛЕЧЬЯ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок чаще всего выполняют при травме в сочетании со снимком в прямой задней проекции.
Укладка больного для выполнения снимка. Больной сидит боком к столу.
Предплечье и кисть прилежат к столу ульнарной поверхностью. Положение кассеты и центрация пучка рентгеновского излучения такие же, как при выполнении прямого заднего снимка предплечья (рис. 339).
Информативность снимка. На снимке видны диафизы и метаэпифизы обеих костей предплечья, корковое вещество и мозговые полости костей (рис.340, 341).
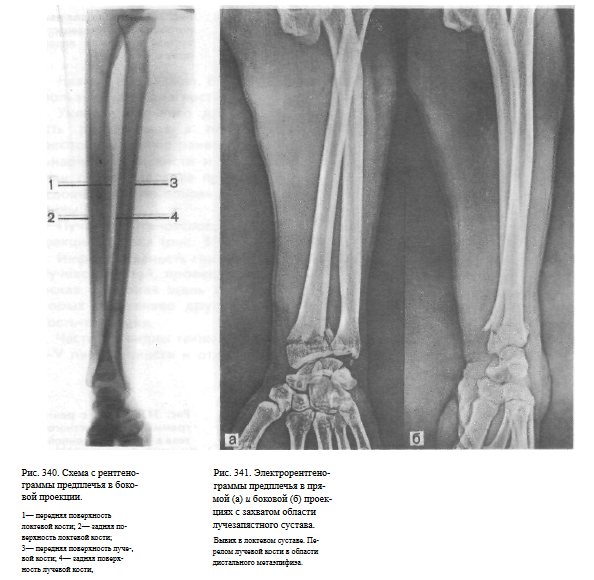
СНИМОК ЛУЧЕЗАПЯСТНОГО СУСТАВА В БОКОВОЙ УЛЬНАРНОЙ ПРОЕКЦИИ
Назначение снимка. Вместе со снимком в прямой проекции чаще всего используют для диагностики травмы.
Укладка больного для выполнения снимка. Больной сидит у стола.
Кисть располагают в плоскости, перпендикулярной плоскости стола.
Неэкспонированную ранее половину кассеты 18X24 см подкладывают под ульнарный край кисти и предплечья таким образом, чтобы ее средней линии соответствовала проекция суставной щели лучезапястного сустава.
Экспонированную половину кассеты перекрывают листом просвинцованной резины.
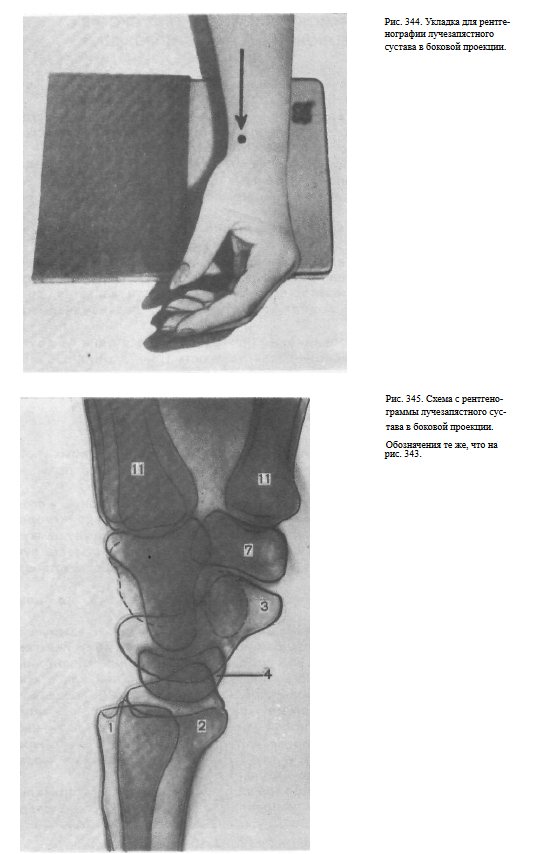
Пучок рентгеновского излучения направляют отвесно, соответственно проекции сустава (рис. 344).
Информативность снимка. На снимке видны дистальные концы локтевой и лучевой костей, проекционно накладывающиеся друг на друга; рентгеновская суставная щель лучезапястного сустава и кости запястья, среди которых отчетливее других выделяются полулунная, ладьевидная кость и кость-трапеция.
Частично видны также проекционно накладывающиеся одна на другую II—V пястные кости и отдельно— I пястная кость (рис. 345).
Рентген
Рентгенография – это метод лучевой диагностики с применением рентгеновского излучения, он используется достаточно часто.
Методы рентгенографии большей частью не опасны для человека, облучение очень маленькое, не превышающее допустимых норм.
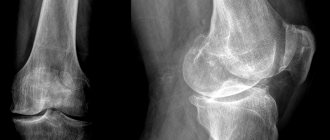
При исследовании руку пациента просвечивают и отображают на рентгенограмме, т.е. на снимке. Здесь можно увидеть структуру локтевой и лучевой кости, их положение, размеры, толщину.
Сделать диагностику помогает рентген перелома лучевой кости. На снимке в двух проекциях можно увидеть место перелома, расположение костей относительно друг друга и определить тяжесть травмы.
На рентгенограмме лучевая кость отображается в виде белого продолговатого образования (смотрите фото).
На рентгене лучевой кости после перелома будут видны линии излома в виде темных полосок разной толщины. Костные отломки разъединяются такими полосками.
Рентген лучевой кости в типичном месте делают после обращения пациента в травмпункт. Пострадавший жалуется на боли, травматолог может определить деформацию и отек лучезапястного сустава.
Чтобы выбрать правильное лечение на снимке нужно учесть угол наклона, высоту суставной поверхности лучевой кости. Обязательно отследить соотношение костей предплечья и запястья, характер травмы, состояние мягких тканей. При типичном переломе нужно сделать снимок в разных проекциях.
При переломе лучевой кости у ребенка диагноз ставится также по рентгену кисти. В норме срастание происходит примерно за месяц.
Следует помнить, что ионизирующее излучение воспринимается детьми больше, чем взрослыми. Организм ребенка развивается, и рентгеновский луч опасен для клеток, которые активно делятся. Рентген пациентам младше 14 лет сделают только по обоснованным показаниям. Рентгеноскопия назначается педиатрами редко. При назначении такого обследования соблюдают определенные меры безопасности. Рентгеновские лучи должны падать только на часть тела, которая исследуется, чтобы не превысить норму облучения.
Также ограничение этого вида исследования применяется и к беременным женщинам.
СНИМОК ЛУЧЕЗАПЯСТНОГО СУСТАВА В КОСОЙ ЛАДОННОЙ ПРОЕКЦИИ
Назначение снимка. Снимок применяют для уточнения данных, полученных при анализе рентгенограмм лучезапястного сустава в прямой и боковой проекциях.
Укладка больного для выполнения снимка. Больной сидит боком к столу.
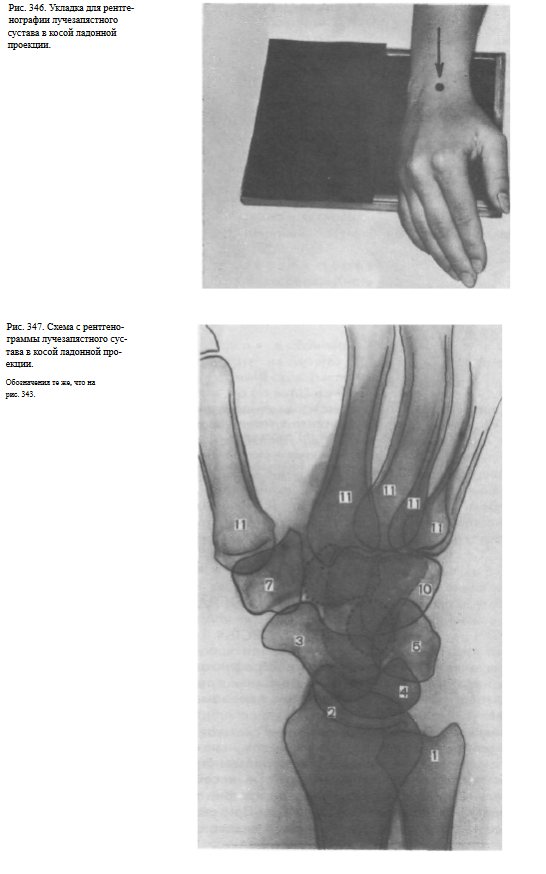
Кисть прилежит к столу ульнарным краем, наклонена в ладонную сторону на 45°. Для фиксации под ладонь и I палец можно подложить подушечку из белой ваты. Кассету размером 13X18 см подкладывают под область лучезапястного сустава с таким расчетом, чтобы суставная щель соответствовала средней линии кассеты.
Пучок рентгеновского излучения направляют отвесно на центр кассеты (рис. 346).
Информативность снимка. На снимке видны те же анатомические образования, что и на снимках в основных проекциях (рис. 347).
Рентгенография в косой проекции может быть полезна для выявления тонкой линии перелома, надлома или небольшого участка деструкции, так как в крае образующее положение здесь попадают те отделы костей, которые не видны ни на прямом, ни на боковом снимках. С этой же целью производят снимки лучезапястного сустава в косой тыльной проекции. При этом кисть
также прилежит к кассете ульнарным краем, но отклонена не вперед, а назад, и располагается также под углом 45° к кассете.
Положение кассеты и центрация пучка рентгеновского излучения такие же.
Только по снимкам в двух и более проекциях могут быть правильно распознаны характер перелома и направление смещения костных отломков (рис. 348).
Особенности проведения рентгена лучевой кости
Парная кость предплечья называется лучевой. Она является одной из важных в организме человека. Ее перелом – явление не редкое. Почему возникают подобные травмы, и как проводится рентгенография кости?
Перелом лучевой кости часто происходит, когда человек падает, вытягивая руки. Такое обычно случается на скользкой местности. В зависимости от положения кисти во время травмы происходит разное смещение отломков.
Неудачное падение
Увеличение количества техники, разнообразного оборудования также способствуют росту переломов лучевой кости.
Виды переломов
Во время перелома лучевой кости страдает подвижность предплечья, больной ощущает всю тяжесть травмы.
Участок кости, который находится ближе к кисти, особенно подвержен переломам. Его называют перелом луча в типичном месте. На фото вы видите рентгеновский снимок такого перелома.
Перелом лучевой кости в типичном месте
Когда человек падает, то инстинктивно выставляет руку. На лучевую кость приходится очень большая нагрузка, хоть и на короткое время. Типичный перелом может быть разгибательным и сгибательным.
Подобным переломам чаще подвержены женщины. Возможно по причине меньшей прочности костей, толщины костного слоя, изменениями в связи с менопаузой.
Разгибательный и изгибающий переломы
При травме части сломанной кости могут перемещаться. Это переломы со смещением. Они бывают:
- Закрытые, когда осколки сломанной кости находятся под кожей.
- Открытые, когда фрагменты кости разрывают кожу.
- Внутрисуставные переломы, если линия перелома расположена в суставной полости.
Реже встречается вколоченный перелом со смещением. При этом одна часть лучевой кости заходит в другую.
О переломе лучевой кости со смещением говорят такие признаки, как неправильное расположение, припухлость, ограниченность в месте перелома и болезненность при движении.
Чем больше костных отломков, тем тяжелее перелом. Смещение костных отломков можно распознать визуально. После этого для уточнения диагноза проводят рентген.
У детей часто встречается компрессионный перелом лучевой кости. Он случается, когда ребенок падает на руку с разогнутой в локтевом суставе рукой. Часто подобный перелом принимают за ушиб и обращаются за медицинской помощью спустя 1-2 дня.
Рентген
Рентгенография – это метод лучевой диагностики с применением рентгеновского излучения, он используется достаточно часто.
Методы рентгенографии большей частью не опасны для человека, облучение очень маленькое, не превышающее допустимых норм.
При исследовании руку пациента просвечивают и отображают на рентгенограмме, т.е. на снимке. Здесь можно увидеть структуру локтевой и лучевой кости, их положение, размеры, толщину.
Сделать диагностику помогает рентген перелома лучевой кости. На снимке в двух проекциях можно увидеть место перелома, расположение костей относительно друг друга и определить тяжесть травмы.
На рентгенограмме лучевая кость отображается в виде белого продолговатого образования (смотрите фото).
Расшифровка снимка
На рентгене лучевой кости после перелома будут видны линии излома в виде темных полосок разной толщины. Костные отломки разъединяются такими полосками.
Рентген лучевой кости в типичном месте делают после обращения пациента в травмпункт. Пострадавший жалуется на боли, травматолог может определить деформацию и отек лучезапястного сустава.
Чтобы выбрать правильное лечение на снимке нужно учесть угол наклона, высоту суставной поверхности лучевой кости. Обязательно отследить соотношение костей предплечья и запястья, характер травмы, состояние мягких тканей. При типичном переломе нужно сделать снимок в разных проекциях.
При переломе лучевой кости у ребенка диагноз ставится также по рентгену кисти. В норме срастание происходит примерно за месяц.
Следует помнить, что ионизирующее излучение воспринимается детьми больше, чем взрослыми. Организм ребенка развивается, и рентгеновский луч опасен для клеток, которые активно делятся.
Рентген пациентам младше 14 лет сделают только по обоснованным показаниям. Рентгеноскопия назначается педиатрами редко. При назначении такого обследования соблюдают определенные меры безопасности.
Рентгеновские лучи должны падать только на часть тела, которая исследуется, чтобы не превысить норму облучения.
Также ограничение этого вида исследования применяется и к беременным женщинам.
Вредно ли облучение
Дозы облучения невысокие. Но норму и меры безопасности следует соблюдать не только детям, но и взрослым.
Если рентген применять слишком часто и длительно, то могут проявиться нежелательные для здоровья последствия.
Проводились медицинские исследования по выявлению степени риска при высоких дозах облучения. Был сделан вывод, что если общая доза облучения ниже 10 рем (сюда же входит природное облучение и облучение на рабочем месте) для здоровья это безопасно, или риск минимален.
При рентгенографии костей руки эффективная доза облучения равна 0,001 мЗв. Это равно природному облучению, полученному менее, чем за один день. Поэтому рентген именно лучевой кости не причинит организму вреда. Это норма облучения.
Немного о лечении
Доктор определяет характер травмы, проводи необходимые исследования, и выбирают тактику лечения. При легких типичных переломах без смещения достаточно наложения повязки и гипса.
Перелом лучевой кости со смещением вправляется под местным наркозом вручную. При необходимости применяют специальные аппараты.
На место травмы накладывают шины на 1-1,5 месяца. После того, как отечность спадет, шины укрепляют мягкими бинтами, или используют круговую гипсовую повязку.
Гипсовая повязка при переломе
Чтобы исключить вторичное смещение еще раз проводится рентген. Врач оценит характер перелома и назначит повторные рентгенограммы. Обычно их проводят через 10, 21 и 30 дней после репозиции.
Если не лечить перелом лучевой кости, то она может срастись неправильно.
Итак, рентген – это испытанный и доступный метод, с помощью которого виден характер повреждения костей. При его проведение следует строго соблюдать все рекомендации врача.
(1 5,00 из 5)
Источник: https://rentgenovski.ru/issledovanie/rentgen-luchevoj
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ КИСТИ СНИМКИ ЗАПЯСТЬЯ
Назначение исследования. Рентгенографию запястья в прямой, боковой, косых и некоторых специальных проекциях применяют главным образом в травматологии с целью определения перелома и направления смещения отломков.
Укладки больного для выполнения снимков. Предложен ряд укладок как для рентгенографии запястья в целом, так и для изучения отдельных костей.
К типичным укладкам относят рентгенографию запястья в прямой, боковой проекции, косой ульнарной и косой радиальной проекциях; к специальным — укладки для рентгенографии ладьевидной, трехгранной, гороховидной кости и канала запястья. При съемке можно использовать либо кассеты размером 13Х 18 см для каждого снимка, либо кассеты большего размера (18X24 или 24X30 см), перекрывая поочередно неэкспонируемые участки листами просвинцованной резины.
Снимок запястья в прямой проекции и может быть выполнен как при ладонном, так и при тыльном прилежании кисти к кассете.
Больной сидит боком к столу. Рука согнута в локтевом суставе, лежит на столе.
Кисть в положении пронации или супинации укладывают на горизонтально расположенную кассету. Пучок рентгеновского излучения направляют перпендикулярно к кассете на середину запястья (рис. 349).
На рентгенограмме хорошо дифференцируются все кости запястья, за исключением гороховидной, которая проекционно наслаивается на трехгранную кость. В проксимальном ряду запястья определяются ладьевидная, полулунная и трехгранная кости, в дистальном ряду — кость-трапеция, трапециевидная, головчатая и крючковатая кости. Между этими двумя рядами костей выявляется щель межзапястного сустава. Между дистальным рядом костей запястья и основаниями пястных костей прослеживаются запястно-пястные суставы (рис. 350).
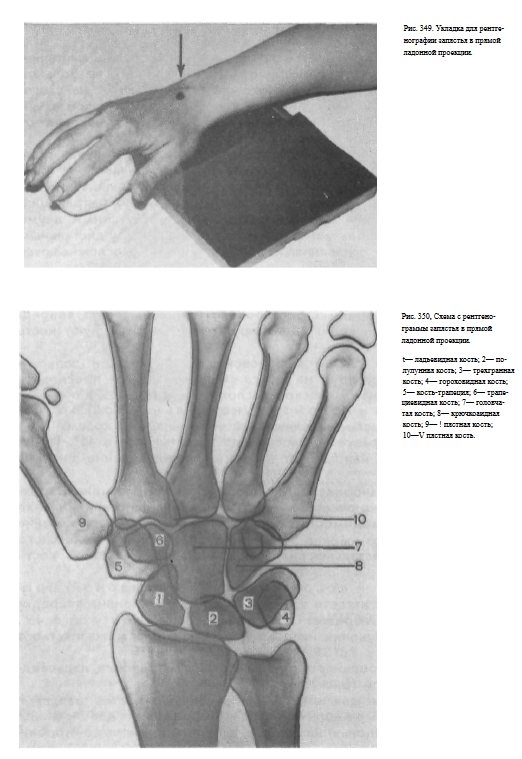
Снимок запястья в боковой проекции — выполняется при том же положении больного и кассеты. Кисть укладывают на кассету медиальным (ульнарным) краем строго боком. I палец отводят вперед.
Пучок рентгеновского излучения центрируют на ладьевидную кость (рис.351).
На рентгенограмме запястья в боковой проекции кости запястья проекционно наслаиваются друг на друга. Однако можно проследить контуры костей, зная их анатомическое расположение (рис. 352).
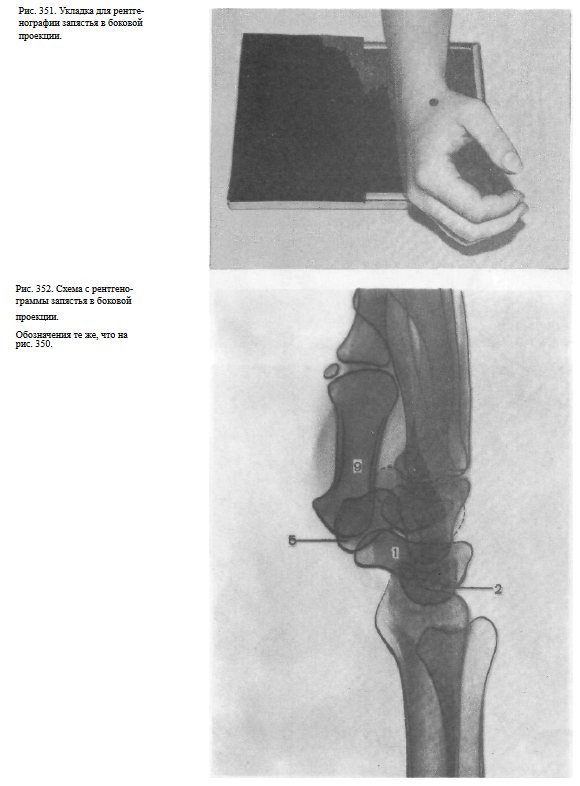
Снимок запястья в косой тыльной ( ульнарной ) проекции. Исследуемая конечность прилежит к кассете ульнарным краем.
Тыльная поверхность кисти образует с плоскостью кассеты угол в 45°. Пучок рентгеновского излучения направляют на локтевое возвышение запястья(рис. 353).
На рентгенограмме наиболее четко выявляются гороховидная, трехгранная кость и крючок крючковатой кости, а также основание и тело I пястной кости. При необходимости получить неискаженное изображение V пястной кости применяют именно эту укладку, но пучок рентгеновского излучения центрируют дистальнее на проекцию тела V пястной кости (рис. 354).
Снимок запястья в косой ладонной ( ульнарной ) проекции. Кисть прилежит к кассете ульнарным краем, отклонена кпереди; ладонная ее поверхность образует с поверхностью кассеты угол в 45°.
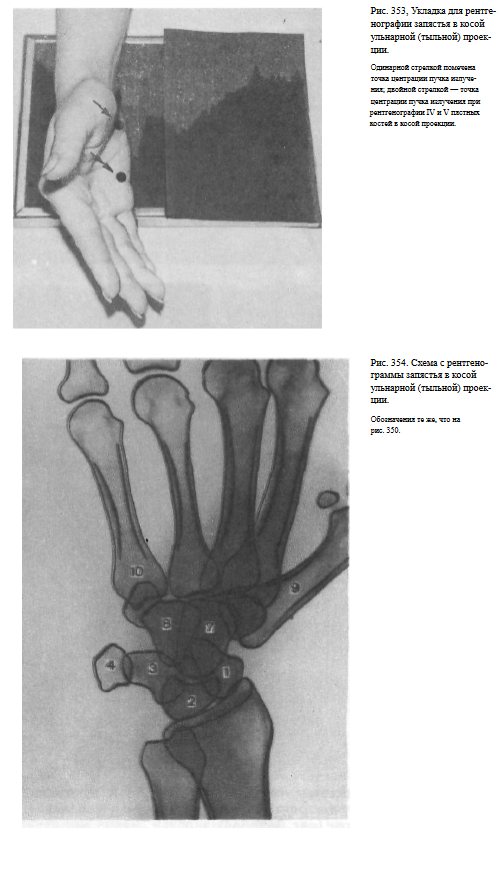
Пучок рентгеновского излучения направлен на проекцию межзапястного сустава (рис. 355).
На рентгенограмме хорошо прослеживаются кость-трапеция, ладьевидная и трапециевидная кости (рис. 356).
Специальные укладки для выявления отдельных костей запястья.
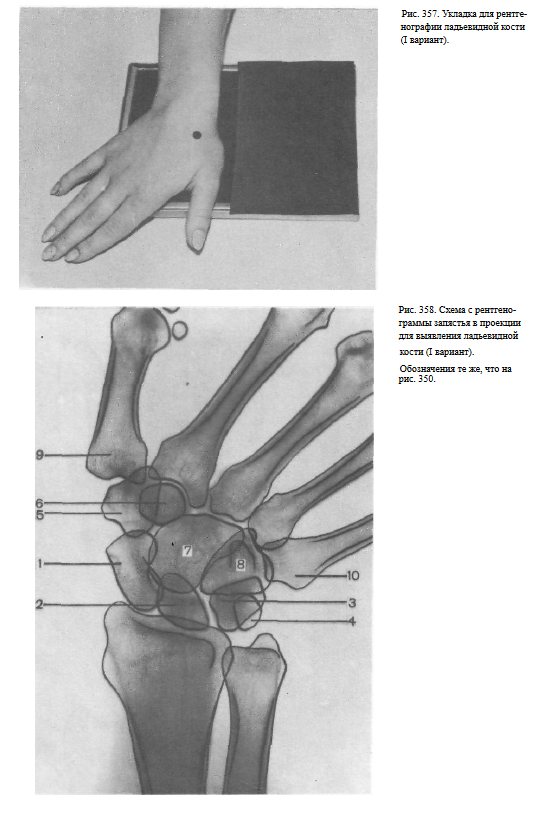
Для выявления ладьевидной кости применяют два варианта укладок:
1) кисть лежит ладонью на кассете, отведена в локтевую сторону.
Пальцы выпрямлены или согнуты. Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 357, 358);
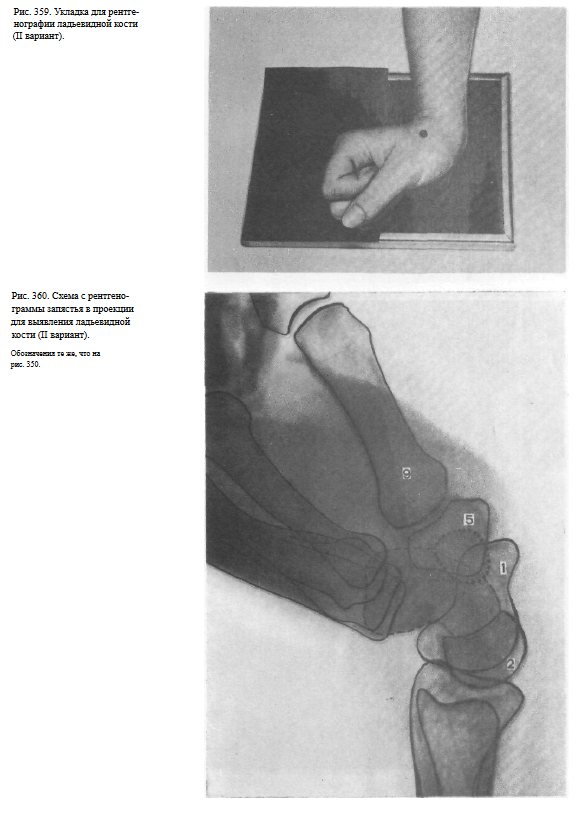
2) кисть примыкает ульнарным краем к кассете, находится в положении максимального тыльного сгибания. Пальцы согнуты в кулак.
Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 359, 360).
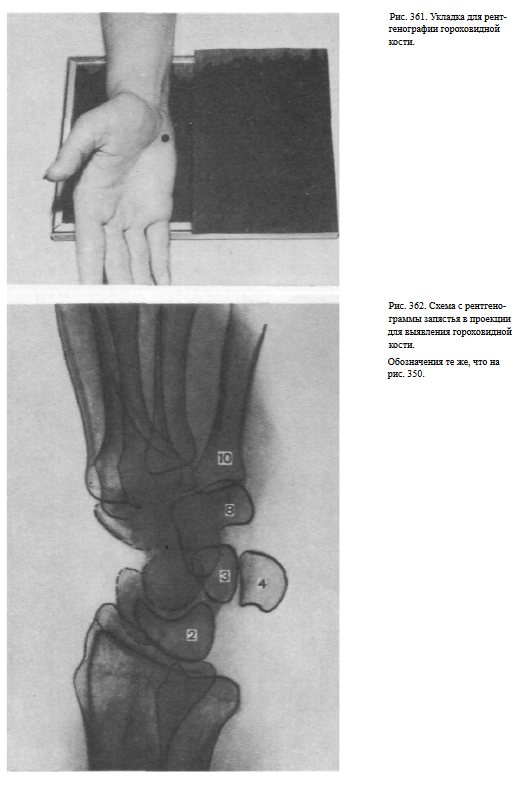
Для выявления гороховидной кости. Кисть прилежит к кассете ульнарным краем, отклонена кзади так, что тыльная ее поверхность образует с плоскостью кассеты угол в 60°. Пучок рентгеновского излучения центрируют на проекцию гороховидной кости (рис.361, 362).
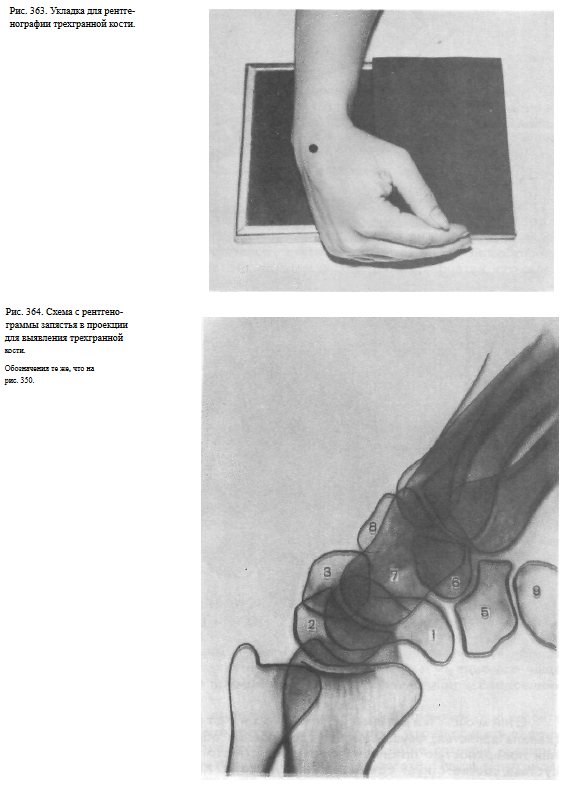
Для выявления трехгранной кости. Кисть прилежит к кассете ульнарным краем, наклонена вперед так, что ладонная ее поверхность образует с плоскостью кассеты угол в 60° и согнута в лучезапястном суставе под углом 45°. Пучок рентгеновского излучения направляют на проекцию трехгранной кости (рис. 363, 364).
Снимок передней поверхности костей запястья (канала запястья) осуществляют следующим образом: предплечье передней поверхностью прилежит к поверхности стола. Область лучезапястного сустава соответствует средней линии кассеты. Кисть максимально отогнута кзади так, что плоскость ладони находится под углом 90° к плоскости кассеты. Пучок рентгеновского излучения направляют под углом 45° к плоскости ладони, центрируя на проекцию межзапястного сустава (рис. 365, 366).
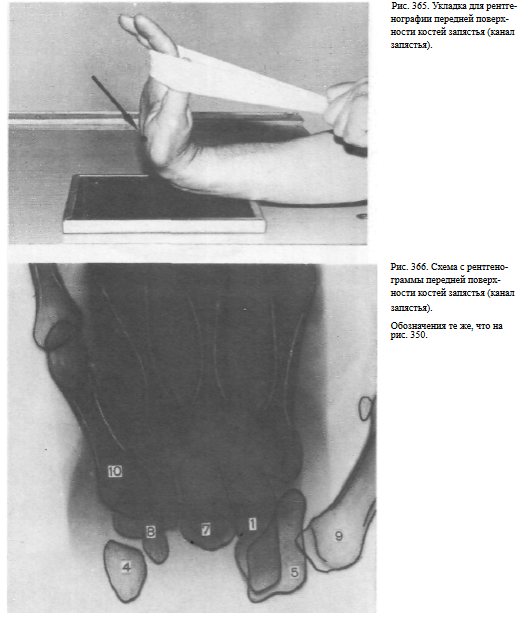
Лечение переломов лучевой кости
Перелом лучевой кости – один из «любимых» переломов травматологов. Переломы нижней трети лучевой кости даже называют «переломами в типичном месте», настолько часто с ними встречаются врачи-травматологи. По статистике, почти 20% случаев переломов связано именно с лучевой костью.
Лучевая кость – это парная кость в составе предплечья, которая на пару с локтевой костью участвует в образовании двух суставов: локтевого и лучезапястного. Перелом лучевой кости случается, как правило, ближе к лучезапястному или, как еще говорят, кистевому суставу.
Какие действия при переломе?
Важно помнить, что срок лечения перелома составляет 3 дня, поэтому не затягивайте с обращением к врачу.
Если после травмы у вас есть подозрение на перелом, то вам необходимо обратиться в травмпункт. Там вам сделают рентген и в случае, если перелом произошел без смещения, то наложат гипс. В нашей клинике вы также можете сделать рентген и наложить современный полимерный гипс. Если же перелом произошел со смещением, то необходима операция, чтобы правильно установить кости на место.
https://www.youtube.com/watch?v=TFFfRgSYLNE
В нашей клинике мы можем предложить оперативное лечение перелома лучевой кости. Как правило операция стоит около 140 тысяч рублей. Сюда включена стоимость пластины для фиксации кости, пребывание, наркоз, наблюдение и медицинское сопровождение.
Количество подобных травм возрастает при гололеде. Такая сезонность не удивительна, ведь именно в этот период случаются самые неудачные приземления. А травмы лучевой кости чаще всего случаются именно «в полете» – когда человек автоматически вытягивает руку, чтобы предотвратить падение.
Лучевая кость в принципе не отличается достаточной прочностью, но, кроме того, имеет и весьма слабое место – у лучезапястного сустава. Именно там чаще всего случается перелом, поскольку это «звено» достаточно легко ломается под тяжестью тела при падении.
Травмы не редки при активных занятиях спортом – лыжи и коньки, велосипед и мотоцикл. Кроме того, подобные переломы часто встречаются при «легких» авариях, когда человек инстинктивно выпрямляет руки даже при небольшом ударе по машине сзади.
Пожилые люди более подвержены переломам, поскольку тонкая лучевая кость становится еще более хрупкой с возрастом.
Виды переломов:
1) В зависимости от направления смещения отломка (сломанного фрагмента кости):
- Перелом Коллеса (сгибательный перелом). Отломок смещается к тыльной поверхности предплечья. Как правило, случается при падении с упором на раскрытую ладонь;
- Перелом Смита (разгибательный перелом). Отломок смещается к ладонной поверхности. Подобная травма происходит при падении на обратную (тыльную) сторону запястья.
2) В зависимости от локализации перелома:
- Перелом шейки и головки лучевой кости (привычный перелом при падении на вытянутую руку);
- Перелом центрального отдела лучевой кости (диафиза) (травма в результате удара или падения);
- Перелом лучевой кости «в типичном месте» (следствие падения на согнутую кисть при вытянутой руке).
Классификация переломов лучевой кости
Переломы лучевой кости настолько многообразны, что существует даже их квалификация – от типа А (самых простых) до С (сложных, раздробленных, со смещением). Если сильно не углубляться в систематизацию, можно разделить все травмы на несколько основных блоков:
Блок I.
- Открытый перелом. При травме повреждается кожный покров, в ране в некоторых случаях заметны отломки кости;
- Закрытый перелом. Кожа не повреждается, никаких особых видимых повреждений нет. Иногда место перелома можно определить только по отеку.
Блок II.
- Перелом без смещения (вколоченный перелом, трещина). По статистике, переломы лучевой кости чаще случаются без смещения отломков, что значительно облегчает процесс лечения;
- Перелом со смещением. Такие переломы являются заведомо нестабильными, поскольку всегда существует опасность вторичного смещения отломков.
Блок III.
- Внутрисуставной перелом. В случае внутрисуставных травм перелом «заходит» на лучезапястный сустав;
- Внесуставной перелом. Травма происходит непосредственно с лучевой костью без затрагивания сустава.
- Острая боль;
- Припухлость и отек запястья;
- Небольшие гематомы (синяки) вокруг запястья (по причине кровоизлияния в мышцах);
- Ограничение при движении запястьем и пальцами (сгибании и разгибании, вращении);
- Хруст при движении;
- Видимая деформация запястья.
Перелом лучевой кости (особенно если это закрытый перелом) может не сопровождаться яркими симптомами. Но если у вас была травмирующая ситуация, следует обратить внимание на следующие моменты:
Клиническая картина при закрытом переломе без смещения достаточно невыразительна и может проявляться только припухлостью и небольшими болезненными ощущениями в запястье. В этом случае основные двигательные функции сохраняются, хоть и немного ограничиваются.
Первое, о чем нужно знать – поврежденная рука должна находиться в покое.
- Необходимо зафиксировать ее в приподнятом положении и при возможности наложить импровизированную шину от предплечья до локтя. Повязка не должны быть тугой, она должна просто поддерживать запястье в одном положении. Если не рискуете накладывать повязку, просто держите руку высоко и неподвижно;
- Сделайте холодный компресс либо приложите к месту перелома лед.
Диагностика перелома лучевой кости
Как правило, для подтверждения перелома достаточно обычной рентгенографии.
Дополнительные диагностические методы – такие, как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) – необходимы только при сложных переломах для точной оценки сочетанных повреждений. Кроме того, подобные методы используются для предоперационного планирования и послеоперационного контроля.
Основные методы лечения переломов: консервативные и оперативные.
Консервативное лечение
Консервативное лечение – это наложение на травмированную руку иммобилизационной повязки (стандартной гипсовой или облегченной полимерной). Такое лечение сопровождает переломы, не требующие хирургического вмешательства.
После наложения гипса необходимо, во-первых, следить за тем, насколько вам комфортно (не сдавливает ли гипс руку), а во-вторых, обязательно после спадения отека (на 5-7 сутки) сделать рентген, чтобы вовремя выявить непреднамеренное смещение.
Хирургическое лечение
Хирургическое лечение проводится при нестабильном переломе, склонном к смещению, при серьезных внутрисуставных повреждениях и многочисленных отломках.
Основной метод лечения переломов – репозиция (сопоставление костных фрагментов).
Репозиция (открытая и закрытая)
Закрытая репозиция.
Закрытая репозиция, по сути, больше относится к консервативному лечению, поскольку вправление отломков происходит при помощи исключительно рук специалиста, без хирургического вмешательства – врач-травматолог специальными движениями «собирает» ваш перелом.
Закрытая репозиция должна быть осуществлена с высокой точностью, поскольку очень важно полностью восстановить анатомию лучевой кости. Именно от этого зависит успех лечения.
Открытая репозиция
.
Открытая репозиция проводится при отсутствии возможности устранить перелом другим методом – это чисто хирургическое лечение. Во время операции делают разрез над местом травмы, чтобы был доступ к сломанной кости и проводят мобилизацию костных отломков, устраняют смещение и фиксируют его при помощи специальной конструкции – проводят остеосинтез.
Остеосинтез, проведенный вовремя и хорошим специалистом, дает возможность выздороветь в достаточно короткие сроки, в некоторых случаях, даже раньше, чем при обычном консервативном лечении.
Существует несколько методик остеосинтеза:
- спицами;
- пластинами (специально разработанными для дистального отдела лучевой кости);
- дистракционными аппаратами (например, аппарат Илизарова) – при внутрисуставных и сильно раздробленных переломах с большим количеством маленьких отломков.
Во время оперативного вмешательства осуществляется обязательный контроль всех манипуляций при помощи ЭОПа (электронно-оптического образователя) – для снижения риска неполной репозиции отломков.
После наложения гипса некоторое время могут сохраняться болезненные ощущения различной интенсивности. Как правило, прием обезболивающих препаратов помогает устранить боль на первоначальном этапе, а с течением времени болевой синдром стихнет. Руку желательно держать в приподнятом положении, чтобы не усугубить отек.
Необходимо следить за своими ощущениями – не перетягивает ли гипс руку, не бледнеют ли пальцы и сохраняется ли их чувствительность. В случае возникновения подобных симптомов, важно быстро обратиться к врачу.
После того, как будет снят гипс, обязательно нужно потратить время, чтобы добиться полного восстановления. Оно будет невозможно, если не прислушаться к рекомендациям вашего лечащего врача и не провести полный реабилитационный курс. В каждом конкретном случае количество занятий, их интенсивность, а также подбор упражнений строго индивидуальны.
Как правило, к реабилитационным методам, позволяющим быстрее восстановиться, относится лечебная физкультура (ЛФК), физиотерапевтические средства, массаж.
Услуга Цена Запись на прием
| Прием травматолога-ортопеда | 2500 RUBруб. |
| Цифровой рентген лучевой кости | 2100 RUBруб. |
| Наложение полимерного гипса | 6000 RUBруб. |
| Операция при переломе лучевой кости | от 120000 RUBруб. |
Источник: https://www.klinikasoyuz.ru/travmotologia/hand-surgery/perelomy-luchevoj-kosti/
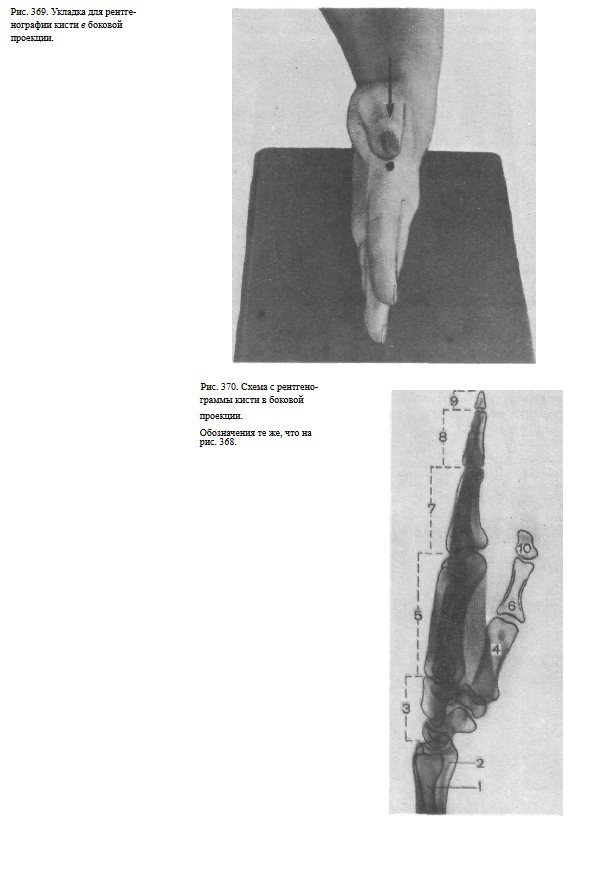
СНИМОК КИСТИ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в боковой проекции сравнительно мало информативен, так как II—V пястные кости и фаланги II—V пальцев проекционно наслаиваются друг на друга; изолированно видны лишь I пястная кость и фаланги I пальца.
Поэтому в практической работе боковой снимок кисти часто заменяют снимком кисти в косой проекции.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем. Пальцы выпрямлены и сомкнуты.
Плоскость ладони перпендикулярна плоскости кассеты. Пучок рентгеновского излучения направлен в проекции головок пястных костей в центр кассеты (рис. 369).
Информативность снимка. Снимок используют в травматологии как дополнительный снимок для определения смещения отломков пястных костей (рис. 370).
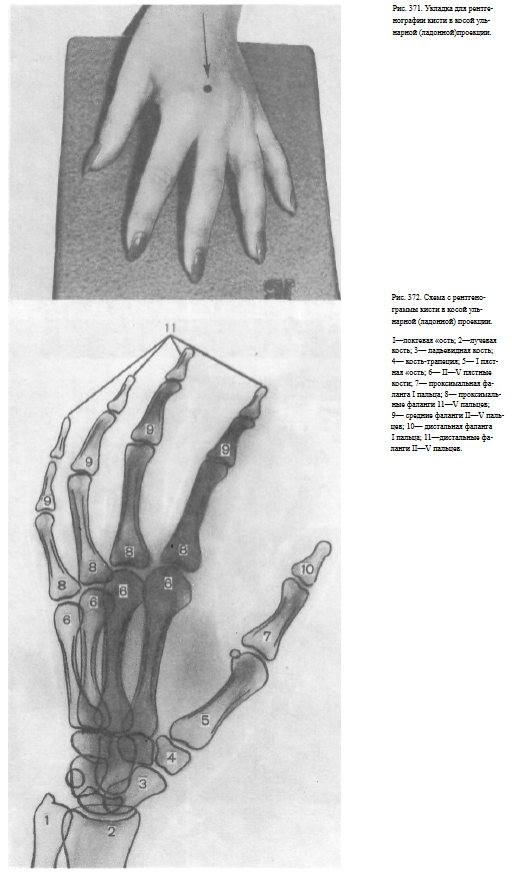
СНИМОК КИСТИ В КОСОЙ УЛЬНАРНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в косой проекции значительно более информативен, чем снимок кисди в боковой проекции, и именно его чаще всего вместе со снимком в прямой проекции выполняют при исследовании кисти.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем и отклонена вперед таким образом, что плоскость ладони образует с плоскостью стола угол в 45°. Пальцы слегка согнуты и веерообразно раздвинуты, концы пальцев прилежат к кассете. Пучок рентгеновского излучения направляют на проекцию головки 111 пястной кости (рис.371).
Информативность снимка. На снимке видны дистальные метаэпифизы костей предплечья, рентгеновская суставная щель лучезапястного сустава.
Из костей запястья лучше всего прослеживаются кость-трапеция, трапециевидная и ладьевидная кости. Пястные кости и фаланги отображены изолированно, доступны анализу их тыльная и ладонная поверхности. На снимке хорошо видны структура костей, рентгеновские суставные щели мелких суставов кисти (рис. 372).
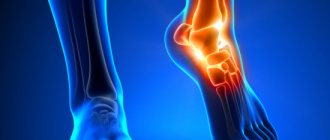
Перелом лучевой кости руки (Перелом луча в типичном месте)
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку.
Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье.
Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов.
Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
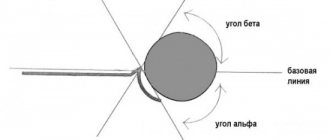
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
- Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
- Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
- Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
- Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики.
Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция.
Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней – локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку.
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
- Немедленную боль;
- Кровоизлияние;
- Отек;
- Крепитация отломков (хруст);
- Онемение пальцев (редко);
- Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) используются в диагностике сложных переломов дистального отдела лучевой кости, для оценки сочетанных повреждений, а также для предоперационного и послеоперационного ведения.
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» – неверное. Устранение смещения отломков правильно называть – репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами.
Закрытая репозиция и чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: концы спиц остаются над кожей, для того чтобы спицу можно было удалить после срастания перелома; риск инфицирования раны и проникновение инфекции в область перелома; длительное ношение гипсовой повязки 1 месяц; невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Ход операции продемонстрирован на видео:
Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе. К тому же не обязательно нашение гипсовой лонгеты, т.к. металлоконструкция удерживает отломки в парвильном положении достаточно жестко, что исключает смещение при движениях.
Аппараты внешней фиксации
Используются в основном при открытых переломах лучевой кости, т.к. перелом считается условно инфицированным и имеются противопоказания для погружного остеосинтеза (т.е. с использованием пластин и винтов).
При любых открытых переломах луча в типичном месте операцию нужно выполнить как можно скорее (в течение 6-8 часов после травмы). Мягкие ткани области перелома и кости должны быть тщательно промыты растворами антисептиков.
Рана зашивается и выполняется установка аппарата внешней фиксации.
Но есть врачи (ярые приверженцы данных методик), которые используют их при любых видах переломов лучевой кости запястья.
Аппарат устанавливается на 4-6 недель, за это время происходит достаточное сращение перелома.
Плюсы: малая травматичность, быстрота, отсутствие большого разреза (выполняется через проколы кожи по 2-3 мм.
Минусы: такие аппараты не дешевое удовольствие, концы стержней остаются над кожей; риск инфицирования кожи вокруг; неудобство в перевязках и обработке ран; невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
- Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
- Нагноение в области металлоконструкции (крайне редко);
- Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);