Зачем и каким врачом назначается колоноскопия
Процедура колоноскопии назначается, когда необходимо:
- определение состояния стенок толстой кишки;
- проведение своевременной диагностики;
- назначение лечения заболеваний этого органа.
Исследование проводится при жалобах пациента, касающихся сбоев в работе кишечника и может быть назначено несколькими специалистами:
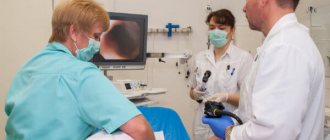
- Чаще всего доктором, который назначает колоноскопию, является врач-проктолог. Именно к нему нужно обратиться при возникновении симптомов, свидетельствующих о патологиях кишечника. Врач, на основе информации, полученной от пациента, и собственных пальпаторных и визуальных данных при осмотре, принимает решение о назначении процедуры.
- Если больной обратился к терапевту или гастроэнтерологу с жалобами на серьёзное заболевание кишечника, проведение колоноскопии могут назначить эти специалисты.
- Онколог при тревожных показателях в процессе общего обследования больного также может стать врачом, назначившим осмотр кишечника с помощью колоноскопа.
- При снижении уровня гемоглобина без видимых причин для этого гематолог может заподозрить скрытое кровотечение в кишечнике и рекомендовать пройти процедуру.
Основные заблуждения по поводу капсульной эндоскопии, ФГС и колоноскопии
Капсульная эндоскопия полностью заменяет ФГС и колоноскопию!
«Видеокапсула» ни в коей мере не заменяет ФГС и колоноскопию. Капсула позволяет оценить, прежде всего, состояние тонкого кишечника. Для всех других отделов пищеварительного тракта это скриннинговый метод, позволяющий оценить картину в целом.
Видеокапсула продвигается по кишечнику посредством перистальтики и не всегда ровно. Порой она проходит через участки, закрытые содержимым, что может затруднять обзор. Она не расправляет складки, которым например «богат» толстый кишечник, т.е. можно пропустить патологию, расположенную между складок.
Находясь в желудке, видеокамера не может зафиксировать 100 % поверхности слизистой желудка. Иногда, при капсульной эндоскопии недостаточно хорошо визуализируется двенадцатиперстная кишка, что может ввести в заблуждение доктора. Капсульная эндоскопия не дает возможности для забора тканей кишечника на исследование.
Всех этих недостатков, в руках грамотного специалиста и при наличии современного оборудования лишены как ФГС, так и колоноскопия. Но, ни ФГС, ни колоноскопия не дают информацию о тонком кишечнике.
К сожалению, капсульная эндоскопия позволяет выявлять лишь поверхностные, т.е. расположенные на слизистой, патологические процессы тонкого кишечника
К сожалению, капсульная эндоскопия позволяет выявлять лишь поверхностные, т.е. расположенные на слизистой, патологические процессы тонкого кишечника. Образования, например некоторые опухоли, расположенные внутри стенок тонкого кишечника она «не видит». В свою очередь, с помощью спиральной компьютерной томографии эти образования успешно диагностируются, а также диагностируется патология, располагающаяся около тонкого кишечника (в брыжейке, сальнике и забрюшинном пространстве).
Недостатком спиральной компьютерной томографии является то, что она не позволяет выявлять поверхностные, патологические процессы тонкого кишечника, которых большинство.
ФГС и колоноскопия крайне болезненны.
Если Вам никогда не проводили ни ФГС, ни колоноскопию, а Вы слышали о них лишь от окружающих, то Вы должны знать, что «страхи» беспочвенны. Людям свойственно «приукрашивать» свои подвиги, особенно людям впечатлительным.
Современные, местно действующие анестетики, нивелируют неприятный компонент, особенно когда исследование проводит «Мастер». Поверьте, информация, полученная при данных методах исследования «бесценна», по сравнению с перенесенным дискомфортом.
Если, несмотря на сказанное, Вы не решаетесь на обследование, Вам может быть предложено исследование во время медикаментозного сна с полным «эффектом отсутствия».
В заключение хотелось бы отметить, что не существует идеального метода диагностики желудочно-кишечного тракта. В одном случае требуется один метод диагностики, в другом два или три, а иногда целый комплекс диагностических мероприятий и мы гордимся тем, что можем предложить Вам лучший из возможных!
https://www.zdorovo365.ru/osnovnye-zabluzhdeniya-po-povodu-kapsulnoj-e-ndoskopii-fgs-i-kolonoskopii.htmlhttps://shkolazhizni.ru/health/articles/38799/https://pozheludku.ru/diagnostika/kolonoskopiya-kishechnika.htmlhttps://gastrit-med.ru/zapor/kolonoskopiya-chto-eto-za-protsedura-otzyvy/https://www.wp-german-med.ru/sovremennaia-endoskopia/1800-kolonoskopiya-kishechnika-pokazaniya-i-protivopokazaniya.html
Как делают колоноскопию кишечника
Процедура включает в себя несколько этапов:
- подготовку;
- обезболивание;
- непосредственно исследование;
- последующее наблюдение за пациентом.
Подготовительный этап подразумевает соблюдение диеты на протяжении 2-3 дней перед манипуляцией. Из рациона полностью исключают тяжелую пищу, способствующую повышенному газообразованию. Также, необходимо тщательно очистить кишечник с помощью клизм и слабительных препаратов (Фортранса, Дюфалака, Мовипрепа и прочих).
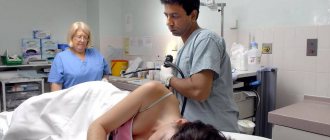
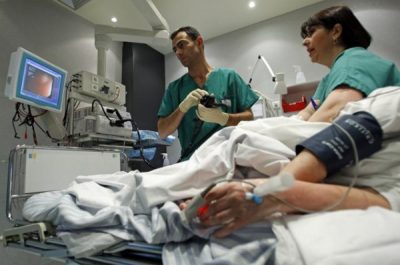
Колоноскопия проводится врачом эндоскопистом в специально оборудованном кабинете. Больной раздевается ниже пояса и располагается на кушетке, подогнув под себя колени. Перед обследованием выполняется обезболивание. Если это местная анестезия, то используются препараты с Лидокаином, которые наносятся на наконечник прибора. Например:
- Ксилокаин гель;
- Дикаиновая мазь;
- Луан гель.
Далее, в задний проход вводится зонд, оснащенный миниатюрной камерой на конце. Он подключен к экрану монитора и снабжен подсветкой. Доктор получает возможность оценить состояние толстой кишки и увидеть наличие изменений. Инструмент мягкий и легко гнется, обеспечивает деликатное продвижение по анатомическим структурам кишечника.
В кишку нагнетается воздух, чтобы она не слипалась. Таким образом, обеспечивается лучший доступ для изучения состояния слизистой. После окончания исследования, эндоскоп извлекается, и врач оформляет заключение. Современное оборудование позволяет сделать запись на диск. При необходимости, можно показать ее другим специалистам.
В ряде случаев исследование проводится не только с целью обнаружения патологии, но и для осуществления следующих манипуляций:
- извлечения чужеродных предметов;
- удаления полипов или соединительнотканных тяжей;
- забора биологического материала;
- восстановления проходимости кишечника;
- остановки кровотечения.
Если процедура выполнялась под общим наркозом, то за пациентом необходимо понаблюдать некоторое время, пока он не отойдет от действия медикаментов.
Противопоказания к общему наркозу:
- болезни сердечно-сосудистой системы в стадии декомпенсации;
- заболевания крови;
- отягощенный аллергологический анамнез;
- эпилепсия;
- период беременности и лактации.
Лучше не делать обследование слишком часто, если на это нет показаний. Организм должен успеть отдохнуть и восстановиться от активной чистки слабительными средствами и клизмами. В целях профилактики рекомендуется проведение колоноскопии 2 раза в год. Этого вполне достаточно для выявления патологий кишечника на ранних стадиях.
Как подготовиться к процедуре{q}
К проведению колоноскопии, как и к любой диагностической процедуре, необходимо подготовиться. Для этого проводится обязательное очищение кишечника, которое пациент в состоянии обеспечить себе сам. Это имеет большое значение в обеспечении качества проводимой процедуры и получения точности результатов обследования.
Не менее важно соблюдение определенной диеты перед проведением колоноскопии. В целом в соблюдении этих двух условий ничего сложного нет, оба эти пункта пойдут на пользу не только исследованию, но и всему организму в целом. Но если не выполняется хотя бы одно из них, то колоноскопию проводить не рекомендуется.
Относительные ограничения
Состояния, при которых процедура может не принести желаемого результата, являются относительными:
- Внутреннее кровотечение. Скопление крови в полости живота и толстой кишке не позволит провести визуальный осмотр.
- Недавно проведённые полостные операции на брюшине. При проведении колоноскопии существует риск повреждения заживающих швов.
- Дивертикулит. Иногда, выпячивание кишки, характерное для данной патологии, затрудняет проход эндоскопа и делает невозможным сбор необходимых сведений.
- Паховая или пупочная грыжа. В некоторых случаях, болезненное состояние и ограничение проходимости для колоноскопа при выпадении кишечной петли не позволяют считать процедуру целесообразной.
- Искусственный клапан сердца у больного. Осмотр откладывается до окончания проведения терапии антибиотиками, чтобы исключить возможность заражения клапана.
- Плохая подготовка. При наличии даже незначительного количества каловых масс в кишечнике результаты эндоскопии могут быть искажены.
Факторы, при которых врач определяет целесообразность проведения процедуры:
- анальная трещина;
- спайки;
- повышенная температура тела;
- долихосигма.
Если разъяснения доктора о ходе процедуры не влияют на решение больного и следует категорический отказ от неё, колоноскопия не проводится. В некоторых случаях осмотр не рекомендуют проводить во время менструации. Специалист, при оценке общего состояния больного, может отложить проведение исследования, несмотря на отсутствие явных противопоказаний.
Противопоказания к колоноскопии
Для определения целесообразности проведения колоноскопии оценивают не только данные полученных анализов, но и общий клинический анамнез пациента.
Основными противопоказаниями к колоноскопии являются следующие состояния:
- Инфекционные патологии в стадии обострения;
- Симптомы перитонита тазовых костей или брюшины;
- Анальные трещины;
- Наличие сердечной или лёгочной недостаточности;
- Болезни крови, включая нарушение свёртывающей способности;
- Наличие язвенного колита;
- Признаки перфорации кишечника на фоне язвенно-эрозивных очагов;
- Ишемический колит;
- Парапроктиты или проктиты (гнойный патологический процесс в кишечнике):
- Беременность в любом триместре.
Колоноскопия при беременности может быть проведена при наличии особенных и срочных показаний. В других аспектах высоки риски нарушение пищеварительной системы у беременной женщины, нарушение развития плода.
Геморроидальная болезнь также является относительным противопоказанием. Дело в том, что застарелый большой геморроидальный узел может затруднять прохождение зонда колоноскопа, вызывать болезненные ощущения
Перед тем как будет проведена колоноскопия при геморрое важно оценить степень проходимости ануса и ректального канала
Спаечные процессы тоже относятся к косвенным противопоказаниям. Спайки, как и геморрой, препятствуют нормальному прохождению зонда колоноскопа, однако при профессионализме врача можно значительно снизить риски побочных явлений и болезненных ощущений.
Колоноскопия при месячных кровотечениях у женщин обычно не проводятся из-за дискомфорта во время манипуляции. Но при дифференциальной диагностике кишечного эндометриоза исследование следует проводить на 3-4 день цикла.
Посмотрите интересную трансляцию о показаниях, подготовке и проведении колоноскопического исследования:
Анализы при колоноскопии позволяют провести правильную и адекватную оценку состоянию пациента, обеспечить и определить цель эндоскопического обследования. При правильной подготовке риски побочных явлений и различных осложнений сведены к нулю. Пациенту с отягощённым клиническим анамнезом могут потребоваться консультации профильных специалистов по текущим патологиям, некоторые специфические анализы.
Что можно есть после удаления полипа в кишечнике читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
Показания к проведению
В диагностических целях колоноскопию проводят в ряде случаев:
- постоянные неприятные ощущения и боль в брюшной полости;
- боль в районе заднепроходного отверстия;
- подозрение на кишечную непроходимость;
- гной и слизистые выделения из кишки;
- неустойчивый стул (чередование диареи и поноса);
- нарушение перистальтики кишечника (регулярные запоры);
- резкое необоснованное похудение;
- болезнь Крона;
- наличие предрасположенности к раковым опухолям;
- анемия неизвестной этиологии;
- повышенная температура;
- неспецифический язвенный колит;
- кишечные кровотечения;
- забор ткани на исследование при обнаружении новообразований различной этиологии;
- следы крови в содержимом дистального отдела толстой кишки;
- неудовлетворительные результаты исследования кишечника другими методами;
- планируемая гинекологическая операция.
Процедура может назначаться в терапевтических целях:
- извлечение чужеродного тела;
- электрокоагуляция полипов;
- остановка кишечного кровотечения;
- удаление доброкачественных новообразований небольших размеров;
- восстановление толстокишечной проходимости.
Иногда, колоноскопия назначается дополнительно после проведённой ректороманоскопии — для уточнения диагноза. Людям старше 50 лет процедура в профилактических целях показана ежегодно.
На видео рассказывается о процедуре колоноскопии, кому и когда надо её пройти. Снято каналом «Жить здорово!».
Показания, при которых колоноскопию ни при каких обстоятельствах проводить нельзя:
- Острое гнойное воспаление в полости живота (перитонит). Состояние, при котором необходимо экстренное проведение операции. Промедление с целью проведения исследования может вызвать резкое ухудшение и повлечь за собой смерть больного.
- Шоковое состояние, с резким падением артериального давления. Проведение сложной процедуры колоноскопии в таком состоянии недопустимо.
- Серьёзные проблемы с сердцем – инфаркт миокарда, ишемическая болезнь в острой форме. Данные заболевания сами по себе являются угрозой для жизни больного. Риск серьёзных осложнений гораздо выше предполагаемой пользы от исследования.
- Ишемический или язвенный колит в стремительной форме. Проведение процедуры в таком состоянии может спровоцировать нарушение целостности стенок кишечника.
- Разрыв кишечника, с выходом содержимого в брюшную полость. Необходимо срочное оперативное вмешательство для предотвращения кровотечения. Проведение эндоскопического исследования невозможно.
- Беременность. Процедура является угрозой для жизни плода.
- Лёгочная и сердечная недостаточность последней стадии. Серьёзные нарушения кровообращения в таких состояниях требуют пристального внимания врачей и не допускают проведения различных манипуляций с пациентом.
Что такое гастроскопия?
Гастроскопия показывает локальные изменения слизистой оболочки органов ЖКТ, за счет чего можно поставить более точный, патогенетически обоснованный диагноз, выявив причину возникновения заболевания. Попутно врач может провести забор тканей для биопсии.
Процедура позволяет доктору:
- оценить состояния просвета;
- определить наличие дефектов на слизистой;
- выявить источник кровотечения.
Данную услугу предоставляет сертифицированный врач гастроэнтеролог-эндоскопист, гастроскопию можно делать в медицинском центре или на дому — по показаниям или желанию пациента.
Показания и противопоказания
Стать предпосылкой для проведения процедуры могут следующие симптомы:
- затрудненное глотание;
- отрыжка;
- рвота;
- вздутие живота;
- боль;
- снижение аппетита;
- потеря веса.
Противопоказания к эндоскопическому исследованию можно условно разделить на относительные и абсолютные.
К абсолютным противопоказаниям, при которых проведение процедуры невозможно, относятся:
- инсульт;
- инфаркт;
- аневризма аорты;
- выраженная сердечная недостаточность;
- атеросклероз;
- заболевания системы свертывания — гемофилия, геморрагический диатез;
- искривление позвоночника;
- острые воспалительные заболевания органов грудной полости;
- сужение пищевода или желудка.
Также существуют относительные противопоказания, при которых вопрос о проведении процедуры врач решает индивидуально для каждого пациента:
- гиперточническая болезнь 3 стадии;
- стенокардия;
- наличие любых острых воспалительных заболеваний или обострений хронических процессов.
Преимущества и недостатки
Как диагностический метод эндоскопия имеет ряд плюсов и минусов.
К её преимуществам относятся:
- высокая разрешающая способность и детализация;
- возможность получения образцов тканей;
- получение фото и видео во время исследования.
Но в то же время, данная процедура имеет недостатки. Среди них:
- орган невозможно осмотреть со всех сторон;
- метод не позволяет осмотреть соседние органы;
- нет возможности для проверки кровотока в органах ЖКТ;
- процедура связана с введением специального прибора в пищеварительный тракт, что может быть причиной дискомфорта для пациента.
Виды гастроскопов
О видах гастроскопов, использующихся в медицине, можно говорить, рассматривая их по нескольким критериям:
| Критерий | Типы гастроскопов |
| Цель применения | Смотровые, операционные (позволяют осуществлять хирургические манипуляции) и биопсийные (с возможностью забора материала). |
| Возраст пациента | Детские и взрослые (детские имеют меньший размер рабочей части). |
| Тип конструкции | Медицинские эндоскопы бывают жесткими и гибкими. Жесткие обычно делают короткими, они не пригодны для осмотра труднодоступных мест, но имеют большую разрешающую способность. В гастроэнтерологии применяются гибкиеэндоскопы, позволяющие осматривать желудочно-кишечный тракт. Несмотря на более плохое качество изображения по сравнению с жесткими, для гастроскопии они намного удобнее. |
Сколько длится колоноскопия по времени
Обычно процедура длится около 10-15 минут. Но если предполагается забор биологического материала для исследования или другие манипуляции, то продолжительность колоноскопии увеличивается до 30-40 минут.
Правильная подготовка к исследованию гарантирует успешное проведение диагностики и помогает установить правильный диагноз.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
После колоноскопии когда можно делать операцию на геморрой
Запишитесь к специалисту прямо на сайте. Мы перезвоним Вам в течении 2-х минут .
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
Гистология по своему определению является наукой по изучению развития и строения тканей различных органов и систем человеческого организма.
Это эндоскопическое исследование, благодаря которому врачи имеют возможность изучить слизистую оболочку прямой и сигмовидной кишки.
«все включено» (с анализами, с седацией)
Характерные черты, свойственные геморрою, проявляются по-разному в зависимости от степени прогрессирования болезни.
Лечение колита, к сожалению, невозможно с помощью одних лишь только медикаментов.
Лечение любого типа анальных трещин, прежде всего, направлено на снятие спазма сфинктера и болевого синдрома.
«все включено» (госпитальный комплекс, седация, колоноскопия)
современное лечение всех проктологических заболеваний
Одним из эндоскопических способов исследования является колоноскопия. В ходе такого диагностирования применяется специальная трубка – эндоскоп, вводимая в полость тела сквозь задний проход. Один из концов трубки содержит миниатюрную камеру, передающую изображение на монитор, чтобы врач смог подробно рассмотреть кишечник. Сквозь рабочий канал специалисты способны ввести инструменты. Специалисты нашего медицинского центра в Москве готовы выслушать ваши жалобы и провести процедуру. Колоноскопия после операции является традиционной методикой, применяемой нашими специалистами. Благодаря владению знаниями и опыту работы на современном оборудовании, доктора осуществляют эффективное исследование и последующее назначение терапии выявленной болезни.
Для точного результата необходимо провести надлежащую подготовку кишечника, который должен оказаться совершенно пустым. Следует понимать, что любые остатки шлаков ухудшают видимость во время обследования. Именно поэтому за несколько суток до процедуры пациенту требуется пройти диету на тех продуктах, которые не образуют большой объем каловой массы. Данная пища должна перевариваться легко и быстро и не раздражать кишечник. В день до обследования человек выпивает растворы слабительного действия, поэтому желательно находиться дома.
В течение всей процедуры больной лежит на боку, а специалист внедряет прибор через прямую кишку. Чтобы улучшить видимость, доктора проводят нагнетание воздуха, а пациент в это время ощущает неприятное давление (иногда боль). На протяжении колоноскопии в кабинете также находится анестезиолог, который вводит в вену обезболивание и седативные медикаменты. Человек становится сонным, однако находится в сознании потому, что в течение манипуляции придется сменять свое положение.
После применения седации больной остается в больнице около двух часов, а еще сутки не должен садиться за руль. В достаточно редких ситуациях колоноскопию осуществляют под наркозом. В ходе процедуры изымаются образцы материи и отправляются на исследование, а когда обнаруживают полипы, их немедленно устраняют без болей. Колоноскопия способна занять от пятнадцати до шестидесяти минут.
Некая совокупность симптомов и обстоятельств, требующих некоторых терапевтических и диагностических процедур, называют показаниями. К такому проявлению относят:
• анемию с невыясненной причиной,
• опухолевое образование толстого кишечника,
Обстоятельства, препятствующие осуществлению различных процедур, называются противопоказаниями. Это:
• последний триместр вынашивания ребенка.
Помимо этого, процедуру не проводят при остром воспалении толстой кишки. Также колоноскопия после операции на толстом кишечнике не рекомендуется на протяжении трех недель.
Как при любом исследовании, в ходе проведения колоноскопии иногда образуются некоторые сложности. Среди таковых выделяют:
• аллергию на внедренные медикаменты,
• проблематику с сердцем и дыханием,
Также осложнением становится перфорация, спровоцированная сильным давлением врача на эндоскоп при его продвижении. Иногда возникает кровотечение после устранения полипов либо изъятия биоматериала на гистологию.
Когда колоноскопию проводят без дополнительных вмешательств, человек может покинуть клинику сразу. По возвращению домой несколько часов нужно лежать на животе. Как правило, после процедуры живот не болит, однако отмечают ощущения вздутия и усиленную перистальтику. Обычно эта симптоматика проходит после посещении туалета, в течение которого выходят остаточный воздух и жидкость. Если облегчение не произошло, следует употребить измельченный активированный уголь. Есть и пить разрешается сразу после колоноскопии.
источник
Колоноскопия сегодня является одним из самых точных методов диагностики патологии толстой кишки. Данная методика позволяет визуально оценить состояние слизистого эпителия прямой, сигмовидной и слепой отделов, а также их перистальтику. Метод информативнее, чем ректоманоскопия, так как захватывает большую часть кишечника.
Применяется колоноскопия при геморрое, ее назначают в качестве дополнительного исследования прямой кишки, чтобы уточнить предварительный диагноз, а также с целью дифференциальной диагностики.
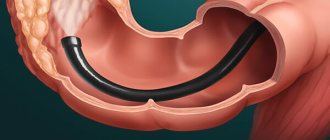
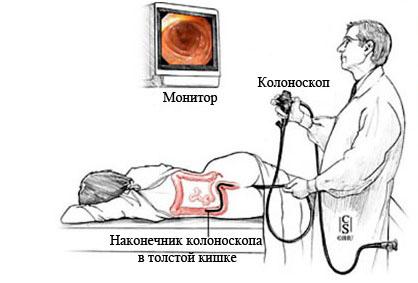
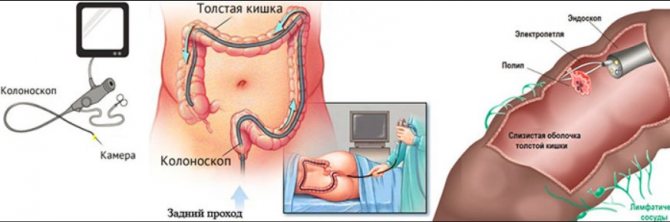
Колоноскопия – это эндоскопический метод исследования толстого кишечника от уровня заднего прохода до илеоцекального угла (место соединения тонкого и толстого кишечника), который выполняется фиброколоноскопом.

Фиброколоноскоп представляет собой эластичную трубку толщиной до 1 см, которая изготовлена из специального оптического волокна.
Фиброколоноскоп представляет собой эластичную трубку толщиной до 1 см, которая изготовлена из специального оптического волокна. Во время введения инструмента врач-эндоскопист нагнетает воздух в кишечник.
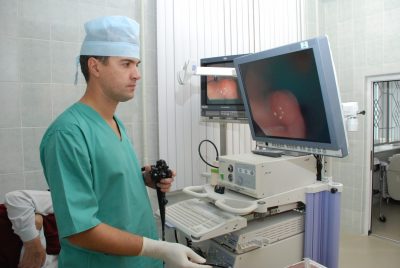
Кишечник осматривается через окуляр тубуса эндоскопа или на дисплее компьютера. Также весь процесс исследования толстой кишки можно записать на информационный носитель, что очень удобно. Полученную запись может просмотреть врач-проктолог.
Еще одной возможностью колоноскопии является забор материала для гистологического или микробиологического анализа.
Самым главным преимуществом метода можно назвать тот факт, что точность определения такого заболевания, как геморрой, при колоноскопии составляет почти 100%. Обследование прямой кишки фиброколоноскопом позволяет рассмотреть даже самые незаметные для других приборов геморроидальные шишки.
Колоноскопию при геморрое назначают:
- для подтверждения предварительного диагноза;
- для определения распространения геморроидального процесса;
- для диагностики осложнений;
- для остановки массивного ректального кровотечения;
- в качестве предоперационной подготовки, когда нужно определиться с тактикой оперативного лечения;
- для дифференциальной диагностики геморроя и опухолей прямой кишки, если у пациента наблюдаются симптомы интоксикации, потеря массы тела, изменение характера стула и т. д.;
- для забора материала для гистологического или микробиологического исследований.
Колоноскопия – это инвазивный метод диагностики, а любое такое обследование считается стрессом для организма пациента. Также метод предполагает прохождение фиброконоскопа через задний проход и ректальный канал, что может вызвать осложнения с их стороны.
Поэтому существует конкретный список состояний и заболеваний, когда колоноскопию не разрешается выполнять во избежание ухудшения состояния больного.
Выделяют следующие противопоказания к проведению колоноскопии при геморрое:
- грыжи передней брюшной стенки;
- обострение неспецифического язвенного колита;
- перитонит и подозрение на него;
- дивертикулез;
- беременность;
- острые простудные инфекции верхних дыхательных путей;
- острые кишечные инфекции и отравления;
- декомпенсированная сердечная недостаточность;
- декомпенсированная легочная недостаточность;
- нарушение свертываемости крови (гемофилия, тромбоцитопеническая пурпура и т. д.);
- эпилепсия;
- психические заболевания;
- тяжелое общее состояние пациента.
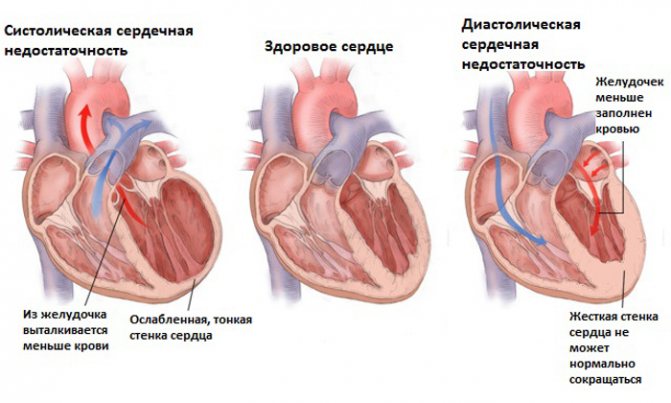
Пациентам, которым нельзя проводить обычную колоноскопию, можно предложить сделать виртуальную колоноскопию.
Виртуальная колоноскопия – это новейшая неинвазивная методика изучения кишечника, позволяющая оценить состояние его внутренней поверхности, толщину стенок, перистальтику, рельеф, а также выявить патологические процессы.
Метод намного точнее существующих обследований кишечника. Его единственный недостаток – высокая стоимость исследования – около 8-14 тысячи рублей.
За два дня до колоноскопии начинается этап подготовки пациента, обязательно включающий диету и очищение кишечника.

Результат исследования фиброколоноскопом зависит от правильности и тщательности подготовки пациента.
Дневной рацион пациента, которому планируется фиброколоноскопия, должен состоять из легкоусвояемых продуктов. Рекомендуется употреблять нежирные сорта птицы, рыбы и мяса, кисломолочные продукты, крекеры, сухари, кисель, негазированные напитки, зеленый и черный чай. Блюда нужно готовить щадящими методами термической обработки: варить, тушить, запекать или на пару.
Из меню следует исключить продукты, способствующие газообразованию и запору, а также те, которые долго перевариваются, а именно: виноград, яблоки, бананы, белокочанная капуста, лук, чеснок, редька, редис, щавель, пшеничная, овсяная и рисовая крупы, черный хлеб, любые орехи, бобовые, грибы, напитки с газом, молоко, спиртные напитки.
За день до обследования лучше принимать пищу в жидком виде: супы, бульоны.
Очищение кишечника проводят вечером накануне колоноскопии очистительной клизмой с водой комнатной температуры или при помощи слабительных препаратов (Фортранс, Дюфалак, Нормакол).
Колоноскопия может проводиться как с анестезией, так и без нее.
Препаратами выбора для анестезии могут быть дикаиновая мазь, лидокаиновый спрей, гель Ксилокаин. Обезболивание заднего прохода применяется у пациентов с тяжелыми деструктивными процессами в кишечнике, спаечной болезнью брюшной полости и выраженных геморроидальных болях, а также у детей младше 10 лет.
Чтобы чувствовать себя комфортно во время процедуры обследования, нужно слушать и строго выполнять все команды доктора.
Обезболивание заднего прохода применяется у пациентов с тяжелыми деструктивными процессами в кишечнике, спаечной болезнью брюшной полости.
Колоноскопия проводится по следующему алгоритму:
- Пациент раздевается снизу до пояса (брюки или юбка, чулки, нижнее белье и т. д.).
- Пациент ложится на левый бок на кушетку, а ноги подтягивает к груди.
- Врач-эндоскопист вводит через анальное отверстие в кишечник медленно вращательными движениями фиброколоноскоп.
- Во время продвижения фиброколоноскопа в кишечник нагнетается воздух.
- Доктор может попросить пациента повернуться на спину.
- При необходимости проводится биопсия слизистой прямой кишки.
- После осмотра кишечника отсасывается нагнетенный воздух.
После фиброколоноскопии пациент может вести обычный образ жизни. Если еще будет ощущаться воздух в кишечнике, то можно принять белый или активированный уголь, а также полежать на животе несколько часов.

Если после процедуры будет ощущаться воздух в кишечнике, то можно принять активированный уголь.
Если процедура проводится опытным и квалифицированным врачом-эндоскопистом, осложнения во время колоноскопии или после нее возникают редко.
При проведении колоноскопии могут возникать следующие осложнения:
- разрыв стенки кишечника;
- занесение инфекции в ткани кишки;
- кровотечение.
Несмотря на то что метод входит в перечень обязательных дополнительных обследований при геморрое, можно ли делать колоноскопию, решает лечащий врач-проктолог или врач-колопроктолог.
В государственных медицинских учреждениях фиброколоноскопия проводится бесплатно по полисам обязательного медицинского страхования. В частных медицинских диагностических центрах за процедуру придется выложить от 3500 до 10 тысч рублей.
источник
Исследование и диагностика проктологических заболеваний заключается уже не только в визуальном осмотре или пальпациии.
Современным и наиболее точным методом диагностического исследования геморроя принято считать колоноскопию. Благодаря данному методу можно с высокой точностью изучить внутреннее состояние прямой кишки, не упустив малейших деталей.
Колоноскопия — очень информативная методика, которая позволяет с высокой достоверностью определить какие-либо отклонения в прямой и толстой кишке на ранних этапах заболевания и назначить эффективное и качественное лечение.
- Использование этого метода помогает врачу получить большой процент достоверной информациив ходе проведения диагностического исследования.
Так как аппарат имеет современную оптику и осветительный специальный прибор, погрешность при диагностике сводится к нулю.
Проктолог может увидеть состояние слизистой кишки вплоть до незначительных царапин и микротрещин, а также геморроидальные узлы на начальной стадии образования.
- Это не травматичный метод исследования, пусть и довольно неприятный. При проведении осмотра не требуется использовать анестезию. В случае незначительных болевых ощущений, которые появляются в результате воспалительных процессов, врач проводит местное обезболивание заднего прохода.
- Колоноскопия позволяет врачу не только проводить осмотр пациента, но и при необходимости выполнять различного рода манипуляции с лечебной целью. Это касается опухолевых не агрессивных процессов, если наблюдается стеноз кишки.
Это в дальнейшем позволит избежать полноценной хирургической операции. При геморрое можно проводить с помощью колоноскопии прижигания при небольших кровотечениях. - Методика помогает в экстренных ситуациях, если вдруг в кишечнике обнаружено инородное тело, если диагностирована непроходимость или началось кровотечение.
- Если при обследовании возникают сомнения и есть подозрения на раковое течение болезни, проктолог методом колоноскопии может без труда взять фрагмент на дальнейшее обследование с помощью биопсии. Это позволит врачу поставить достоверный диагноз пациенту.
Назначение проведения колоноскопии направлено прежде всего на изучение состояния прямой и тонкой кишки.
Также исследование проводят не только при наличии геморроя, но и при колите, болезни Крона, если в кишечнике есть доброкачественные или злокачественные образования. Методика позволяет получить не только точную информацию.
Этот метод позволяет выявить любые патологии даже на начальных этапах. Поэтому в большинстве случаев колонскопия проводится для уточнения диагноза или для детализации картины того или иного заболевания.
Также представлены следующие материалы о правильном питании:
Перечень лекарств, свечей и мазей, которые применяются в лечении этого заболевания найдёте здесь.
Чтобы диагностика была более достоверной, необходимо провести подготовку, которая от пациента требует специальных мероприятий.
Рекомендуется за несколько дней до обследования провести очистительные клизмы. За сутки необходимо очистить кишечник утром и вечером.
Днем за день до очищения необходимо выпить от 30 до 50 мл касторового масла, которое даст слабительный эффект.
Затем вечером с промежутками примерно в 2 часа следует провести очищение 2 раза. Для этого используют 1,5 литра слегка теплой воды. Процедуру рекомендуется проводить в 8-9 часов вечера.
В 7-8 часов утра делают еще одну клизму. Следить, чтобы после нее выходила только чистая без каловых масс вода.
При желании, если по каким-либо причинам сделать клизму не представляется возможным, можно использовать данную методику. Препарат принимают с учетом массы тела. Один пакетик рассчитан на 15-20 кг массы человека. Каждый пакетик следует разбавить в одном литре воды.
Пьют раствор следующим образом:
- Можно выпить всю жидкость вечером, если на завтра назначена процедура.
- Можно объем жидкости разделить на 2 равные части. Одну часть выпивают вечером, а вторую утром.
Препарат способствует глубокой и качественной очистке кишечника и может заменить очищение с помощью клизмы.
За 2 суток до проведения диагностики необходимо употреблять легкую пищу в виде каш, бульонов и кисломолочных продуктов. Запрещено кушать фрукты и овощи и все, что содержит клетчатку. За день до колоноскопии можно употреблять только жидкий бульон, воду и чай.
Если не действовать правилам подготовки, останутся каловые массы на стенках кишечника, а это не позволит провести достоверное исследование и исключить серьезные проблемы заболевания.
Пациента раздевают и он надевает специальный халат. Всю процедуру проводят на кушетке. При необходимости, если есть сильная боль врач может с помощью специального геля провести местную анестезию.
Больной укладывается на кушетку на левый бок. Колени обязательно должны быть подтянуты к груди.
В прямую кишку пациента нагнетают воздух, чтобы во время диагностики при движении эндоскопа не было неприятных ощущений, повреждений слизистой и получилось качественно исследование. Зонд колоноскопа вводят в задний проход до уровня Бургиниевой заслонки. Она располагается у входа в слепую кишку.
По мере движения колоноскопа в кишку нагнетают воздух, в результате чего она расправляется и позволяет провести качественное исследование. Все показатели записываются на монитор.
После исследования аппарат аккуратно выводят.
Безопасна ли процедура, болезненна? В чем ее плюсы и минусы? Смотрите на видео от врача:
Можно ли делать колоноскопию при геморрое? Колоноскопию относят к сложной диагностической процедуре. Поэтому существует ряд противопоказаний к ее проведению:
- Если в наличии есть гнойное воспаление.
- При перфорации кишечника.
- При запущенной стадии колита.
- При обильном кровотечении кишечника.
- При дивертикуле.
- При паховой или пупочной грыже.
С помощью колонскопии врач может определить любые изменения в кишечнике: опухоли, повреждения, воспалительные процессы. Она необходима для постановки диагноза и исследования на наличие опухолей.
Это лучший из метод диагностики, который позволит выявить причину заболевания, назначить соответствующее лечение и в начальном периоде остановить течение болезни.
Что такое колоноскопия и как она проводится, узнайте из видео:
Каждый, кто столкнулся с геморроем, знает насколько неприятен этот недуг.
При этом его лечение на ранних стадиях позволяет врачам использовать методы консервативной медицины (гимнастика, мази, свечи) что намного предпочтительнее для пациента, чем хирургическое вмешательство.
Своевременная и правильная диагностика любого заболевания – залог быстрого выздоровления.
Колоноскопия является наиболее точным и современным методом диагностики болезней кишечника.
Да, это исследование назначается достаточно часто, поскольку оно позволяет выявить болезнь на ранней стадии, когда симптомы еще неявные.
Колоноскопия при геморрое проводится как с целью раннего выявления недуга, так и с намерением исключить более серьезные заболевания, например, онкологические и язвенные болезни или гранулематозное воспаление Крона.
Показаниями к колоноскопии являются:
Колоноскопия при геморрое и хроническом колите практически не имеет противопоказаний. Однако процедуру не назначают больным с острыми состояниями: инфаркт, перитонит, перфорация кишечника, крупные грыжи.
Колоноскопия кишечника при геморрое проводится точно так же, как и при любом другом заболевании ЖКТ.
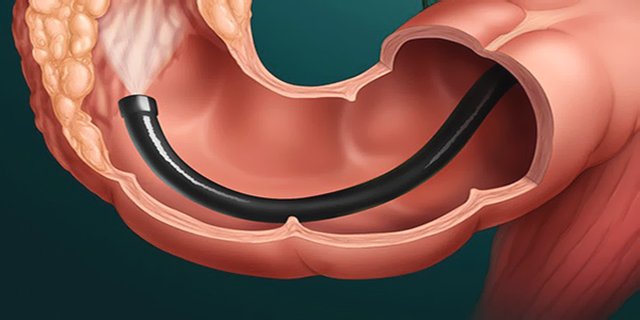
Метод заключается в исследовании толстой кишки с помощью специального прибора – эндоскопа.
Это тонкая – не более сантиметра в диаметре — трубка, имеющая на конце осветительный прибор и маленькую камеру, которая транслирует на экран изображение слизистой оболочки кишечника.
Зонд вводят в прямую кишку пациента через анальное отверстие. В кишечник нагоняют воздух, который расправляет кишку и позволяет эндоскопу свободно продвигаться вперед вплоть до слепой кишки.
Именно нагнетание воздуха, а не движение зонда, вызывает у больного неприятные ощущения распирания кишечника.
Несмотря на то что в большинстве случаев процедура вызывает не боль, а лишь неприятные ощущения, все же существуют показания для анестезии во время колоноскопии при геморрое. У детей, например, или при спайках кишечника.
Кроме того, колоноскопия при обострении геморроя может быть болезненна, в этом случае врачи применяют местное обезболивание.
Продолжительность исследования, как правило, не превышает 30—60 минут. Пациенты переносят колоноскопию хорошо, во время процедуры им разрешается менять положение тела для более легкого прохождения эндоскопа.
Многие задаются вопросом: можно ли делать колоноскопию при геморрое под наркозом?
Можно, сегодня многие медицинские учреждения предлагают впечатлительным пациентам проведение исследования с применением седации – медикаментозного сна.
К колоноскопии нужно предварительно подготовится. Мероприятия, выполняемые перед процедурой, направлены на очищение кишечника.
Есть два способа приготовления к колоноскопии:
- Очистительные клизмы;
- Очищение специальными препаратами.
Очищение с помощью клизмы начинают за один день до исследования. Днем накануне колоноскопии необходимо принять 2-3 столовые ложки касторового масла. Вечером сделайте две клизмы с двухчасовым интервалом.
Объем каждой клизмы должен быть не менее 1,5 л. Утром обе клизмы нужно повторить. Подготовка считается эффективной, если в конечном итоге будет выходить чистая вода.
При подготовке лекарствами используют медицинский препарат Фортранс. Это порошок белого цвета, разделенный по пакетикам. Каждый пакетик разводят в одном литре воды. В среднем готовят 3-4 литра раствора, в зависимости от веса пациента (один пакетик на 20 кг веса).
Весь раствор нужно выпить вечером до колоноскопии. Допускается разделить дозу на две части (вечером и утром в день процедуры), однако обратите внимание, что последний прием препарата должен быть осуществлен не позднее 4 часов до проведения исследования.
Важно знать, что Фортранс не назначают детям, не достигшим возраста 15 лет, и больным, страдающим непроходимость кишечника или сердечной недостаточностью.
Несмотря на пугающее описание исследования, процедура переносится пациентами легко, в большинстве случаев, как уже говорилось, даже не требуется анестезия.
Геморрой после колоноскопии диагностируется безошибочно, что дает возможность доктору назначить наиболее эффективное лечение.
Колоноскопия наиболее современный метод исследования кишечника. Он позволяет не только выявить и подтвердить диагноз, но и прямо во время процедуры взять кусочек кишки на гистологический анализ.
Кроме того, во время колоноскопии врач имеет возможность прижечь небольшие очаги кровотечений эндоскопом.
Колоноскопия – популярный и наиболее точный на сегодняшний день метод исследования кишечника. Данный вид диагностики позволяет обследовать слизистую отделов толстого и прямого кишечника. Можно ли делать колоноскопию при геморрое? Зачастую, да.
Колоноскопия позволяет выявить признаки геморроя на ранних этапах его развития и вовремя устранить. Это не очень приятная, но довольно информативная процедура обследования кишечника.
Колоноскопия – эндоскопическое исследование толстого кишечника при помощи прибора – эндоскопа. Прибор представляет собой длинную узкую трубку со специальной лампочкой-окуляром на конце, которая вводится через задний проход в кишечник. Колоноскопия позволяет детально оценить структуру кишечника, состояние его тканей и слизистой оболочки.
Специалист получает подробную информацию о состоянии кишечника на мониторе. Он может рассмотреть даже маленькие геморроидальные образования.
Другие преимущества колоноскопии:
- позволяет установить точный диагноз;
- у врача-эндоскописта есть возможность выявить даже небольшие очаги воспалений и сразу же их прижечь их;
- незамедлительное устранение кровотечений в области прямого кишечника;
- процедура позволяет взять пробы для гистологического анализа.
Кроме того, во время процедуры колоноскопии есть возможность извлечь инородные тела из прямого кишечника.
Показания к колоноскопии:
- удаление инородного тела из кишечника;
- хронические запоры;
- вздутие живота;
- увеличение слизи в области анального отверстия;
- боли в области кишечника;
- прижигание полипов;
- введение специальных препаратов для лечения кишечника.

Колоноскопия при геморрое назначается для:
- комплексной диагностики заболевания;
- выявления осложнений;
- забора биологического материала для исследования;
- остановки кровотечений;
- диагностики злокачественных новообразований в области толстого кишечника.
Следует обратить внимание, что колоноскопия при геморрое имеет положительные отзывы и у пациентов, и у докторов. Несмотря на пугающее описание процедуры, она не является болезненной. Проходит легко и быстро.
Колоноскопия кишечника при геморрое не противопоказана. Она назначается врачом при подозрении на любое заболевание желудочно-кишечного тракта. Однако следующие противопоказания делать колоноскопию при геморрое существуют:
- постоянные запоры;
- наличие крови в каловых массах;
- неприятное жжение и зуд в анальном отверстии;
- беременность;
- психические отклонения;
- ОРВИ и инфекции верхних дыхательных путей;
- отравления и кишечные инфекции;
- боли при испражнении.
Грыжа, острый перитонит, инфаркт также являются состояниями, при которых колоноскопия не назначается. Также колоноскопия противопоказана после операции и при обострении заболевания.
Часто больные интересуются, можно ли делать колоноскопию при геморрое и трещине? В данной ситуации процедуру лучше провести под общим обезболиванием или местной анестезией. Если трещина не кровоточит и заболевание в стадии ремиссии, то противопоказаний к прохождению колоноскопии нет.
Виртуальная колоноскопия кишечника при геморрое – современный метод обследования, разновидность компьютерной томографии. Прибор томограф позволяет воссоздать картинку кишечника пациента.
Виртуальная колоноскопия позволяет вывить большинство нарушений в деятельности кишечника и является абсолютно безболезненной. Она актуальна, когда необходимо оценить состояние геморроидальных узлов и получить информацию об участках воспаления. Исследование совершенно безболезненно и имеет массу достоинств. Но из-за наличия рентгеновского излучения его не рекомендуется проводить при беременности.
Виртуальная колоноскопия позволяет оценить динамику работы кишечника и его положение без травмирования слизистой и вынужденных неудобств для пациента. На снимках чётко видно толщину, рельефы кишечника, состояние слизистой оболочки толстого и прямого кишечника, а также детальную информацию обо всех происходящих там процессах.
К данной процедуре, также как и к обычной колоноскопии, требуется предварительная подготовка.
Колоноскопия – процедура, требующая предварительной подготовки к прохождению исследования. Подготовка включает в себя ряд процедур, направленных на очищение кишечника. Сюда входят:
- клизменное очищение;
- приём специальных препаратов;
- строгая диета.
Чтобы обследование с помощью колоноскопа прошло быстро, безболезненно и максимально эффективно, пациент должен со всей серьёзностью отнестись к предварительной подготовке.
Чистый кишечник без остатков каловых масс – залог достоверности и качества результатов колоноскопии.
Промывание кишечника проводится тёплой водой в течение 10 минут. Больному делается 2 клизмы по 1,5 литра вечером (накануне) и утром в день исследования. Подготовка является достаточной, если из кишечника при опорожнении после клизмы выходит чистая вода.
Очищение кишечника клизмой проводится за сутки до самого обследования кишечника при помощи колоноскопии. Такую подготовку желательно проходить в стационарных условиях. Она будет более эффективной.
Если в области анального отверстия имеются трещины, то обязательно следует сказать об этом врачу, назначившему колоноскопию. Он должен посоветовать другой метод очистки кишечника перед эндоскопическим осмотром, например с применением слабительного средства.
Фортранс при геморрое применяется для очищения толстого кишечника от остатков пищи и скопления каловых масс, когда использование клизмы не представляется возможным. Данный препарат является слабительным средством и может быть использован для очищения при подготовке к колоноскопии.
Доза слабительного подбирается в зависимости от веса человека. 1 пакетик рассчитан на массу 20 килограмм. Раствор готовится в соотношении 1 пакетик на 1 литр тёплой воды и делится на 2 равные части.
1 часть выпивается в 2 приёма вечером, вторая – утром, в день проведения колоноскопии. После приёма первой порции слабительного процедуру необходимо повторить через 3 часа.
Это популярное слабительное средство, способствующее глубокой очистке кишечника без применения клизмы.
Колоноскопия проводится строго натощак. В день процедуры допускается только питье чая с небольшим количеством сахара.
За 3 дня до проведения колоноскопии необходимо начать соблюдение диеты. Из меню исключается богатая клетчаткой пища и кисломолочные продукты питания. Можно употреблять:
- нежирные мясные бульоны;
- уху и тушёную рыбу;
- отварное или тушёное мясо;
- гарниры из вермишели и риса;
- манную кашу;
- печенье и сухарики;
- яйца всмятку и омлеты;
- сливочное и растительное масло.
Пациент перед исследованием кишечника может пить любые соки, компоты, чай, кофе и, конечно, обычную ключевую воду.
При сильных запорах на бесшлаковую диету необходимо перейти за 5 дней до обследования.
Примерное меню перед колоскопией:
- каша, яичница или бутерброд с варёной колбасой на завтрак;
- суп (кроме борща), хлеб, ягодный кисель или компот на обед;
- отварные овощи, творог, чай, печенье на ужин.
За 12–14 часов до времени обследования любую твёрдую пищу необходимо исключить из употребления. Также рекомендуется категорически воздерживаться от употребления алкогольных напитков и курения. Индивидуальный вариант диеты может подсказать в данной ситуации врач-проктолог, который назначил обследование.
Колоскопию проводит врач-колопроктогог и медицинская сестра. Само обследование проходит в специально оборудованном для этой цели кабинете. Пациенту предлагают освободиться от одежды ниже пояса, накинуть медицинский халат и лечь на приготовленную кушетку, приняв определённую позу (повернуться на бок и прижать согнутые в коленях ноги к груди).
Больному обязательно вводится местная анестезия – препарат, содержащий лидокаин (дикаминовая мазь или Луан гель). Иногда применяется заморозка, которая вводится внутривенно. Проходить процедуру без анестезии ни в коем случае не соглашайтесь. Можно испытать болевой шок.
Для прохождения процедуры детям до 12 лет и больным с неуравновешенной психикой применяется общий наркоз, когда пациента полностью погружают в сон на время исследования, и он ничего не чувствует.
После того как анестезия подействует, медсестра вводит в анальное отверстие больного специальный зонд, оборудованный маленьким фонариком и камерой. Зонд продвигается по кишечнику при помощи накачивания воздухом. Камера передаёт изображение кишечника на монитор компьютера. В это время врач на специальном мониторе всесторонне изучает состояние кишечника и слизистой оболочки. Анализируя фотоснимки и видеоизображения, он составляет своё заключение. Специалист видит на экране даже малейшие изменения в работе кишечника: трещинки, инородные тела, новообразования, очаги воспаления. При необходимости он может передать полученные снимки и запись лечащему врачу-проктологу.
Если пациент находится под местной анестезией, то он может наблюдать за действиями доктора и появляющимися на экране изображениями.
Время проведения обследования зависит от качества предварительной подготовки. Оно индивидуально. В среднем исследование кишечника при помощи колоноскопии длиться от 15 до 45 минут.
В основном, после прохождения данной процедуры больные могут вести свой обычный образ жизни, хотя испытывать ощущение нагнетённого в кишечник воздуха.
Некоторое время после колоноскопии можно испытывать неприятные ощущения в области анального отверстия и кишечника. Чтобы побыстрее избавиться от неприятных симптомов, необходимо предпринять некоторые меры:
- принять активированный уголь;
- питаться лёгкой пищей и малыми порциями (это поможет безболезненно выйти из диеты);
- полежать на животе некоторое время (в случае болей или некомфортных ощущений).
При появлении острых болей можно выпить спазмалитик.
Если при проведении процедуры использовался общий наркоз, то лучше несколько часов побыть в медицинском учреждении под наблюдением врачей. При применении местной анестезии клинику можно покинуть уже через час.
После проведения колоноскопии нельзя употреблять железосодержащие препараты и антибиотики, которые тормозят заживление слизистой. Для восстановления микрофлоры кишечника и нормализации его работы можно принять препарат «Смекта».
Осложнения после колоноскопии кишечника при геморрое встречаются крайне редко, но врач обязан предупредить о последствиях после проведения данной процедуры:
- вздутие живота, которое длительное время не исчезает;
- появление болей в животе;
- повышение температуры;
- появление следов крови после дефекации;
- появление некомфортных ощущений и боли в процессе испражнений;
- появление диареи.
Чтобы облегчить дефекацию и предупредить неприятные последствия можно сразу после колоноскопии выпить настойку подорожника (1 столовая ложка травы на 1 стакан кипячёной воды) или разведённый в воде активированный уголь. Применять обезболивающие препараты необходимо только после согласования с лечащим врачом.
Колоноскопия – обязательный метод диагностики при подозрении на геморрой. Позволяет врачу выбрать наиболее эффективные методы лечения заболевания. Данное обследование поможет своевременно выявить наличие злокачественных новообразований и принять необходимые терапевтические меры по их лечению. В каких случаях колонскопию можно применять, а какие попадают в список противопоказаний к данной процедуре, решает только лечащий доктор.
источник
Стоит ли делать колоноскопию: аргументы за и против
Против проведения колоноскопии могут выступать следующие аргументы:
- болезненные ощущения;
- инвазионная способность;
- возможность получения травмы;
- зависимость от особенностей анатомического строения.
Однако, при правильной подготовке и высокопрофессиональном проведении, процедура безболезненна, риски сводятся к минимуму.
Обследование даёт возможность:
- диагностировать заболевания толстой кишки на ранней стадии;
- визуально оценить состояние слизистой оболочки и стенок кишечника;
- при необходимости провести терапевтические манипуляции.
Исследование незаменимо при диагностике колоректального рака. Возможные осложнения и ряд противопоказаний – не повод отказываться от колоноскопии, поскольку ожидаемая польза превышает предполагаемые риски.
Загрузка …
Аппарат, применяемый при колоноскопии
Колоноскоп имеет толщину, примерно, с палец. Он оснащен минимум двумя каналами и более длинный по сравнению с гастроскопом, его длина приблизительно 160 см
Колоноскоп имеет толщину, примерно, с палец. Он оснащен минимум двумя каналами и более длинный по сравнению с гастроскопом, его длина приблизительно 160 см. Конец аппарата вводится в анальное отверстие толстой кишки и, благодаря его оптической системе, рассматривается слизистая оболочка толстого кишечника. Изображение слизистой передается на экран монитора, увеличивается в сотни раз. Поэтому при правильной подготовке кишечника, когда просматривается вся поверхность детально, квалифицированный врач может поставить точный диагноз.
С помощью колоноскопии можно обнаружить различную патологию в толстой кишке (сolon), а также в конце тонкой кишки (терминальная часть подвздошной кишки). Поэтому гастроэнтерологи (специалисты по желудку и кишечнику) также называют колоноскопию колоноилеоскопией. Колоноскопия считается в настоящее время наиболее надежным методом для раннего обнаружения рака кишечника. К тому же во время исследования эндоскопист может удалять предраковые образования (полипы) и, таким образом, существенно снижать риск возникновения рака толстой кишки. В Германии после 47 лет (в США после 45 лет) колоноскопию необходимо проходить ежегодно в обязательном порядке.
Когда противопоказания не учитываются?
Абсолютные показания к колоноскопии кишечника:
- подозрение на наличие злокачественной опухоли (колоноскопия позволяет выполнить забора образца для биопсии);
- диагностика полипов (в процессе можно их иссечь и сделать биопсию на предмет раковых клеток);
- примесь крови в каловых массах (скорее всего, имеется открытое кровотечение);
- частые случаи полного нарушения пассажа содержимого по кишечнику;
- подозрение на болезнь Крона;
- наличие симптоматики неспецифического язвенного колита.
В каких случаях вам показана или противопоказана колоноскопия
Колоноскопией называют серьёзное эндоскопическое исследование толстой кишки на предмет диагностики её патологий или нарушений в ее работе. Выполняется диагностическая процедура при помощи специального прибора – колоноскопа, который позволяет исследовать толстую кишку почти на всей её протяжённости. В ходе проведения колоноскопии есть возможность оперативного выполнения некоторых процедур лечебного характера: извлечение попавшего в толстую кишку инородного тела, остановку кровотечения, иссечение полипа и пр.
Последствия несоблюдения правил по учету противопоказаний
Наиболее серьезными и довольно часто встречающимися осложнениями после процедуры колоноскопии может стать прободение стенки кишечника или кровотечение после иссечения полипа.
Прободение кишечника
Если процедуры выполняет специалист, у которого не хватает опыта и квалификации или пациент ведет себя неадекватно во время процедуры, то может произойти прободение кишечной стенки. Это подразумевает появление отверстия, через которое содержимое кишечника вытекает в брюшную полость, что может привести к гнойному перитониту.
Если пациенту довелось столкнуться с таким осложнением, то он будет испытывать следующую симптоматику:
- болевой синдром в брюшине, который становится более интенсивным во время движения;
- живот вздувается и при визуальном осмотре наблюдается его асимметрия;
- тошнота и рвотные позывы;
- сердцебиение учащается, на лбу выступает липкий холодный пот;
- появляется лихорадочное состояние.
Такой больной нуждается в срочной госпитализации и принятии неотложных мер, поскольку такое состояние может закончиться летальным исходом.
Кровотечение
В процессе полипэктомии (удаление полипа) может открыться кровотечение. В особенной зоне риска появления такого осложнения оказывают педиатрические и гериатрических пациентов, поскольку у них стенки кишечника наиболее тонкие. Это осложнение возникает, как правило, на фоне неправильного выполнения манипуляции — петлевым электродом захватываются слишком глубокие слои кишечной стенки.
Кровотечение может начаться как сразу после удаления полипа, так и в течение 7–10 дней после лечебной колоноскопии. Чтобы устранить данное осложнение могут быть предприняты такие меры:
- используются кровоостанавливающие препараты — таблетки, суппозитории, холодные клизмы (температура воды должна составлять 3–4 °С);
- в тяжелых случаях после остановки кровотечения может быть произведено переливание крови;
- очищающие клизмы с целью удаления сгустков крови в толстом кишечнике.
Другие осложнения
Существуют и другие серьезные осложнения, которые случаются крайне редко: нарушения со стороны дыхательной системы после использования неправильно подобранного наркоза, заражение сифилисом, гепатитом В,С или ВИЧ-инфекцией, разрывание селезенки.
А также могут наблюдаться другие нежелательные побочные эффекты:
- метеоризм после манипуляции по нагнетанию воздуха в кишечник;
- неаккуратное введение колоноскопа может вызывать механическое травмирование слизистой и связанные с этим болезненные ощущения (можно принять внутрь анальгетики, а область анального отверстия смазать гелем или мазью с анестетиком);
- вторичная диарея после подготовительного к колоноскопии периода;
- спазмы и ноющие боли в кишечнике после полипэктомии;
- субфебрильная лихорадка.
Если проходить колоноскопию в проверенном лечебном учреждении, то проблем, как правило, не возникает. Если пациент будет слишком переживать о возможных осложнениях, то его пессимистичный настрой только усугубит картину. Чаще всего неблагоприятные последствия возникают из-за недобросовестной подготовки самого больного. А если для проведения процедуры нет серьезных противопоказаний, то от нее пациент получит значительно больше пользы, чем вреда.
Основное о колоноскопии
Колоноскопия представляет собой метод визуального видеообследования толстого кишечника при помощи вводимого в просвет кишки аппарата – колоноскопа. Некоторые специалисты абсолютно обосновано относят процедуру к малоинвазивным эндоскопическим хирургическим операциям.
При проведении колоноскопии не только полностью осматривается толстая кишка, но и производится удаление полипов с последующим проведением гистологического осмотра. Медицинский метод дает возможность выявить причины заболеваний кишечника и возникновение новообразований на ранних стадиях, когда можно рассчитывать на удачное и быстрое излечение.
Процедура проводится при полностью опорожненном кишечнике. Для этого пациентам назначают лёгкую диету и очистку ЖКТ с помощью препарата Фортранс. В анус вводят гибкий контакт, с помощью которого осматривают стенки толстой кишки, выявляя полипы, эрозии и трещины.
Высокая детализация процедурной видеокамеры дает возможность качественно диагностировать различные нарушения и точно определить характер клинического процесса, имеющего место в прямой кишке, с помощью забора образца ткани. Во время процедуры могут быть удалены полипы с диаметром до 0,5 см, которые также поддаются дополнительному обследованию после эндоскопического вмешательства.
Так как речь идет о достаточно травматичной хирургической операции, её назначают, только обследовав общее состояние пациента. В отличие от других операций колоноскопия может спровоцировать ряд негативных последствий, с чем связаны некоторые ограничения при назначении процедуры. При этом подчеркивается полная безвредность и клиническая эффективность данного типа обследования, рекомендованного в качестве профилактического осмотра практически каждому человеку, преодолевшему определенный возраст.
Профилактический осмотр толстой кишки является рекомендацией, но не обязателен при клинических обследованиях. При этом колоноскопию назначают каждому больному старше 50 лет, находящемуся в стационаре. Эта рекомендованная проктологическая процедура направлена на раннее выявление онкологических заболеваний. Даже при оплате операции с помощью страховки стоимость услуги довольно высока из-за использования дорогостоящих препаратов, позволяющих полноценно подготовиться к эндоскопическому вмешательству.
При этом есть целый ряд показаний, при которых проведение колоноскопии является остро необходимым и обязательным:
- при хроническом нарушении проходимости кишечника для выявления причин;
- при подозрении онкологического заболевания и необходимости клинического диагностирования;
- подозрение на наличие полипов, эрозий и воспалительных процессов стенки кишечника;
- подозрение диверкулита;
- подозрение на наличие крупного паразита в области толстой кишки, не удаляемого терапевтическим путем;
- наличие клинических признаков болезни Крона;
- наличие геморрагических повреждений стенок, вызванных геморрагической кишечной палочкой, заболевание может быть заподозрено при наличии крови в кале;
- причиной могут быть хронические спаечные процессы, затрудняющие отхождение каловых масс (в данном случае для полного хирургического устранения патологии может потребоваться дополнительная эндоскопическая операция для удаления спаек вне полости кишечника).
Восстановление микрофлоры кишечника после процедуры
Если болезненные ощущения в животе, метеоризм, нарушение стула стали проявлением дисбактериоза, необходимо провести курс восстановительной терапии с нормализацией микрофлоры кишечника.
С этой целью применяются:
- пробиотики (Хилак-форте, Бифиформ, Линекс, Бифидумбактерин);
- специальная диета.

От соблюдения диеты напрямую зависит, как быстро сможет восстанавливаться кишечник. При диетическом питании исключаются:
- продукты с высоким содержанием клетчатки (бобовые, черный хлеб, грубые каши);
- газированные напитки;
- цельное молоко;
- листовые овощи, морковь, свекла, капуста.
В течение первой недели можно употреблять только легкую еду, включая нежирные кисломолочные продукты, биойогурты.
Строгое соблюдение всех рекомендаций врача быстро сократит сроки восстановления кишечника и уберет неприятные последствия после процедуры.