Обследование матки и придатков
Для определения гинекологических заболеваний у женщин проводится МРТ матки.
Периодическая проверка у врача позволит избежать серьезных проблем. Если даже женщина чувствует себя здоровой, в целях профилактики надо провериться у гинеколога. Существует множество способов это сделать. Врач выберет необходимый метод диагностики индивидуально для каждой пациентки. Виды диагностики:
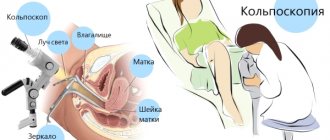
- Кольпоскопия – проверяется состояние шейки матки;
- Гистероскопия позволяет обнаружить внутриматочные патологии – адиномиоз;
- Лапароскопия – обследование брюшной полости с целью определить проходимость маточных труб, врожденные патологии, миому матки;
- УЗИ – поверхностное (через стенку живота) и вагинальное (через влагалище);
Ультра — звуковое обследование показывает строение тела матки, определяется нарушенная норма размера яичников, состояние эндометрической ткани.
- Метод диагностики с помощью рентгена. Внутрь матки вводится контрастное вещество, которое помогает определить структурные параметры органа, проходимость труб и наличие спаечного процесса.
- Компьютерная томография – это рентгенологическое обследование, дающее несколько срезных снимков в разных ракурсах. Этот метод дает реалистичное изображение опухолей, патологических процессов, кист яичников и других имеющихся новообразований.
- МРТ – исследование органов под воздействием магнитных волн.
МРТ матки
В чем заключается высокая результативность метода МРТ?
- Обследование проводится без проникновения во внутренние органы как при биопсии или оперативном вмешательстве.
- Безопасность метода. При МРТ не применяется вредное излучение. Его можно делать часто по мере необходимости. На здоровье человека негативного влияния нет.
- МРТ – самый точный и подробный способ выяснения патологий.
- МРТ дает возможность оценить состояние обследуемого органа на основании трехмерных изображений, которые показывают все ракурсы объекта.
- Этот способ дифференцирует ткани и патологические изменения в них.
- При выявлении опухоли на шейке матки, яичниках, матке, изображение дает способ определить точное местоположение и размеры новообразования, степень его развития, наличие метастаз.
- Полученный результат фиксируется в электронном виде и распечатывается.
Исключений для проведения МРТ – обследования, практически, нет. Только наличие имплантатов, содержащих металл или вживленных устройств типа кардиостимуляторов, может стать препятствием к процедуре. Есть исключения и в этом противопоказании. Например, внутриматочная спираль, изготовленная из титана, совместима с аппаратом, и не мешает проведению исследования. Только врач может определить, можно в таких случаях делать магнитно – резонансную томографию или нет.
Признаки рака матки
Злокачественные поражения эндометрия встречаются у женщин очень часто. Опасность рака матки (карциномы, саркомы) заключается в бессимптомном течении ранних этапов развития заболевания. Поражению шейки предшествует длительное наличие диспластического процесса. МРТ является наиболее информативным методом диагностики рака матки (аденокарциономы, саркомы и пр.). Подозрения на опухоль возникают по результатам ультразвукового обследования малого таза или кольпоскопии. Об онкопатологии могут свидетельствовать следующие симптомы:
- нарушения менструального цикла;
- болезненные ощущения внизу живота;
- бесплодие невыясненного генеза;
- боли в пояснице;
- межменструальные кровотечения из половых путей;
- яркие красные и другие патологические выделения у женщин после наступления климакса.
При наличии подобных симптомов необходимо обратиться к гинекологу, пройти осмотр и первичное обследование. Если во время УЗИ будут выявлены признаки опухоли, врач назначит магнитно-резонансное сканирование органов малого таза.
Процедура обследования
В основе метода магнитно – резонансной томографии лежит магнитная реакция протонов – составной части всех молекул. Человек помещается в круговое вращающееся магнитное поле. Напряжение его на разных аппаратах колеблется от 0,01 до 3,0 Тл. Тесла – единица измерения магнитного напряжения, названа по имени ученого Николо Тесла, который открыл метод вращающегося магнита.
Протоны от магнитной энергии возбуждаются и подают импульсные сигналы. Они преобразуются в изображение, тканей, органов, костных систем. Замкнутое пространство аппарата МРТ у некоторых пациентов вызывает панику. Особенно это свойственно людям с боязнью замкнутого пространства. Для проведения обследования таких пациентов и детей можно выбрать аппарат открытого или полуоткрытого типа, когда медицинский работник находится в поле зрения больного и поддерживает с ним контакт.
МРТ матки и яичников
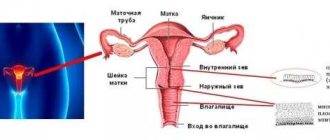
МРТ определяет проходимость маточных труб.
Изображение яичников дает информацию об их расположении, о процессах, имеющих место в малом тазу. Если есть кисты, они четко просматриваются на экране. Одновременно определяется проходимость маточных труб. С помощью МРТ труб матки и МРТ яичников определяются следующие патологии:
- Воспаления обследуемых органов сальпингоофориты,оофорит. Если в трубах есть жидкость, кровь или гной, это тоже видно на изображении.
- Кисты. Диагностируется не просто наличие кисты, но и определяется ее характеристика, размер. Кисты бывают фолликулярные (содержащие жидкость, и имеющие способность рассасываться), геморроидальные ( наполненные кровью), Дермоидная, муцинозная и так далее. Можно увидеть на трехмерном изображении скопление множества кист.
- Онкологические новообразования.
- Патологии и аномалии развития яичников.
Как выглядит рубец после кесарева на МРТ?
МР-снимок органов малого таза отражает нишу, сформировавшуюся в области рубца на матке
В послеоперационном периоде на месте шва формируется шрам. Постепенно мышечные волокна восстанавливаются, объем соединительной ткани уменьшается. Прооперированный участок делается практически таким же эластичным и прочным, как окружающий миометрий. Но при наличии предшествовавшего воспаления, большой кровопотере в ходе операции, экстренном хирургическом вмешательстве при заживлении может образоваться дефект.
На МР-снимке несостоятельный рубец будет иметь следующие признаки:
- толщина менее 2 мм;
- преобладание соединительной ткани;
- наличие полостей;
- формирование ниши;
- низкая интенсивность кровоснабжения рубцовой ткани.
Если матка в области шва восстановилась полностью, врач увидит на снимках МРТ:
- толщину стенки органа от 3 до 5 мм;
- адекватный кровоток;
- отсутствие дефектов и ниш.
МРТ яичников
Яичники и матка находятся на одном уровне и при магнитно — резонансном обследовании видны одновременно. Причиной бесплодия нередко является эндометриоз, который поражает матку и яичники. Подобное воспаление может быть результатом венерологических заболеваний, вирусов, грибков. При этом наблюдаются постоянные боли внизу живота, месячные с болями, даже высокая температура. Эндометриоз часто сопровождается поликистозом.
МРТ яичников может показать кровоизлияния, спайки, кисты в матке, в яичниках, любые изменения в несколько мм. Перед процедурой больной должен предоставить врачу – диагносту историю болезни. Это поможет обратить внимание и более детально исследовать участки с патологией.
Кистома (опухоль) яичника – постоянно растущее образование с жидкостью внутри. Размеры ее могут быть настолько значительны, что живот растет как при беременности. Помимо этого симптомы могут быть и другие – тянущие боли, нарушение функция других внутренних органов в связи с их сдавливанием. Нарушается работа мочевого пузыря и прямой кишки. Кистома – это не онкология. Но в запущенных стадиях она может приобрести злокачественные свойства.
Ультразвуковая диагностика несостоятельного рубца на матке в отдаленном послеоперационном периоде
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований.
Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Кесарево сечение — наиболее часто производимая полостная операция, по частоте превосходящая аппендэктомию и грыжесечение вместе взятые. Увеличение частоты кесарева сечения создает новую проблему, так как возрастает число женщин с оперированной маткой, а рубец на матке в дальнейшем нередко является единственным показанием к повторной операции. Вопросы оптимальной частоты кесарева сечения находятся в центре дискуссий акушеров-гинекологов, существенное увеличение частоты оперативного родоразрешения как за рубежом, так и в России стало «тревожной проблемой», поскольку стремление решить все акушерские проблемы с помощью операции оказалось несостоятельным. Частота операции кесарева сечения в МОНИИАГ, концентрирующем в том числе пациенток с оперированной маткой, составила 23,7% в 2008 г. и 24,9% в 2009 г., в Московской области этот показатель варьирует от 17,7 до 20,6%, при этом отмечается тенденция к увеличению числа оперативных родов по Московской области в целом, что соответственно влечет за собой увеличение количества послеоперационных осложнений.
Известно, что риск осложнений у матери при абдоминальном родоразрешении возрастает в 10-26 раз [1]. При экстренно проводимых операциях частота этих осложнений достигает 18,9%, при плановых — 4,2% [2]. До настоящего времени наиболее часто встречается эндометрит (от 17 до 40% наблюдений). Если раньше эндометрит после планового кесарева сечения развивался в 5-6% случаев, а после экстренного — в 22-85%, то применение антибиотикопрофилактики позволило снизить эти показатели на 50-60% [3]. Послеродовый эндомиометрит служит основной причиной формирования неполноценного рубца на матке. Важной проблемой формирования состоятельного рубца является активность репарации тканей в области раны на матке. Течение процессов заживления определяется большим количеством факторов, к которым относятся: состояние макроорганизма, техника оперативного вмешательства, используемый шовный материал, длительность операции и кровопотеря, течение послеоперационного периода. Эндометрит и более тяжелые осложнения нередко скрываются за следующими маскирующими диагнозами: кровотечение в послеродовом периоде, субинволюция матки, лохио- и гематометра и др. В последние годы врачи все чаще сталкиваются с проблемой несостоятельности рубца на матке в отдаленном послеоперационном периоде и на этапе планирования следующей беременности.
Цель исследования — прогнозирование осложнений беременности у женщин с рубцом на матке после кесарева сечения.
Материал и методы
Обследованы 35 пациенток с несостоятельностью рубца на матке, 4 пациентки в I триместре беременности, 31 — на этапе прегравидарной подготовки. Средний возраст послеродовых больных составил 29 лет. Поводом для обращения к врачу служили хронические тазовые боли; обострения «хронического воспаления придатков»; дизурические расстройства; вторичное бесплодие; планирование беременности; подтверждение ранее поставленного диагноза несостоятельного рубца.
Кесарево сечение в нижнем маточном сегменте было выполнено в сроки от 1 года до 5 лет до момента исследования, как в плановом порядке, так и по экстренным показаниям. Шесть обследованных пациенток перенесли повторное кесарево сечение, 2 — с иссечением первого рубца, 4 — без иссечения зоны прежнего рубца. Сведения о предыдущих операциях были получены только со слов пациенток, выписки о показаниях к операции, особенностях операции и послеоперационного периода отсутствовали в большинстве наблюдений. Только при тщательном сборе анамнеза и тщательном расспросе удавалось выявить особенности течения предыдущей беременности и послеоперационного периода. Развитию осложнений способствовал «воспалительный» акушерский и гинекологический анамнез: эндометрит после родов имели 34,2% пациенток; мастит — 8,5%; раневую инфекцию — 23,5%; эндометрит после аборта — 18,2%; эрозию шейки матки — 22,8%; острый сальпингоофорит — 11,4%, хронический — 22,8% пациенток; предшествующее бесплодие в анамнезе имело место у 25,7% родильниц; ношение ВМК, предшествующее настоящей беременности, — 5,7%.
Анализ истории родов, доступный не во всех случаях, позволил определить наличие технических погрешностей в ходе операции: применение грубых ручных приемов выведения головки (11,2%), использование непрерывного шва для зашивания матки (34,2%), применение реактогенного материала (11,2%), проведение неадекватного гемостаза (8,5%); продолжительность операции более 2 ч (5,7%), наличие патологической кровопотери (8,5%).
Особенностями течения и ведения послеродового периода у больных были: длительный период субфебриллитета (85,7%); нарушение функции кишечника (14,2%); наличие мочевого синдрома — эпизодов частого и/или болезненного мочеиспускания (31,4%); наличие раневой инфекции (17,1%); применение различных методов местной санации матки у 74,3% родильниц (гистероскопии, вакуумаспирации, выскабливания полости, лаважа); назначение в послеоперационном периоде массивной инфузионной терапии и длительных или повторных курсов антибактериальной терапии (85,7%).
Всем пациенткам проводили трансвагинальное и трансабдоминальное ультразвуковое исследование, трехмерная реконструкция. В ряде случаев для подтверждения диагноза использовались гидросонография и гистероскопия.
Результаты и обсуждение
В качестве критериев состоятельности рубца на матке в отдаленном послеоперационном периоде рассматривали следующие признаки:
- типичность положения рубца (рис. 1);
- отсутствие деформаций, «ниш», участков втяжения со стороны серозной оболочки и полости матки;
- толщину миометрия в области нижнего маточного сегмента;
- отсутствие гематом в структуре рубца, соединительнотканных включений, жидкостных структур;
- визуализацию лигатур в миометрии в зависимости от давности операции и использованного шовного материала;
- адекватный кровоток;
- состояние пузырно-маточной складки, дугласова пространства, параметриев.
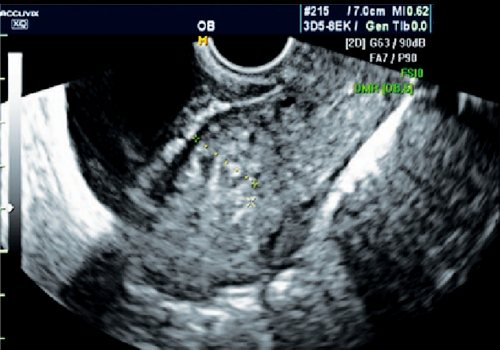
Рис. 1.
Атипичное положение рубца, неоднородность структуры.
В 4 наблюдениях в I триместре беременности был выявлен несостоятельный рубец. Одна пациентка перенесла корпоральное кесарево сечение и кесарево сечение по Штарку. Несостоятельность определялась в виде разрыва корпорального рубца с пролабированием плодного яйца под серозную оболочку матки (2,8%). В 3 (8,6%) случаях выявлено резкое истончение рубца с сохранением миометрия не более 2 мм, втяжением наружного контура, втяжением со стороны полости матки. В связи с высоким риском акушерских осложнений во всех случаях были произведены прерывание беременности и пластика нижнего маточного сегмента (рис. 2, 3).
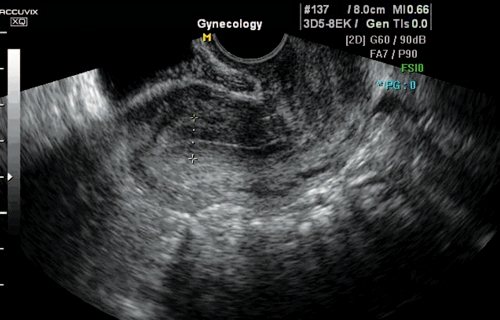
Рис. 2.
Идеальный рубец.
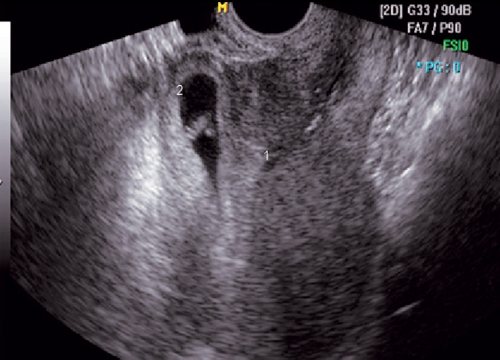
Рис. 3.
Беременность 7 недель. Два рубца на матке, разрыв матки по рубцу.
1 — самостоятельный рубец после кесарева сечения по Штарку; 2 — разрыв матки, плодное яйцо пролабирует через корпоральный рубец.
Признаки несостоятельности рубца вне беременности проявлялись в виде деформации наружного контура матки в нижнем сегменте и на уровне перешейка (рис. 4), втяжения серозной оболочки (рис. 5), резкого истончения миометрия (рис. 6), наличия «ниши» со стороны полости матки или деструктивных изменений зоны рубца с формированием множественных полостей в миометрии (рис. 7, 8).
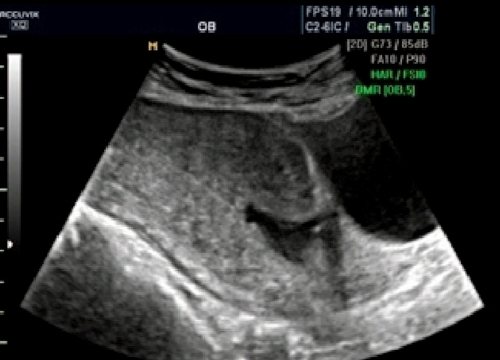
Рис. 4.
Несостоятельный рубец. Глубокая «ниша» в области рубца. Миометрий не определяется.
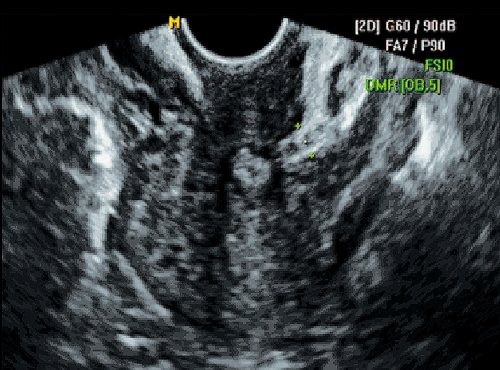
Рис. 5.
Несостоятельный рубец. Поперечный срез. Втяжение пузырно-маточной складки.
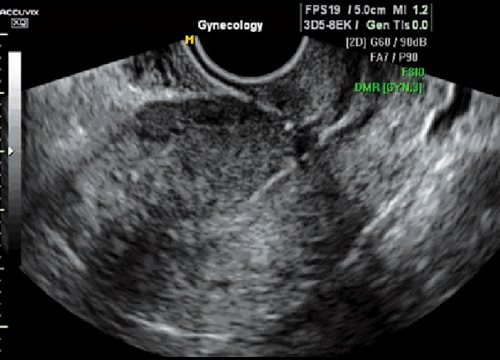
Рис. 6.
Частичная несостоятельность рубца. Истончение миометрия, соединительнотканные включения в области рубца.
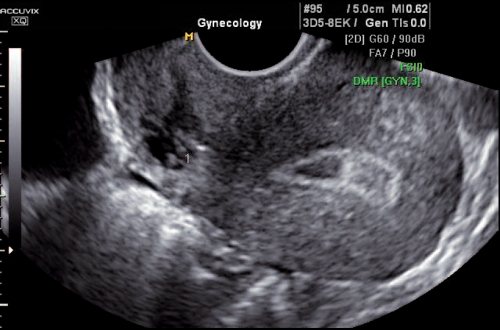
Рис. 7.
Ретродевиация матки. Дефект тканей в области рубца (1).
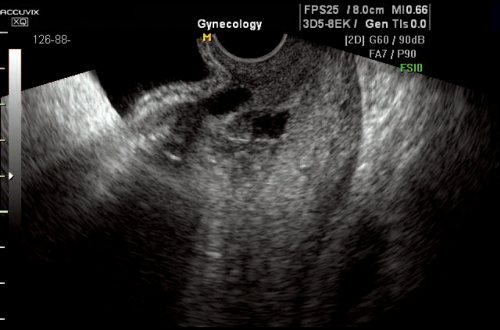
Рис. 8.
Несостоятельный рубец после трех кесаревых сечений. Жидкостные включения в нижнем сегменте. Миометрий не определяется.
В 3 (8,57%) случаях причиной обращения к врачу служили дизурические проявления, пациентки в течение нескольких лет после предыдущей операции наблюдались и получали лечение у уролога. При эхографии выявлены несостоятельность рубца на матке, выраженный спаечный процесс между маткой и мочевым пузырем, эндометриоз мочевого пузыря. Произведено оперативное лечение: в 2 случаях — лапароскопическим доступом, в 1 случае — лапаротомия с иссечением эндометриоидного инфильтрата, пластикой нижнего маточного сегмента (рис. 9, 10).
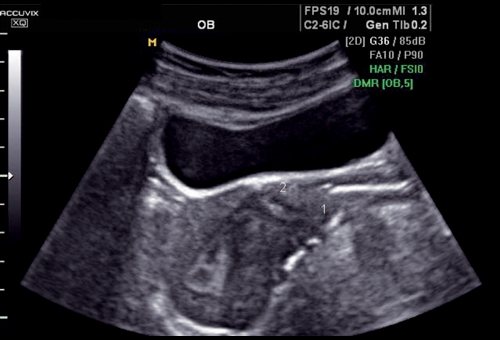
Рис. 9.
Несостоятельный рубец, миометрий в области рубца не определяется, эндометриоз мочевого пузыря.
1 — шейка матки; 2 — дефект рубца, эндометриоз.
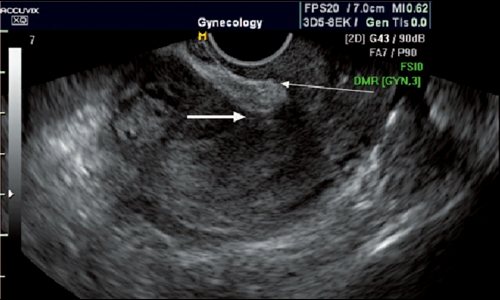
Рис. 10.
Два рубца на матке, эндометриоз пузырноматочной складки. Стрелками обозначен дефект миометрия, замещенный эндометриальным инфильтратом.
Диагностика несостоятельного рубца на матке всегда сложна, особенно на этапе планирования беременности или в ранние сроки уже наступившей беременности. Как правило, ни пациентки, ни клиницисты не готовы принять диагноз на основании единственного ультразвукового исследования. Верификация диагноза проводится во всех случаях при консультативном осмотре, планировании оперативного лечения — при помощи гидросонографии и гистероскопии.
Наличие «ниши» со стороны полости во всех случаях было подтверждено при гистероскопии. В 16 случаях была подтверждена несостоятельность рубца и проведено оперативное лечение — иссечение рубца и пластика нижнего сегмента при лапаротомии или лапароскопическим доступом. Несостоятельность шва, повторная операция, генерализация процесса не были отмечены ни в одном случае. Менструальная функция восстановилась у всех пациенток. Беременность в дальнейшем наступила у 7 пациенток, все они доносили беременность и были оперативно родоразрешены живыми детьми. Остальные 22 пациентки в связи с высоким риском отказались от планирования беременности на данном этапе.
Учитывая молодой возраст большинства пациенток, несколько перефразировав, можно безоговорочно согласиться с мнением Я.П. Сольского о том, что «…по своим социально-демографическим последствиям неблагоприятный или инвалидизирующий исход акушерского осложнения гораздо более значим, чем исход осложнения другой этиологии».
Нужно признать, что в ближайшей перспективе не следует ожидать уменьшения числа послеоперационных осложнений. Это связано не только с увеличением числа больных с иммунопатологией и экстрагенитальной патологией (ожирение, анемия, сахарный диабет), но и со значительным повышением оперативной активности в акушерстве. Речь идет, в частности, о значительном увеличении числа абдоминальных родов.
Мы полагаем, что выявление основных причин формирования несостоятельного шва на матке после кесарева сечения и раннее проведение современных диагностических и хирургических мероприятий позволят улучшить репродуктивный прогноз у пациенток с тяжелыми послеродовыми осложнениями и реализовать детородную функцию даже в самых сложных клинических ситуациях.
Литература
- Ковганко П.А. Операция кесарево сечение — прошлое и настоящее (https://www.noviyegrani.com/archives/title/343).
- Миров И.М. // Росс вестник акуш.-гинеколога. 2003. 3; Т. 3. С. 58-61.
- Стругацкий В.М. Наш опыт ведения послеродового периода у женщин группы высокого риска / Е.А. Чернуха [и др.]// Акушерство и гинекология. 2000. N 2. С. 47-50.
- Чернуха Е.А. Родовой блок. М.: Триада-Х. 2005; 533 с.
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований.
Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
МРТ яичников при онкологии
Рак яичников – опухоль злокачественного свойства, определяется достоверно при магнитно – резонансном исследовании. Рак чаще поражает женщин, переживших детородный возраст. На ранних стадиях его трудно диагностировать, так как симптомы похожи на обычное воспаление. При развитии опухоли в брюшине скапливается жидкость. МРТ показывает, есть ли распространение злокачественных клеток на другие органы малого таза. Могут поражаться не только матка, трубы, но и паховые лимфатические узлы, кишечник.
Подготовка к МРТ органов малого таза
- За 3 дня до процедуры надо придерживаться легкой диеты, есть жидкую пищу, избегать продуктов, вызывающих газообразование и диарею.
- Перед процедурой следует очистить кишечник. Для этого за день выпить слабительное, а вечером сделать клизму с кружкой Эсмарха. Нижние отделы толстого кишечника должны быть свободными и чистыми, чтобы не закрывать матку и другие органы малого таза.
- Обследование проводится на пустой желудок. Если есть боли в кишечнике или нижнем отделе живота, надо принять спазмолитик (лучше – дротаверин внутримышечно).
- Экстренное обследование проводится без подготовки, но результат может иметь некоторую погрешность.
Как подготовиться к МРТ?
Пациентка должна знать, что МРТ яичников и матки делают только в определенные дни цикла. Резонансную томографию никогда не проводят во время месячных, а в некоторых случаях и перед ними. Оптимальное время – с 7 по 12 день нового цикла, но точную дату должен определить врач, исходя из клинических показаний.
Повлиять на четкость снимка, а, следовательно, и на точность диагноза, могут остатки еды и газов в петлях кишечника, а также лишняя жидкость в мочевом пузыре. Чтобы исключить любые косвенные факторы, несколько дней до процедуры пациентке стоит строго придерживаться следующих рекомендаций.
- Исключить из рациона продукты, которые могут вызывать образование газов и процессов брожения в кишечнике. Поэтому сырые овощи, в особенности капуста, черный хлеб, бобовые и сладости – табу.
- По рекомендациям врача принимать ферментные препараты – Эспумизан или активированный уголь.
- Если МРТ назначено на утро, то завтракать нельзя. Непосредственно перед процедурой нужно полностью очистить кишечник при помощи клизмы.
- За полчаса до исследования выпить таблетку спазмолитика – Но-шпы или Спазмолгона.
- За 2 часа до МРТ матки нельзя пить.
О том, как делают МРТ матки, непременно расскажет врач. Пациенту нужно предупредить медперсонал о наличии металлических штифтов и имплантов в своем теле – это самое главное противопоказание к проведению процедуры. Остальные страхи, связанные с действием магнитного поля, безосновательны. Вопреки бытующим стереотипам, МРТ является самым безопасным из существующих на данный момент диагностических методов, а в плане точности полученных результатов он обошел даже компьютерную томографию.
Метки: МРТ внутренних органов
Что показывает МРТ шейки матки?
Рак шейки матки является самым распространенным онкологическим заболеванием женских детородных органов. Это патологическое перерождение клеток органа. Возникает оно не на пустом месте. Чаще всего – это недолеченная эррозия шейки. Если есть изменения в этом органе, надо ежегодно сдавать анализ на цитологию леток. Это позволит избежать или вовремя определить патологические изменения.
Страшное заболевание может настичь женщину любого возраста. Поэтому, если врач советует пройти анализ на содержание раковых клеток или МРТ органов малого таза, это надо сделать немедленно. Предотвратить рак шейки матки можно, сделав прививку в подростковом возрасте от папилломавируса.
В группе риска оказываются женщины, которым присущи:
- раннее начало интимной жизни, частая смена партнеров;
- нечистоплотность в интимной зоне;
- никотинозависимость;
- вагинальные инфекции;
- аборты и частые роды;
- слабый иммунитет;
Папилломавирусная инфекция не является основным условием появления злокачественной опухоли, но может повлиять на ее появление. Избежать онкологии можно тогда, когда вовремя устраняются эррозия и цервицит. Эти повреждения вызывают воспалительные процессы, которые могут спровоцировать перерождение клеток. Надо долечивать до конца все воспаления, после родов залечивать разрывы на шейке матки. Причиной заболевания может быть и гормональный сбой. О начале патологических изменений могут сигнализировать вагинальные бели, кровянистые выделения помимо месячных, боли внизу живота. Причем, боли свидетельствуют о поздней стадии заболевания.