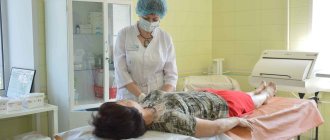
Как же важно вовремя начать лечение того или иного заболевания. Ведь, если запустить болезнь, можно получить взамен ещё несколько новых. Особенно страшны при этом разного рода осложнения. Поэтому своевременная диагностика заболевания является очень важной составляющей всего лечения. Особенно остро стоит пррблема исследования болезней кишечника. Самой популярной процедурой для его диагностики является колоноскопия. А вот что такое колоноскопия и как её делают, какие её особенности и поможет ли этот метод диагностики в лечении, Вы сможете узнать ниже в статье.
Что такое колоноскоп?
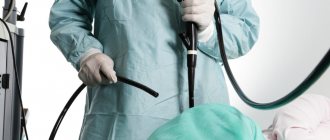
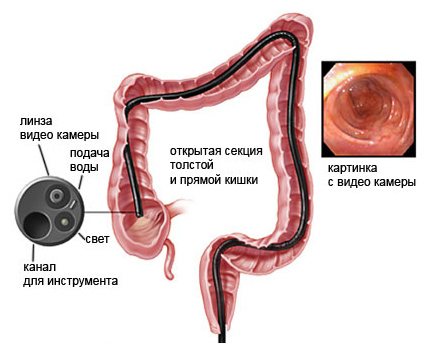
Прибор представляет собой гибкий, длинный зонд, на одном конце зонд оснащен специальным окуляром с подсветкой и крошечной видеокамерой для передачи видео изображения на экран. Также в комплект входит трубка, через которую подается воздух в прямую кишку и щипцы, с помощью которых делают биопсию (сбор гинекологического материала). С помощью камеры, зонд может фотографировать участки кишечника, через которые проходит прибор и отправлять их на монитор в увеличенном состоянии для более подробного визуального анализа, что позволяет детально рассмотреть слизистую кишечника и увидеть мельчайшие патологические изменения более подробно, чем на ультразвуковом исследовании.
Что это такое?
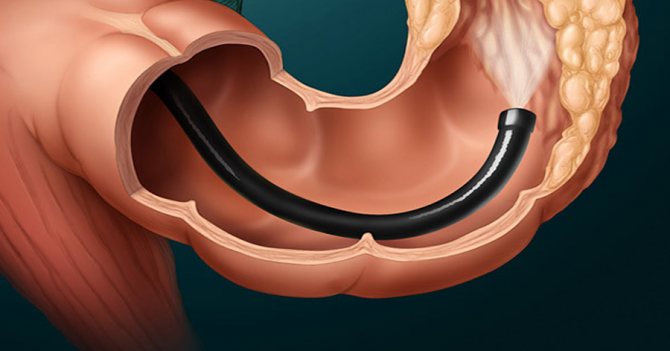
Во время исследования эндоскоп продвигают по кишечному тракту
Современная медицина позволяет рассмотреть полый орган без оперативного вмешательства и выявить имеющиеся нарушения. Фиброколоноскопией, или нижней эндоскопией, называют диагностическую процедуру для выявления патологических изменений кишечного тракта. Врач выполняет визуальный осмотр слизистой органа.
Методика заключается в использовании специального оборудования, колоноскопа. Прибор вводится в задний проход и продвигается по кишечному тракту.
Это гибкий шланг, оснащенный со всех сторон осветительными приборами, камерой и медицинскими инструментами. Он легко проникает в различные отдела кишечника. Устройство посылает сигнал, и на мониторе высвечивается изображение органа. Специалист оценивает состояние кишечника пациента.
Какие отделы можно рассмотреть с ФКС? С исследованием изучается состояние слизистой толстого кишечника, а также его подвздошного отдела.
Если врач делает осмотр прямой и сигмовидной кишки, метод называется фиброректосигмоидоскопией. Диагностика проводится специальным прибором и не требует такой тщательной подготовки как ФКС. Однако фибросигмоскопия не выявляет патологию, находящуюся в правых отделах и поперечной части толстой кишки.
Фиброколоноскопия позволяет провести биопсию. Врач берет материал, который вызывает у него подозрения. В дальнейшем специалист проводит гистологическое и цитологическое исследование.
При необходимости выполняется удаление новообразований. Процедура отличается высокой точностью, быстротой. Пациент может избежать хирургического вмешательства, заменяя его ФКС.
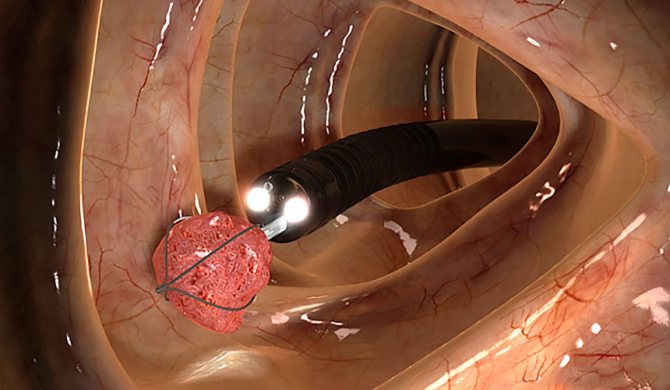
Резекция полипа фиброколоноскопом
Подробнее о методе в видео:
Когда и зачем необходимо делать колоноскопию?
Обычно большинство из опытных специалистов считают, что колоноскопию должна делаться каждому даже здоровому человеку от тридцати лет, раз в пять-шесть лет, в целях профилактики.
Внимание! Если же у Вас внезапно возникли резкие и острые боли в области брюшной полости, характерное жжение в той же зоне, или же любые другие симптомы отклонения от нормальной работы (функционирования) кишечника, незамедлительно обратитесь к гастроэнтерологу для проведения всех необходимых анализов, в том числе и колоноскопии. Ведь эти симптомы могут свидетельствовать о серьёзных заболеваниях кишечника, которые нужно начать лечить как можно быстрее.
К врачу стоит обратиться в том случае, если вы ощущаете или наблюдаете:
- Выделения крови, гнойной жидкости и различных слизистых и вязких выделений из толстого кишечника;
- Боли в брюшной полости в течение нескольких дней, которые происходят всё чаще с каждым днем;
- Нарушение стула;
- Внезапное проявление признаков анемии;
- Диагноз опухоли брюшной полости при ирригоскопии;
- При попадании в кишку чужеродного предмета и так далее.
Когда необходимо проводить эндоскопические исследования?
Существует ряд состояний, которые следует рассматривать как прямые показания к колоноскопии кишечника. К ним относят:
- кровотечения из пищеварительного тракта;
- регулярные расстройства стула и диарея неизвестного генеза;
- полипы в дистальных отделах пищеварительной системы;
- непроходимость кишечника, которая имеет склонность к рецидивированию;
- наличие абдоминальной боли, этиология которой неизвестна;
- диагностика и оценка тяжести неспецифического язвенного колита;
- диагностика и оценка тяжести болезни Крона;
- подозрение на развитие новообразования толстой кишки;
- наличие у пациента угрожающей триады в виде потери веса, анемии и длительного субфебрилитета неизвестной этиологии.
К относительным показаниям относится длительный запор, тяжело поддающийся медикаментозному лечению. Таким образом, одна из основных задач данного метода диагностики – выявление онкологических патологий со стороны толстого кишечника. Это связано с тем, что данная патология довольно распространенная, и имеет для пациентов тяжелые последствия.
При этом, если вовремя диагностировать ее, то лечение новообразования будет куда более легкой задачей, и вероятность успешного исхода гораздо выше.
Поэтому при любых состояниях, благодаря которым можно заподозрить наличие онкологического заболевания в кишечнике, врач должен назначить процедуру, если, конечно, отсутствуют противопоказания к колоноскопии.
Также показанием к процедуре может служить обнаружение патологических элементов или дефектов наполнения на обзорных рентгенограммах и при ирригоскопии. Еще к показаниям следует отнести неблагоприятный семейный анамнез. Так, следует обследовать пациента, если у его родственников наблюдался колоректальный рак, особенно его семейная форма.
Особое внимание уделяется пациентам с отягощенным анамнезом по онкологическим заболеваниям
В каких случаях говорят о том, что процедура имеет терапевтические показания к проведению? К ним следует отнести удаление полипов и других доброкачественных опухолей, коагуляция источников кровотечений (чаще всего это язвы и эрозии, возникающие при неспецифическом колите или болезни крона или опухолях, реже – травматические повреждения слизистой инородными телами).
Почему возможен запрет на проведение колоноскопии?
К сожалению, проводить такую процедуру, как колоноскопию, разрешено не всем пациентам с жалобами на работу желудочно-кишечного тракта. У некоторых людей существует индивидуальная непереносимость зонда внутри организма, некоторые имеют болезни, при которых проведение колоноскопии противопоказано, а также существуют больные, которые просто отказываются от этой процедуры по психологическим причинам.

Основные противопоказания проведения колоноскопии следующие:
- В случае инфекционного заболевания;
- Плохая свертываемость крови;
- Перетонит;
- Колит язвы.
При помощи колоноскопии возможно следующее:
- Проанализировать цвет и отблеск стенок слизистой кишечника, также сосудов слизистого слоя;
- Узнать и проанализировать размер просвета, оценить двигательные возможности кишечной трубы;
- Сделать анализ всех воспалительных процессов, образований, которые находятся на стенках кишечника (язвенные дыры, микротрещины, геморрои и рубцы);
- Получить маленький кусочек новообразования и сделать биопсию полученного результата;
- В редких случаях можно удалить опухоль;
- Извлечь какое либо инородное тело;
- Ликвидировать источники кровотечения.
Показания и ограничения к выполнению процедуры
Кому показано данное обследование толстой кишки? Фиброколоноскопия назначается пациентам:
- при синдроме раздраженного кишечника. Этот процесс сопровождается симптомами в виде запора, поноса, болезненных ощущений в области живота, чувства тяжести, метеоризма и вздутости живота;
- при появлении в каловых массах примесей крови, гноя или слизи;
- при жалобах на утрату аппетита, возникновение ослабленности и хронической усталости;
- при резком понижении массы тела без видимых на то причин.
Ко всему этому, ФКС кишечника назначается тем пациентам, у которых имеется подозрение на наличие опухолевидных образований. Провести процедуру могут при воспалительном процессе в брюшной полости или наличии хронических заболеваний. Используют колоноскоп при развитии внутренней кровоточивости.
Фиброколоноскопия хоть и считается безопасным методом диагностирования, но имеет ряд ограничений в виде:
- сердечно-сосудистые патологические процессы;
- колит язвенного или ишемического типа;
- перенесенный недавно инсульт;
- гипертония при третьей степени тяжести;
- заболевание Крона хронического и отяжеленного характера;
- наличие острых воспалительных процессов в прямой кишке;
- перитонит;
- нарушение свертываемости крови;
- спаечные процессы в кишечном тракте;
- тромбоз в кровеносных сосудах.
Также колоноскопию не стоит проводить тем, кто в недавнем времени перенес любое хирургическое вмешательство на область кишечного тракта.
Диета при колоноскопии
Несмотря на то, что колоноскопия довольно редко является лечением какого-либо заболевания, а гораздо чаще используется для анализа болезней, перед тем, как провести эту процедуру, большинство врачей настаивают на диете. Её стоит придерживаться за неделю до колоноскопии и неделю после (за исключением назначения индивидуального питания при обнаружении того или иного заболевания желудочно-кишечного тракта). Исследуемый пациент должен прислушаться к врачу, но в случае отказа от диеты за неожиданные последствия во время и после процедура по этой причине врач ответственности не несёт.

Запрещаются данные продукты:
- Черный хлеб;
- Орехи;
- Молоко;
- Газированные напитки;
- Морковь, чеснок, репа, редька, лук, редис, капуста, свекла;
- Крыжовник, малина;
- Абрикосы, яблоки, финики, апельсины, бананы, персики, виноград, мандарины, изюм;
- Шпинат, щавель (зелень);
- Каши (овсяная, перловка);
- Бобы (любые бобовые изделия).
Рекомендуемые продукты при колоноскопии:
- Кисломолочные продукты;
- Бульоны (предпочтение отдаётся отварам из нежирных видов мяса);
- Печенье (не сдобное);
- Белый хлеб;
- Мука (грубого помола);
- Говядина (отварная);
- Рыба;
- Птица (нежирные сорта).
Определение термина
Под фиброколоноскопией понимается диагностическое мероприятие, представляющее собой инструментальное обследование кишечника пациента. Процедура осуществляется без использования местной или общей анестезии. Для ее выполнения применяется специальное оборудование – фиброколоноскоп. Его введение в прямую кишку позволяет буквально за несколько минут оценить состояние толстого кишечника по всей его длине.
На данный момент ФКС по праву считается наиболее эффективным видом исследования кишечника, опережая по точности и оперативности получения необходимой информации другие методы, например, УЗИ или рентгеноскопию. Основное преимущество инструментального способа заключается в том, что врач может визуально наблюдать за текущими патологическими процессами в данном органе, благодаря чему существенно упрощается постановка правильного диагноза. Кроме того, фиброколоноскопия кишечника позволяет провести биопсию, то есть, взять пробу гистологического материала прямиком из пораженной области.
Используемый инструмент – это специальный зонд, который состоит из следующих элементов:
- гибкая длинная трубка. Длина фиброколоноскопа составляет от 135 до 145 сантиметров. Именно в этом заключается главное отличие данного оборудования от традиционного колоноскопа, который может быть как короче (от 105 до 110 см), так и значительно длиннее (от 165 до 175 сантиметров);
- окуляр с подсветкой;
- миниатюрная видеокамера, передающая сигнал непосредственно на монитор;
- система подачи воздуха в кишку. В периоды между опорожнением она находится в расслабленном состоянии, соответственно, ее проходимость сведена фактически к нулю. Чтобы иметь возможность продвигать инструмент и при этом, что очень важно, не доставлять пациенту мучительных ощущений, используется своеобразный наддув;
- компактные щипцы для забора образца (применяются в случае необходимости);
- аспиратор – специальный прибор, служащий для сбора сторонних жидкостей с исследуемого участка. Таким образом, фиброколоноскоп может применяться для проведения локальных незначительных хирургических операций, что говорит о его универсальности.
Обезболивающие препараты при проведении ФКС традиционно не используются. Дело в том, что диаметр прямой и толстой кишки значительно больше, чем аналогичный показатель гибкого зонда. Следовательно, при условии проведения процедуры грамотным и опытным специалистом, болезненные ощущения отсутствуют. Но при этом пациент будет чувствовать определенный дискомфорт, в том числе и моральный.
Современное оборудование позволяет не только проводить требуемое исследование в режиме реального времени, но и фотографировать интересующие врачей участки кишечника, обрабатывать полученные изображения, в том числе делать их объемными, документировать их, передавать на любые сопряженные компьютеры, архивировать и т.д. Все это очень удобно не только для самих докторов, но и пациента.
На сегодняшний день фиброколоноскопия является незаменимой для своевременного диагностирования и лечения различных заболеваний кишечника и прямой кишки.
Именно поэтому все большее количество профильных специалистов отдают предпочтение данному методу, как наиболее эффективному и современному.
Возможности ФКС:
- оценка функциональности кишечника, состояние его слизистой оболочки, выявление воспалительных процессов;
- определение диаметра кишки. При необходимости, аппарат может расширить ее, за счет удаления рубцовых тканей;
- наблюдение за мельчайшими патологическими изменениями органа, благодаря чему есть возможность диагностировать целый перечень заболеваний желудочно-кишечного тракта, а именно новообразования различной природы, язвы, полипы, воспаление геморроидальных узлов, трещины, дивертикулы, а также инородные тела, тоже могущие попадать в кишечник;
- выявление причин, приведших к внутреннему кровотечению или потере крови через прямую кишку, а также их эффективное устранение с помощью высокотемпературного прижигания (термокоагуляции).

Как делают колоноскопию кишечника?
Среди людей практически не бытует такое определение, как «колоноскопия». Соответственно, многие не знают, как проводится такая процедура диагнсостики кишечника. И, не смотря на то, что во многих случаях эта процедура может ускорить лечение болезни или даже спасти жизнь, психологически человеку будет гораздо легче, если он будет знать, как проходит процедура.
Во время прохождения процедуры, пациент лежит на боку (как правило, на левом), подтянув колени к себе (к груди), в некоторых случаях на спине. После чего пациенту в анальное отверстие, а далее в прямую кишку. После того, как колоноскоп войдёт глубоко вовнутрь и дойдёт до кишечника, им начинают крутить снаружи, чтобы лучше исследовать оболочку стенок, их повреждения и общее состояние.
Важно! В профессиональных медицинских учреждениях перед процедурой колоноскопии обязательно обрабатывают место введение колоноскопа антисептическими препаратами. Это является обязательной составляющей процедуры, так как через зонд в организм могут попасть различные бактерии и инфекции, что спровоцирует развитие различных болезней.
Также каждый пациент имеет право попросить применить специальную мазь или гель, которые работают как анестезия, чтобы не чувствовать дискомфорт при проведении колоноскопии.
Также при колоноскопии (при необходимости) можно вводить специальные препараты прямо в кишечник, срезать различные полипы и так далее. Далее при обнаружении каких-либо нарушений в работе кишечника пациентам назначается курс лечения, которые они могут пройти в больнице или дома в зависимости от тяжести заболевания. В целом процедура колоноскопии занимает от 15 минут до часа.
Как делают фкс кишечника
Технически фиброколоноскопия кишечника — процедура несложная, которая проводится натощак:
- Пациенту предлагается лечь на левый бок, прижав к животу колени.
- После обработки заднего прохода антисептическим составом вводится зонд эндоскопа. При повышенной чувствительности используют анестезирующую мазь.
- Складки пищеварительного канала расправляются закачиваемым воздухом. Это позволяет детально рассмотреть стенки толстого кишечника.
- Процедура продолжается 15 минут. Лечебные действия требуют несколько большего времени.
- В эндоскопе имеется небольшой канал, через который вводятся анестетики местного действия, а также осуществляется забор ткани для гистологического исследования.
- При помощи специальной петли срезаются полипы.
Как подготовиться к процедуре колоноскопии?
Как правило, кроме диеты, особых назначений перед процедурой пациентам не делают. Но проходившие колоноскопию больные советуют очистить кишечник. Сделать это можно с помощью клизмы (за день до процедуры и непосредственно перед ней). Также возможно применение специальных очищающих препаратов. Очень популярны следующие:
- Фортранс (для применения нужно размешать необходимое количество пакетиков (1 пакетик = 20 кг человеческого веса) в 1 литре тёплой воды и выпить залпом или же постепенно с перерывами в час-два);
- Лавакол (это средство необходимо размешать в 200 мл тёплой воды и пить по одному стакану каждые 20-30 минут так, чтобы в организм попало 3 литра раствора).
Противопоказания к колоноскопии
При этих состояниях исследование толстого кишечника посредством колоноскопа не проводится:
- острые хирургические патологии (перитонит, подозрение на прободную язву желудка или кишечника и др.);
- тяжелая сердечная и легочная недостаточность;
- острый инфаркт миокарда, инсульт (лучше воздержаться от процедуры в течение полугода);
- тяжелая форма язвенного колита и болезни Крона, так как повышен риск перфорации кишечника;
- беременность;
- нарушение свертываемости крови (относительное противопоказание, процедура может быть выполнена при специальной подготовке пациента гематологом).
Подготовка к колоноскопии
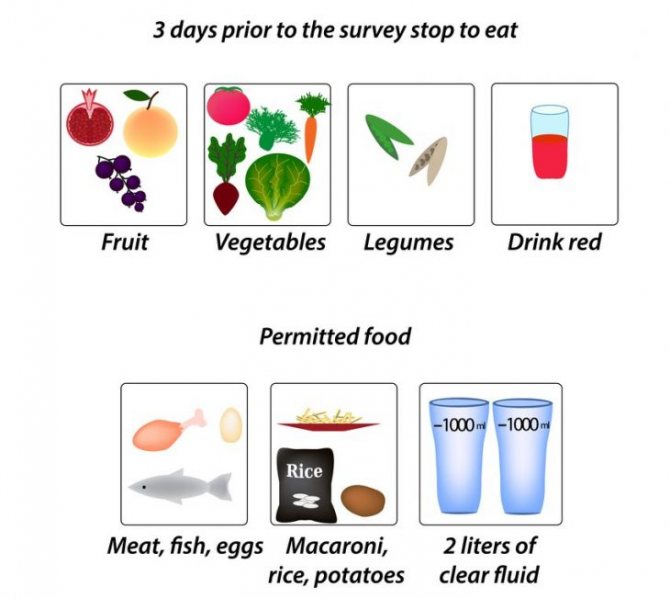
В течении 3 дней до проведения колоноскопии пациенту необходимо соблюдать диету.
Процедура эта очень серьезная, поэтому требует тщательной подготовки, которая начинается не менее чем за 3 суток до обследования. Обязательное условие для колоноскопии – чистый кишечник, наличие в нем каловых масс не позволит врачу выполнить процедуру.
Диета
Начинать необходимо с соблюдения строгой диеты, которая поможет избежать образования большого количества плотных каловых масс в кишечнике и запоров.
За несколько дней до колоноскопии из рациона исключаются свежие овощи (капуста, редис, редька, огурцы, лук, зелень, горох, фасоль и другие бобовые), фрукты (виноград, яблоки, цитрусовые, бананы), черный хлеб, свежевыпеченные дрожжевые изделия, копчености, маринады, соленья, острая пища, рисовая, перловая и манная крупы, цельное молоко, сладости и газированные напитки. Эти продукты могут усиливать газообразование в кишечнике, что негативно сказывается на его моторной функции.
Все овощи перед употреблением должны подвергаться термической обработке, фрукты лучше употреблять в виде желе и компотов, мясо и рыба не должны быть жирными (курица, кролик, постная свинина, хек, судак, минтай), белый хлеб нужно подсушивать, в чай и компоты не нужно добавлять сахар. Разрешается употреблять кисломолочные продукты только в том случае, если они не крепят кишечник.
В день исследования прием пищи запрещен, поэтому чаще всего такие процедуры выполняются в первой половине дня.
Очистительные клизмы и слабительные средства
На ночь рекомендуется принимать внутрь до 60 мл касторового масла, это поможет регулярному опорожнению кишечника по утрам. При желчнокаменной болезни масла применять не стоит или их количество должно быть уменьшено. Возможен прием различных слабительных средств по рекомендации врача.
Также необходимо в течение 2 дней до обследования вечером проводить очистительную клизму. Процедура повторяется в день исследования с утра, за 3 часа до колоноскопии, при этом вода, выходящая из кишечника, не должна содержать каловых масс.
Специальные препараты для подготовки к эндоскопическим исследованиям
Употребление касторового масла, слабительных и клизмы можно заменить приемом современных препаратов, специально предназначенных для подготовки пациентов к исследованиям такого плана. Назначает их только врач, и применять их нужно строго в соответствии с инструкцией, к ним относятся:
- Фортранс;
- Лавакол;
- Эндофальк;
- Флит Фосфо-сода и др.
С помощью этих средств можно довольно быстро и качественно подготовить кишечник к колоноскопии.
Однако у этих препаратов есть недостаток. Они принимаются с большим количеством воды (до 3-4 литров), не каждому под силу выпить столько, пусть даже не за один раз. А некоторым пациентам с сердечно-сосудистыми или почечными заболеваниями это и вовсе может быть противопоказано. Как раз поэтому старые проверенные временем методы очищения кишечника во многих случаях используются и сегодня.