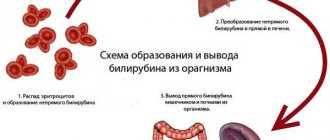
Наиболее простым и информативным методом диагностики лимфомы являются результаты анализов крови. Если дать краткую характеристику лимфомы – это онкозаболевание лимфоидной ткани, при котором происходит увеличение размеров лимфоидных узлов. Данная патология сопровождается поражением внутренних органов, в которых происходит скопление «опухолевых» лимфоцитов. При наличии симптомов, которые характерны для этого заболевания, врач первым делом назначит сдать больному биоматериал на диагностику.
Первые проявления лимфомы
Первые проявления заболевания лимфомой незначительны: отмечается небольшое повышение температуры тела, недомогание, быстрая утомляемость. Из-за этого лимфому на начальных стадиях часто путают с ОРВИ. Человек лечит «лжепростуду», тем временем настоящее заболевание продолжает прогрессировать. «Опухолевые» лимфоциты распространяются по всему организму током лимфы, вызывая поражение тканей и органов.
В следствии появляются и другие симптомы, которые не заметить становится невозможным:
- Лимфоузлы значительно увеличиваются в размерах и становятся плотными на ощупь;
- Температура периодически увеличивается до 38-39°C;
- Появляется ночная потливость;
- Пропадает аппетит;
- Снижается вес;
- Периодически появляются рвотные позывы;
- Возможен зуд кожи без внешних проявлений;
- Появление подкожных изъязвляющихся узлов на коже конечностей (при анапластической форме лимфомы);
- Кашель без причины, одышка.
Большая часть симптомов связана с увеличением лимфоузлов, находящихся около определенных органов. Так, например, увеличение лимфоузлов в области легких вызывает одышку и беспричинный постоянный кашель. При попадании онкологических лимфоидных клеток в костный мозг, возникает нарушение формирования клеток крови. Это приводит к быстрой утомляемости, чувству онемения конечностей, головным болям.
При появлении описанной симптоматики нужно срочно обратиться к специалисту. Попытки самостоятельного лечения предпринимать не рекомендуется. Это приведет к прогрессированию болезни, и появлению в дальнейшем метастазов.
Лечение лимфомы
Пациентов, у которых диагностируют лимфому, интересует вопрос, излечимо ли такое заболевание. Любая форма лимфомы должна лечиться под полным контролем врачей.
Разновидность терапии определяет лечащий врач с учётом стадии заболевания, интенсивности патологического процесса. Если лечение будет начато вовремя, пациент будет выполнять все предписания врачей, шанс на успешное выздоровление будет достаточно высоким. Также успешность лечения зависит от того, какая форма лимфомы определена у больного. Более благоприятный прогноз характерен именно доброкачественной форме патологии.
Лечение злокачественной лимфомы
Многие пациенты, услышав страшный диагноз, теряют веру в своё выздоровление, опускают руки. На самом деле современные онкологи располагают отличным инструментарием, применяя который удаётся вести борьбу с раковыми патологиями. Ведущие онкоцентры оснащены инновационным оборудованием, характеризующимся направленным угнетающим действием на злокачественные клетки.
К радикальным и максимально действенным методам лечения относятся:
- лучевая терапия;
- химиотерапия;
- иммунотерапия;
- биотерапия;
- трансплантация костного мозга.
Лучевая терапия при лимфоме предполагает применение оборудования, излучающего радиоактивные лучи, которые непосредственно направляют на злокачественную опухоль. Вследствие воздействия радиоактивных лучей провоцируется гибель раковых клеток и части здоровых. Однако после завершения лечения здоровые клетки постепенно восстанавливаются. К сожалению, не каждый онкобольной способен выдержать нагрузки, возникающие при проведении лучевой терапии, а также перенести и справиться с сопутствующими осложнениями.
Агрессивные разновидности лимфомы лечатся при помощи специальных химических препаратов. Химиотерапия при лимфоме предполагает внутривенное введение химических веществ или приём препаратов в таблетированной форме.
Лечение иммунотерапией, биотерапией относится к инновационным методам. Такая разновидность терапии основана на том, чтобы иммунитет человека самостоятельно успешно боролся с раковыми клетками. Доказано, что здоровый иммунитет различает собственные и сторонние белки. При ослаблении здоровья иммунная система утрачивает способность различать чужие белки в виде болезнетворных агентов. Чтобы помочь организму справиться с этой задачей, проводится биологическое лечение, предусматривающее выполнение своеобразной «кодировки» злокачественных клеток. Вслед за этим иммунитет определяет их в качестве инородных и уничтожает.
При диагностировании онкологии проводится также лечение, предполагающее трансплантацию костного мозга и периферических стволовых клеток.
Трансплантация костного мозга
Трансплантация может проводиться с использованием донорских стволовых клеток, хотя в большинстве случаев подготовить их оказывается достаточно сложно. Именно по этой причине чаще всего для пересадки используют стволовые клетки, полученные из периферической или пуповинной крови. Чаще всего такой метод лечения применяется для больных, у которых диагностирована неходжкинская лимфома, поскольку раковые клетки вырабатывают устойчивость перед химическими препаратами.
Оперативное лечение проводят только при диагностировании определённых разновидностей лимфом. В частности, когда раковые клетки повреждают органы желудочно-кишечного тракта.
Лечение после рецидивов
Онкобольным иногда приходится сталкиваться с повторным проявлением раковой патологии спустя какой-то период времени после завершения лечения.
Процесс лечения, выбор методов зависят от того, сколько времени прошло после завершения первого курса терапии. Если прошло не более полугода, программа химиотерапии обязательно меняется. Если же прошло больше года, программа может быть повторена.
Достаточно часто при возникновении повторной лимфомы врачи проводят не только химиотерапию, они также обязательно дополняют её лучевой терапией и пересадкой костного мозга.
Народные средства при лечении лимфомы
Лечить злокачественные патологии только при помощи народных средств не допускается, тем более запрещается заниматься самолечением. В противном случае может быть упущено благоприятное время для эффективного лечения.
Однако народные средства всё-таки могут применяться и даже быть рекомендованы лечащим врачом. В частности, приём отваров, настоев, приготовленных на основе лекарственных трав, позволяет предупредить возникновение осложнений после проведения лучевой терапии, химиотерапии.
Высокую эффективность при проведении профилактических мероприятий продемонстрировали:
- ягоды годжи;
- некоторые разновидности грибов (чага, рейши и прочие).

Лечение ягодами годжи
В отдельных случаях онкологи могут порекомендовать лечение при помощи соды. Такая народная терапия предполагает увеличение щёлочи в крови, что провоцирует понижение её кислотности, а также делает кровь более жидкой. Благодаря этому кровь эффективнее борется со злокачественными клетками.
Методы диагностики лимфомы
Методы диагностики лимфомы подразделяются на этапы, которые позволяют выявить наличие ее в организме, определить стадию заболевания, распространенность, и выявить возможные метастазы.
Диагностирование лимфомы подразделяется на две группы: инструментальный и лабораторный методы исследования.
К инструментальным методам относятся:
- УЗИ.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Биопсия.
Лабораторный метод исследования в свою очередь включает в себя анализы:
- Крови.
- Спинномозговой жидкости.
- Ткани тазовой кости, полученный при трепанобиопсии.
Анализ крови при подозрении на лимфому применяется первым, так как является наиболее простым и достоверным для постановки диагноза «лимфома».
Данное исследование включает в себя:
- Общий анализ крови (ОАК);
- Биохимия крови;
- Кровь на онкомаркеры;
- Иммунологический анализ.
В любом медицинском учреждении, где проводятся такого рода исследования, есть возможность сдачи анализов крови на наличие лимфомы. Обычно результаты приходят быстро. Сроки необходимо уточнять в медучреждении, где осуществляется сдача анализов.
Причины увеличения лимфоузлов
Существует четыре основные теории развития лимфоидного рака:
- взаимодействие с канцерогенами;
- повышенная инсоляция;
- вирус папилломы человека, Эпштейн-Барра, ВИЧ;
- системные заболевания организма.
Рак лимфоузлов – причины и факторы риска
Будьте здоровы!
Прежде чем рассмотреть особенности проведения такого анализа, стоит выделить основные причины лимфаденита, устранив которые, данная диагностика может и не понадобиться.
В первую очередь при воспалении лимфоузлов (их увеличении) нужно сдать общий анализ крови. Именно такое диагностическое мероприятие позволяет вынести предварительный диагноз. Также благодаря анализу врач определяет выраженность воспалительного процесса, а если имеет место генерализированная инфекция, — выясняет, какой возбудитель поспособствовал его развитию.
Если действительно воспалился лимфоузел, общий анализ крови покажет такие изменения:
Какие анализы еще сдают для подтверждения лимфаденита? К таковым можно отнести биохимический анализ крови, анализ на онкомаркеры, а также иммунологический анализ.
По результатам биохимического анализа крови врач может определить состояние всех органических систем в организме. Так, с помощью него определяют состояние таких органов, как печень и почки, выявляют воспалительные процессы и обменные нарушения. Также биохимический анализ крови всегда сдавали для определения стадии онкологического процесса.
Анализ крови на онкомаркеры назначают для того, чтобы подтвердить лимфатическую опухоль, развивающуюся в организме. Существуют определенные белковые соединения, которые своим присутствием в крови всегда сигнализируют о развитии лимфоопухоли. В зависимости от того, каков уровень содержания такого соединения, можно определить, на какой стадии протекает воспалительный процесс.
Во время прогрессии онкологического заболевания лимфоузла уровень маркеров будет постепенно возрастать. При снижении их содержания, особенно на фоне химиотерапии или лучевой терапии, можно говорить о высокой эффективности такого лечения. Именно по этой причине анализ на онкомаркеры часто проводят для контроля проводимой терапии.
Иммунологический анализ крови проводят, чтобы определить, на какой стадии протекает онкологический процесс. В данном случае можно выявить изменение количественного состава В- и Т-лимфоцитов, что происходит при развитии опухолевого процесса в лимфатических узлах.
Общий и биохимический анализы крови
Особой подготовки для сдачи крови при лимфоме на общий анализ крови и биохимию нет. Подготовка будет та же, как и при обычной сдаче анализов крови:
- Сдача биоматериала осуществляется до 10:00 утра натощак (пить воду допускается);
- Вечерняя трапеза перед исследованием должна быть легкой;
- Употребление спиртных напитков за 2 дня не желательно;
- До забора биоматериала на исследование и во время пациент должен быть в состоянии спокойствия. Тяжелые нагрузки в ближайшее до забора анализов время нежелательны.
Забор крови при подозрении на лимфому осуществляется так же, как и при обычной сдаче ее на исследование. Накладывают жгут выше места укола, чаще это область локтевого сгиба. Но при наличии патологической анатомии строения руки место укола определяется медицинским персоналом. После поле двукратно обрабатывают спиртом, вводят иглу в вену и осуществляется забор крови. Дальше накладывается и прижимается к месту укола ватный шарик, снимается жгут и убирается игла.
После сдачи материала на обследование необходимо держать ватку в месте проведения пункции не менее 2-3минут, не массируя! Это правило необходимо соблюдать, так как массирование места укола, периодические подглядывания за тем «остановилась кровь или нет», в дальнейшем приводят к образованию гематом, или так называемых «синяков», в месте пункции.
При лимфоме значения ОАК и биохимии могут быть различными. Показателями, свидетельствующими о подозрении на наличие заболевания, являются:
- Увеличение скорости оседания эритроцитов (СОЭ).
- Снижение гемоглобина.
- Уменьшение числа лейкоцитов.
- Изменение данных лейкограммы.
Данные, полученные из биохимического исследования крови, говорят о состоянии организма во время заболевания.
Виды анализов
Анализ крови при лимфоме необходим, так как только такое исследование помогает поставить диагноз на ранней стадии развития патологии. Тем не менее, для того, чтобы врач предположил этот диагноз, необходимы веские основания. Пациенту сначала необходимо пройти общее обследование, которое включает УЗИ увеличенных или воспаленных лимфатических узлов. В случае, когда увеличены регионарные узлы одной области, может дополнительно назначаться рентгенография или МРТ для точной визуализации состояния лимфоидной ткани.
Перечень необходимых лабораторных анализов:
- общий анализ крови;
- биохимия крови;
- определение онкомаркеров;
- иммунологическое исследование крови.
Общий анализ крови является обязательным для всех пациентов, обратившихся к врачу с жалобами на увеличение лимфатических узлов. Он достаточно информативен и позволяет исключить инфекционные причины лимфаденопатии. Биохимический анализ также входит в перечень обязательных. Более того, такое исследование врачи рекомендуют делать ежегодно, независимо от наличия жалоб.
Онкомаркеры при увеличении лимфоузлов – еще один информативный анализ. Наличие специфических белков в анализе лимфы или крови позволяет диагностировать ходжкинскую и неходжкинские лимфомы.
Иммунологическое исследование не входит в перечень необходимых анализов и назначается только по показаниям.
О чем расскажет общий клинический анализ крови?
Общий анализ крови является самым простым и при этом даёт основную информацию о наличии и степени генерализации патологии
Общий клинический анализ крови (ОАК) при лимфоме – одно из первых исследований, которое необходимо пройти для предварительной оценки состояния лимфатической системы. Этот анализ позволяет предположить диагноз на основании количественных изменений показателей крови. Причем ОАК является обязательным анализом при любых патологиях, связанных с увеличением лимфатических узлов и общим ухудшением самочувствия.
Достаточно часто случается так, что пациент приходит к врачу с жалобами общего характера, специалист осматривает пациента и направляет на общий анализ крови, даже не подозревая лимфому. Обнаружить признаки лимфомы часто удается именно по общему анализу крови, даже несмотря на отсутствие ярких симптомов у пациента.
Итак, какие показатели в анализе крови будут указывать на лимфому?
- В первую очередь, в анализе будет выявлен низкий уровень гемоглобина, что указывает на малокровие (анемию). Этот показатель в полной мере объясняет плохое самочувствие пациентов при злокачественном процессе, протекающим в лимфатической системе. Для лимфомы характерна быстрая утомляемость, упадок сил, снижение аппетита и потеря веса, что наблюдается у всех людей при низком гемоглобине.
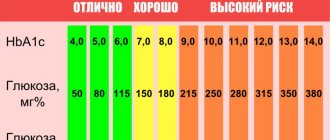
- Вторым важным критерием оценки общего состояния лимфатической системы является скорость оседания эритроцитов (СОЭ). При лимфоме этот показатель будет значительно увеличен, в то время как норма его составляет до 20 мм/ч.
- Общий анализ крови при лимфоме показывает заметное уменьшение количества тромбоцитов. Этой характеристикой объясняются частые внутренние кровотечения при патологическом процессе.
- Внимание также уделяется показателю количества лимфоцитов в анализе крови, число которых при лимфоме уменьшается.
- В случае лимфосаркомы, лимфомы Ходжкина и других видов злокачественных процессов в лимфатической системе анализ крови позволит выявить высокий уровень эозинофилов.
Перечисленные результаты позволяют заподозрить наличие злокачественного процесса и обуславливают необходимость проведения дополнительных анализов для получения полной картины происходящего в организме.
Биохимический анализ
Если общий анализ крови дает общую характеристику изменений, происходящих при лимфоме, то биохимия крови позволяет получить более развернутый результат. Такой анализ направлен, в первую очередь, на выявление патологических процессов в печени и селезенке, которые первыми попадают под удар при злокачественных процессах в лимфоузлах.
Основные показатели биохимического анализа, указывающие на злокачественный процесс:
- высокий уровень креатинина, что указывает на нарушения в работе почек и мочевыделительной системы;
- высокий уровень щелочной фосфатазы;
- повышение ЛГД.
Увеличение количества ферментов (лактатдегидрогеназы, или ЛГД, и щелочной фосфатазы) указывает на нарушения в работе почек, печени и мочевыделительной системы. Если сопоставить полученные результаты с общим анализом крови, можно предположить не только наличие лимфомы, но и примерную стадию онкопатологии.
Онкомаркеры при лимфомах
Онкомаркер b-2-микроглобулин используют для подтверждения диагноза и мониторинга пациентов с неходжкинской лимфомой
При любом виде злокачественного процесса в организме выделяются особые белковые соединения, называемые онкомаркерами. При патологиях лимфоузлов онкомаркеры обнаруживаются в крови. Основной онкомаркер, наличие которого необходимо проверить при подозрениях на рак лимфоузлов, – это бета-2-микроглобулин.
Этот онкомаркер обнаруживается тогда, когда лимфоузлы поражены злокачественной опухолью, в том числе и при распространении метастазов. При этом чем выше уровень этого белка, тем обширнее опухолевый процесс, тем хуже прогноз.
Важно знать, что микроглобулин бета-2 обнаруживается в крови не только при лимфоме, но и при гемобластозах и миеломе. Кроме того, это вещество в сыворотке крови может указывать на тяжелые инфекционные процессы, воспаления, аутоиммунные патологии и вирусные инфекции.
Наличие этого онкомаркера проявляется не только при лимфогранулематозе, но и при любых патологических состояниях, связанных с угнетением иммунной системы. Таким образом, чтобы точно поставить диагноз, наличия только этого вещества в крови недостаточно. Если выявлен онкомаркер лимфатической системы, диагностировать лимфому можно только при наличии других изменений в крови, характерных для этого заболевания.
Иммунологический анализ
Диагностика лимфомы по анализу крови включает иммунологическое исследование. Показания к проведению этого анализа – различные симптомы общего характера, сохраняющиеся в течение длительного срока (более трех недель). Этот анализ назначают в том случае, если есть основания предполагать любой иммунопатологический процесс. Поскольку любые злокачественные процессы, протекающие в организме, оказывают выраженное влияние на иммунитет, а лимфатическая система является важной частью иммунной системы, такой анализ при лимфоме является достаточно информативным.
При наличии онкопатологии в крови будет обнаружены аномальные лимфоцитарные клетки. Также в результатах этого анализа можно заметить отклонение от нормы количества В- и Т-лимфоцитов.
Анализ крови на онкомаркеры
Исследование следует проводить утром натощак.
Уже на ранних стадиях болезни до появления первых ее признаков будут видны изменения в проанализированных данных. Онкомаркеры – белки (антитела), сопровождающие процессы опухолеобразования в организме. Их можно определить при доброкачественных и злокачественных образованиях. Определить стадию заболевания по количеству онкомаркеров просто – чем выше показатель, тем тяжелее стадия течения болезни. Этот метод является очень эффективным при выявлении анапластической лимфомы. Поэтому данный анализ так же входит в список обязательных.
Проведение и стоимость анализов

Для сдачи анализов необходимо иметь направление врача
Анализы крови можно сдать как в поликлинике, так и в частных лабораториях. Для этого необходимо направление от лечащего врача. При получении результатов анализов следует предоставить заключение из лаборатории лечащему врачу, так как самостоятельно расшифровать результаты очень сложно.
Прежде чем сдавать кровь, необходимо подготовиться. Нужно придерживаться следующих правил:
- за три дня до исследования исключить алкоголь;
- сдавать кровь натощак;
- за 8-10 часов до сдачи материала отказаться от пищи;
- за неделю до исследования отменить медикаменты.
Курящим людям рекомендуется воздержаться от курения за полтора-два часа до сдачи анализа. Кроме того, непосредственно в момент взятия биоматериала пациенту необходимо расслабиться и не нервничать.
Стоимость анализов зависит от ценовой политики клиники или лаборатории. В частной лаборатории простой ОАК стоит около 200 рублей. Биохимический анализ крови обойдется примерно в 350 рублей.
Стоимость анализа на определение онкомаркеров — 700-1000 рублей, в зависимости от клиники, в которой сдается анализ. Стандартное иммунологическое исследование стоит порядка 1500 рублей.
Что такое лимфобластная лимфома
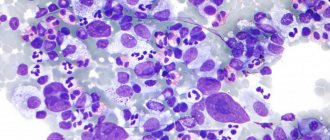
Микропрепарат с лимфобластной лимфомой
Лимфобластная лимфома (ЛБЛ) — агрессивное онкологическое заболевание лимфоидной ткани, сопровождающееся формированием вторичных опухолевых очагов в различных органах. ЛБЛ относится к группе лимфом с высокой степенью злокачественности. Встречается чаще у детей и подростков, у взрослых составляет лишь 2-3 % от общего числа лимфом.
ЛБЛ образуется в результате нарушения процесса развития функционального лимфоцита. На одном из этапов дифференцировки лимфоцит замирает и перестаёт развиваться, вместо этого клетка начинает беспорядочную пролиферацию, создавая идентичных клонов, которые формируются в опухоль. Злокачественный процесс происходит в результате накопления генетических дефектов, провоцирующих нарушения в регулировании роста, дифференцирования и апоптоза клеток. ЛБЛ состоит преимущественно из лимфоцитов Т-клеточной линии, реже из В — и NK-лимфоцитов.
Течение болезни схоже с острым лимфобластным лейкозом (ОЛЛ). Отличие между этими заболеваниями часто носит номинальный характер. ЛБЛ способна распространяться в другие ткани, образуя новые опухоли, что соответствует состоянию при ОЛЛ. Разница между патологиями заключается в количестве лимфобластов, если бластных клеток < 25% — это ЛБЛ, если лимфобластов > 25% — это ОЛЛ.
Особенности биохимии крови
Этот метод исследования сопоставим с первым по значимости и востребованности во всех случаях диагностики. Результаты биохимии позволяют врачу делать предположения и выводы о комплексной работоспособности всех систем организма.
По итогам данной диагностической процедуры сразу становится понятно, подвержен ли в данным момент пациент какому-либо воспалительному процессу, каков его характер и степень прогрессирования. Биохимический анализ крови при раке лимфоузлов дает возможность обнаружить нарушения метаболических процессов, вызванные прогрессирование онкологии.
Что еще важнее, биохимия крови при раке лимфатической системы (независимо от его вида) дает сведения о стадии развития злокачественного образования, выявляет степень необратимости онкологии в отношении конкретных пораженных структур, в том числе лимфатической ткани.
Основное внимание в результатах анализа уделяется повышенному уровню креатинина, лактат-дегидрогеназы и щелочной фосфатазы. Если эти показатели превышают указанную в диагностическом листе норму, следует провести более подробные исследования на рак.
Международная классификация лимфомы по стадиям
При лечении лимфомы за границей принято различать 4 основных стадии этого заболевания.
Рассмотрим основные клинические отличия разных стадий лимфомы
| Стадия лимфомы | Клинические проявления |
| Стадия I | Лимфома диагностирована только в одной группе лимфоузлов. На диаграмме может быть видно очаг заболевания в шейном отделе, но патологические узлы могут также находится и в других частях тела, выше или ниже диафрагмы. |
| Стадия I-E | Лимфома расположена в одном органе тела вне лимфатической системы и находится только в нем. Такой процесс называется экстранодальной лимфомой. |
| Стадия II | Наблюдаются две или более групп лимфоузлов, пораженных патологией выше или ниже диафрагмы. Очаг заболевания может находится в любой части тела, но для того, чтобы диагностировать лимфому II стадии, пораженные узлы должны быть расположены на одной стороне диафрагмы. |
| Стадия II-Е | При экстранодальной лимфоме наблюдается онкологический процесс, который начался в одном органе тела, а также в одном или более лимфатических узлов. Все они должны быть на одной стороне диафрагмы. |
| Стадия III | Поражение лимфатических узлов с обеих сторон диафрагмы. |
| Стадия IV | Лимфома обнаруживается либо в органах вне лимфатической системы, либо в костном мозге. Эта стадия является наиболее прогрессирующей формой заболевания. Онкологические клетки в данном случае уже распространились по меньшей мере на 1 орган вне лимфатической системы, например, на легкие, печень, костный мозг или твердые кости. Селезенка и вилочковая железа являются частью лимфатической системы, поэтому лимфома в этих органах не рассматривается как IV стадия. |
Онкомаркеры лимфомы — характеристика
Маркеры злокачественных новообразований – это специфические антитела белковой природы, в макромолекулу которых также включены липиды и углеводы. Некоторые из них вырабатываются клетками отдельных тканей. Другие являются ответной реакцией на запуск механизма мутации клеток. Их уровень повышается независимо от локализации злокачественной опухоли.
Специфические антитела экспрессирует и лимфома. Онкомаркером, который является специфическим для этого вида рака, является β2-микроглобулин (β2-microglobulin). Он представляет собой белковое вещество, молекулярная масса которого двенадцать килодальтон. Его синтез происходит практически во всех клетках организма. На поверхности мононуклеаров микроглобулин связан с основным биохимическим комплексом гистосовместимости человека. Экспрессия HLA A, B, C находится в прямой зависимости от продукции β2-микроглобулина.
Этим определяется его важная роль в клеточном иммунитете. Он принимает особенно активное участие в патогенезе бактериальных и вирусных инфекций, а также в реакциях отторжения трансплантата. Благодаря небольшим размерам β2-микроглобулин легко диффундирует из сосудов и фильтруется в почечных клубочках. Он способен впоследствии практически полностью подвергаться реабсорбции в проксимальных почечных канальцах.
У новорожденных младенцев экспрессия β2-микроглобулина резко повышена. Затем она быстро снижается в течение первых трех месяцев жизни, а к моменту полового созревания постепенно стабилизируется. У взрослых людей скорость выработки этого специфического белка относительно постоянна. К повышению его уровня в моче приводят интенсивные физические нагрузки. Уровень β2-микроглобулина постепенно повышается во время беременности, но в случае развития такого грозного состояния, как эклампсия, он резко возрастает. Это даёт основание считать, что онкомаркер лимфомы можно использовать в диагностике преэкламптических состояний.
Повышение уровня β2-микроглобулина в сыворотке вполне может происходить или вследствие повышенного синтеза онкомаркера, или же из-за снижения клубочковой фильтрации. Экспрессия β2-микроглобулина возрастает при многих состояниях:
- воспалении;
- аутоиммунных расстройствах;
- реакциях отторжения трансплантата;
- β -клеточной лимфоме;
- множественных миеломах;
- некоторых вирусные инфекциях, в том числе ВИЧ-СПИДе и цитомегаловриусной инфекции.
Степень повышения концентрации онкомаркера лимфомы β2-микроглобулина при некоторых онкологических заболеваниях коррелирует с опухолевой массой, а также активностью процесса и прогнозом. Это является обоснованием использования определения уровня β2-микроглобулина сыворотки в качестве прогностического онкомаркера лимфомы. Если уровень β2-микроглобулина повышается в спинномозговой жидкости у пациентов, страдающих лейкемией, то это является свидетельством вовлечения в процесс центральной нервной системы.
При уменьшении клубочковой фильтрации уровень онкомаркера лимфомы β2-микроглобулина в сыворотке крови повышается, поскольку нарушение работы почечных канальцев способствует выведению больших количеств онкомаркера лимфомы с мочой. В том случае, когда имеет место повреждение клеток проксимальных канальцев при заболеваниях почек, воздействия токсинов или лекарственной интоксикации, экскреция белка с мочой возрастает. Поэтому определение уровня β2-микроглобулина в моче используют в диагностике повреждения проксимальных канальцев почек. Содержание β2-микроглобулина в моче также повышается при диабетической нефропатии.
Диагностика
При первых неприятных симптомах необходимо обратиться к врачу. Необходима консультация пульмонолога и онколога. Важно дифференцировать диагноз от других, признаки которых схожи. Доктора сначала проводят опрос и осмотр. Важно подробно рассказать о любых изменениях в состоянии организма.
Специалисты диагностического отделения при подозрении у пациента лимфомы медиастинальной зоны, проводят ряд исследований:
- МРТ, КТ;
- лимфостинциграфия (исследование с введением в лимфатическую систему контрастного вещества);
- УЗИ;
- Биопсию пораженных узлов при достаточном их увеличении.
Медиастиноскопию (рассечение зоны средостения для исследования внутренних систем) специалисты проводят в случае, если лимфатические узлы мелкие и не подлежат пальпации.
Проводят общие анализы крови, лимфы, мочи. Лабораторные исследования необходимы для выявления общего состояния организма.
Онкомаркеры – что это такое и какова их роль в современной медицине?
Опухолевые маркеры представляют собой специфические белки или производные, которые продуцируются онкологическими клетками во время их роста и развития в организме. Опухолевый процесс способствует выработке особого рода веществ, которые по роду выполняемых ими функций кардинально отличаются от веществ вырабатываемых нормальным организмом.
Помимо этого они могут вырабатываться в таких количествах, которые значительно превышают норму. Во время производства анализов на онкологический процесс выявляются именно эти вещества.
Если в организме развивается онкология, количество онкомаркеров значительно возрастает, в связи с данным обстоятельством данные вещества доказывают онкологическую природу болезни. В зависимости от природы опухоли различаются и онкомаркеры.
Если при производстве анализов в крови повышено количество онкомаркеров, то стоит подумать, нет ли в организме онкологии. Это своего рода экспресс-метод, который заменяет множество анализов, и позволяет с большой точностью определить, в каком органе на данный момент произошел сбой.
Это особенно важно для диагностики злокачественной природы опухоли, которая отличается быстрым ростом и метастазированием. Есть также на вооружении онкологов и специфические онкомаркеры, которые используются как достоверная диагностика.
Применяются они при раке гортани, желудка, молочной железы и т.д.
Симптомы лимфомы в зависимости от её типа
Существует несколько видов лимфомы, симптомы у каждого из них также отличаются. Не зря лечение лимфомы Ходжкина за границей проводят по одной схеме, а неходжкинских, например, совершенно иначе.
Симптоматика при разных видах такая:
- Лимфедемы. Этот тип характеризуется поражением конечностей из-за истекания лимфозной жидкости в слои кожи. В этом случае наблюдается очень сильная отёчность мягких тканей, причём поражение всегда симметричное. На запущенных этапах людям становится невыносимо ходить, они ощущают распирание и тяжесть.
- Лимфома Ходжкина. При наличии этого заболевания у людей прощупываются под кожей небольшие бугорки, особенно в области затылка, над ключицами, в области шеи либо паха. Кроме этого, когда поражаются лимфоузлы грудной клетки, то начинается одышка и сильный кашель. При поражении селезёнки и печени болит спина, а при включении в процесс костного мозга о себе даёт знать слабость и бледность кожных покровов.
- Неходжкинские лимфомы. В этом случае постоянно присутствует сильная потливость, общая слабость, потеря веса и головная боль.
- Лимфангиосаркома. Заболевание встречается крайне редко и то наблюдается на фоне лимфостаза. Симптоматика вся та же, что и была описана выше.
Какие анализы при лимфоме назначает врач?
Если у вас появилась безболезненная шишка на шее, в подмышке или паху – это повод врачу заподозрить лимфому. Но лихорадка, потеря веса и другие неспецифические симптомы, которые часто встречаются и при других заболеваниях, могут «внести сумятицу» – направить диагностический поиск по ложному пути. Какие анализы при лимфоме назначаются, чтобы подтвердить диагноза?
Что такое лимфома?
Лимфома – опухоль лимфоидной ткани, возникающая в результате бесконтрольного деления лимфоцитов в одном или нескольких лимфоузлах, или других органах. Лимфоциты с потоком крови и лимфы циркулируют по всему телу.
Лимфа – это жидкость, которая собирается из тканей и через лимфатическую систему попадает обратно в кровоток. Лимфатическая система состоит из сети лимфоузлов и сосудов. Лимфоузлы расположены по ходу лимфатических сосудов.
Лимфома – это рак, который развивается из клеток иммунной системы
Лимфатический узел представляет собой небольшой орган, который пропускает через себя лимфу. При фильтрации лимфы уничтожаются микроорганизмы и аномальные клетки. В лимфоузлах находятся макрофаги и В-лимфоциты, Т-лимфоциты и естественные киллеры (натуральные киллеры, NK-клетки).
Т-лимфоциты
– основные регуляторы иммунной системы. Они запускают иммунный ответ, контролируют его силу и продолжительность, а также способны его остановить. Кроме того, они убивают клетки с чужеродным антигеном.
В-лимфоциты
вырабатывают антитела. Именно эти клетки активируются, когда человек вакцинируется, например, от кори, свинки или гепатита.
Естественные киллеры
– это также лимфоциты, они атакуют и «убивают» аномальные клетки (например, раковые или инфицированные вирусами).
Любая из этих клеток способна переродиться в раковую и стать «субстратом» развития лимфомы. Злокачественные лимфоциты бесконтрольно делятся, их количество постоянно растет, что приводит к увеличению лимфоузла. Помимо этого они перемещаются и в соседние узлы, а также могут попасть и в другие органы, содержащие лимфоидную ткань: селезенку, миндалины, костный мозг, тимус.
Признаки и симптомы
Безболезненные, плотные при пальпации лимфоузлы – характерный признак заболевания. У некоторых пациентов встречается лимфоцитоз – увеличение количества лимфоцитов в крови. Неспецифические признаки заболевания:
Увеличенные лимфоузлы – один из основных признаков лимфомы
- Слабость.
- Субфебрильная температура тела.
- Ночной профузный пот.
- Зуд.
- Необъяснимая потеря веса (до 10% от массы тела или больше).
- Потеря аппетита.
- Боль в шее или пояснице.
Если поражаются лимфоузлы средостения, то возможно появление проблем с дыханием; если увеличенные узлы находятся в брюшной полости, то может появиться дискомфорт в области живота.
Лимфома Ходжкина
Болезнь Ходжкина (англ. Hodgkin’s Lymphoma) характеризуется появлением в лимфоузлах крупных клеток, которые называются клетками Рида-Штернберга.
Заболевание часто встречается в двух возрастных группах: в возрасте от 20 до 40 лет и у лиц старше 55 лет.
Существует множество разных теорий относительно причины появления данной лимфомы. Одни ученые считают, что определенные инфекции (например, вирус Эпштейна-Барра) способны запустить процессы перерождения нормальных лимфоцитов в злокачественные. Другие утверждают, что причиной является мутация в клетке.
Пораженный лимфоузел – это конгломерат злокачественных и нормальных лимфоцитов. Его структура и клеточный состав сильно отличается от нормального лимфоузла.
Клетки Рида-Штернберга считаются опухолевыми клетками, их меньшинство в лимфоме. Все остальные клетки, входящие в состав опухоли, считаются доброкачественными.
Их чрезмерное количество в лимфоузле объясняется реактивной клеточной реакцией на присутствие злокачественных клеток Рида-Штернберга.
Неходжкинская лимфома
При своевременной терапии DLBCL две трети пациентов излечиваются
Неходжкинская лимфома, НХЛ (англ. Non-Hodgkin’s Lymphoma, NHL) чаще встречается у мужчин, чем у женщин. Частота встречаемости с возрастом растет и выше у лиц с ВИЧ / СПИДом, а также и у людей с другими иммунодефицитами.
На неходжкинскую лимфому приходится около 4% всех раков. Уровень заболеваемости НХЛ почти удвоился с 1970-х годов. Смертность снижается с конца 1990-х годов.
Классификация неходжкинских лимфом может “сбить с толку”, так как существует много типов данной лимфомы, различных систем классификаций, в которые постоянно вносят изменения.
Ниже перечислены наиболее часто встречаемые В-клеточные лимфомы:
- Диффузная В-крупноклеточная лимфома (англ. Diffuse large B-cell lymphoma, DLBCL): на этот тип приходится одна треть всех случаев неходжкинских лимфом. Это агрессивная (быстрорастущая) лимфома, которой чаще страдают пожилые люди.
- Фолликулярные лимфомы (англ. Follicular lymphomas): они составляют примерно одну пятую всех лимфом. Это, как правило, индолентная (очень медленно растущая) лимфома, но со временем может перейти в агрессивную DLBCL.
- Хронический В-клеточный лимфоцитарный лейкоз / лимфома из малых лимфоцитов (англ. B-cell chronic lymphocytic leukemia / small lymphocytic lymphoma, CLL / SLL): медленно прогрессирующее заболевание, клетки лимфомы имеют преимущественно небольшие размеры. CLL / SLL – это одно и то же заболевание; однако при CLL в основном поражается костный мозг, тогда как при SLL – лимфатические узлы. На их долю приходится приблизительно 24% всех лимфом.
Наиболее распространенные типы Т-клеточных лимфом:
- Т-лимфобластная лимфома/лейкоз из клеток-предшественников (англ. precursor T-lymphoblastic lymphoma): заболевание, которое можно рассматривать как лимфому, так и лейкемию в зависимости от того, где находятся аномальные клетки в крови и / или в костном мозге. На их долю приходится до 1% от всех лимфом.
- Периферические Т-клеточные лимфомы (англ. peripheral T-cell lymphomas): представляют собой гетерогенную группу клинически агрессивных заболеваний с плохим прогнозом, составляют от 4% до 5% всех лимфом.
- Т-клеточные лимфомы кожи (грибовидный микоз, синдром Сезари и др.): это редко встречаемые лимфомы. Их основная особенность состоит в том, что они появляются в коже, а не в лимфоидной ткани, как все остальные. Лимфомы кожи составляют 5% от всех лимфом.
Анализы
С помощью определенных лабораторных тестов подтверждается диагноз лимфома, определяется ее стадия. Также они необходимы, чтобы своевременно выявлять и контролировать осложнения связанные с лимфомой. Существует несколько анализов крови способных четко указать на наличие лимфомы.
Лабораторные анализы
Морфологическое исследование пораженных лимфоузлов – золотой стандарт диагностики лимфом. Материал для исследований из пораженного лимфоузла получают с помощью биопсии, после чего его изучают под микроскопом.
Помимо морфологического исследования при лимфоме назначаются следующие лабораторные анализы:
- Развернутый клинический анализ крови – помогает исключить заболевания схожие с лимфомой (например, лейкемию) и / или выяснить, присутствует ли анемия. При распространении клеток лимфомы в костный мозг в крови снижается количество тромбоцитов или лейкоцитов.
- Биопсия костного мозга и исследование его под микроскопом – используются для оценки клеточного состава костном мозге. Наличие аномальных лимфоидных клеток и / или их скоплений указывает на присутствие лимфомы в костном мозге.
- Цитологический анализ крови – применяется для оценки состояния эритроцитов лейкоцитов и тромбоцитов, а также для выявления аномальных клеток (например, клеток лимфомы).
- Иммунофенотипирование помогает определить тип клетки и ее функциональное состояние по наличию или отсутствию определенного набора клеточных маркеров на мембране клеток или внутри них. Обычно используются для фенотипирования лимфоцитов маркеры дифференциации или CD антигены. Иммунофенотипирование производят несколькими способами, наиболее часто при лимфоме используют метод проточной цитометрии и иммуногистохимическое исследование.
- Хромосомный анализ – оценка хромосом злокачественных клеток с целью определения наличие транслокаций (перемещения участков хромосом). Данные нарушения редко встречаются при лимфоме.
- Молекулярно-генетический анализ – оценка ДНК раковых клеток на наличие генетических изменений, в частности, позволяет определить принадлежность той или иной клетки к одному кулону.
- Цитологический анализ спинномозговой жидкости – позволяет выявить поражение центральной нервной системы.
- Бета-2 микроглобулин – определение количества данного протеина в крови помогает прогнозировать течение болезни.
- Креатинин сыворотки может повышаться, если у пациентов с лимфомой Ходжкина страдают почки, развивается так называемый нефротический синдром.
- Лактатдегидрогеназа (ЛДГ) сыворотки, помогает определить прогноз.
- Тест на гепатит B – назначается пациентам, которым планируется терапия с использованием ритуксимаба. При назначении данного препарата пациентам с гепатитом наблюдаются серьезные побочные эффекты.
- Тест на вирус иммунодефицита человека (ВИЧ) – назначение антиретровирусных препаратов улучшает результат лечения лимфомы у пациентов с наличием вич-инфекции.
Другие диагностические методы
Помимо лабораторных тестов при диагностике лимфомы назначаются:
- компьютерная томография (КТ),
- позитронно-эмиссионная томография (ПЭТ),
- рентгенография грудной клетки,
- эксплоративная (диагностическая) операция,
- магнитно-резонансная томография (МРТ).
Стадирование
Определение стадии лимфомы помогает оценить распространенность данного заболевания в организме.
| Стадия | Описание |
| 1 | Поражение лимфоузлов одной области или лимфоидного органа (например, селезенки) или парных (миндалины) или группы связанных (миндалина и аденоиды). К первой стадии также относится солитарное (одиночное) поражение вне лимфатической системе. |
| 2 | В процесс вовлечены две или более лимфоидных областей, расположенных по одну сторону от диафрагмы (мышца, расположенная между грудной и брюшной полостями). Например, поражение миндалины и одного подмышечного лимфоузла. |
| 3 | Означает распространение лимфомы по обе стороны диафрагмы (выше и ниже), например, поражен узел в области шеи, а другой в брюшной полости. |
| 4 | Стадия IV обширное поражение, например, множественные очаги поражения в костном мозге. |
Стадирование лимфомы помогает практикующему врачу определиться с оптимальным вариантом лечения. Например, если у пациента первая стадия с вовлечением только одного узла, то выполняется хирургическое удаление пораженного лимфатического узла, что приводит к излечению. Если установлена стадии IV, то, как правило, применяется химиотерапевтическое лечение, хирургия в данной ситуации бесполезна.
Источник: https://DiagnozLab.com/analysis/analizy-limfome.html
Осложнения
Заболевание характеризуется высоким риском осложнений
ЛБЛ чаще всего обладает острым течением, переходя в ОЛЛ. При этом могут образоваться некротические поражения, кровоизлияния, вовлекаться ЦНС, органы мочеполовой системы, лёгкие.
Большинство осложнений связано с проводимой при ЛБЛ терапией. Нарушаются процессы кроветворения, возникают аллергические реакции, значительно возрастает риск развития инфекционных заболеваний. Инфекционные осложнения составляют около 70% из всего числа летальных исходов при химиотерапии ЛБЛ. Препараты обладают угнетающим воздействием не только на опухолевые, но и на здоровые клетки, значительно подавляя иммунную систему.
Длительная химиотерапия провоцирует образование новых видов опухолей. Патогенные клетки способны вырабатывать резистентность к препаратам, используемым в химиотерапии, что приводит к назначению более интенсивного лечения, повреждающего все системы организма.
Ослабленный организм может оказаться не в состоянии бороться с устойчивыми опухолевыми клетками, которые, к тому же, могут притворяться здоровыми на протяжении длительного времени после окончания терапии. В то время как все силы организма направлены на восстановление после лечения, злокачественные клетки способны проникать в новые локации, повреждая ткани других органов и образуя там опухоли.
Клинические проявления
Пациенты с лимфомой теряют в весе
Признаки ЛБЛ:
- Увеличенные лимфоузлы на шее, в паховой области. При этом лимфоузлы не болят, при приёме антибиотиков не уменьшаются в размерах.
- Болевые ощущения в брюшной полости, костях, грудной клетке и других органах, затронутых опухолью.
- Снижение массы тела, тошнота, потеря аппетита.
- Хроническая усталость, головокружения, общая слабость.
- Повышенное потоотделение в ночное время.
- Мелкая геморрагическая сыпь, возможно образование пятен и бляшек.
- При поражении ЦНС наблюдается нарушение зрения, судороги, головные боли.