Что представляют собой почки и надпочечники
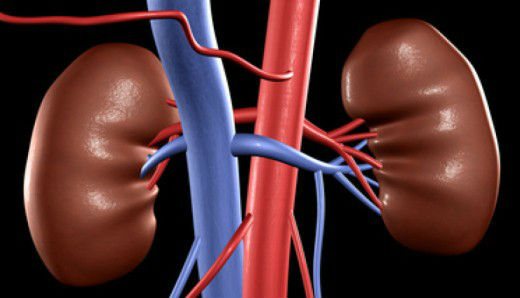
Почки являются парным органом, который обеспечивает очищение организма. В течение суток они сотни раз пропускают через себя кровь, очищая ее от шлаков и токсинов. Организм человека, как правило, имеет 2 почки, расположенные в брюшной полости на уровне поясницы. По форме они напоминают бобы, вес каждой около 150–200 г. Отмечается асимметрия размеров почек: левая – крупнее правой, так как росту последней мешает печень.
Иногда ребенок появляется на свет с одной почкой, или их количество удваивается, что не влияет на нормальные выполнения функций. Обычно, пациенту случайно становится известно об отклонении в строении мочевыводящей системы при исследовании по каким-либо показаниям с применением УЗИ.
Асимметрия наблюдается и во внешнем виде надпочечников, которые располагаются над верхними концами почек. Правый надпочечник имеет треугольную форму с закругленными углами, левый – напоминает полумесяц. Надпочечник покрывается фиброзной капсулой, к которой примыкает корковое вещество, включающее 3 зоны: клубочковую, пучковую и сетчатую.
В строении человеческой почки выделяют следующие структурные элементы:
- Соединительно-тканная капсула.
- Серозная оболочка, укрывающая каждый орган.
- Паренхима с эпителиальными канальцами и нефронами, количество которых достигает 1 миллиона.
- Лоханка – полость имеющая форму воронки, переходящая в мочеточник.
Урина, образовавшаяся в нефронах, выходит в мочевой пузырь.
Причины и последствия диффузных изменений
В нормальном состоянии почечная паренхима имеет определенную толщину, однородную структуру, в ней отсутствуют повреждения, новообразования. При наличии отклонений, выявляемых на УЗИ, врач может записать в заключении, что обнаружены диффузные изменения. Эти изменения могут быть разного характера:
- истончение или утолщение паренхимы;
- неоднородная структура: участки с пониженной или повышенной эхогенностью;
- жидкостные или твердые включения;
- повреждения тканей.
Ультразвуковая диагностика позволяет довольно точно визуализировать органы и обнаружить даже небольшие изменения в тканях. По степени визуализации они могут быть четкими и нечеткими, по выраженности – слабыми, умеренными и выраженными. Как правило, сначала врач обращает внимание на размеры почки, при диффузных изменениях она может быть увеличена или уменьшена. По этому параметру уже можно предварительно судить о характере заболевания, так как при острых проявлениях паренхима утолщается, а при хронических процессах она становится тоньше. Из основных причин можно выделить:
- мочекаменная болезнь;
- воспаление в почечных канальцах и клубочках;
- эндокринные заболевания (гипертиреоз);
- атеросклеротические изменения в почечных структурах.
Диффузные изменения – это не диагноз, это признак возможных проблем почек. При их выявлении требуется более подробное обследование, чтобы выяснить причину и поставить диагноз. Выбор диагностических процедур осуществляется в соответствии с характером, степенью изменений и с имеющимися симптомами.
Истончение паренхимы чаще всего происходит при длительном патологическом процессе в почках. Это может быть гидронефроз, хроническое воспаление. Негативно сказывается на состоянии тканей неправильное лечение или его отсутствие. При заболеваниях почек важно соблюдать диету. Если пациент нарушает режим питания, то органу будет гораздо труднее восстановиться.
Утолщение почечной паренхимы обычно происходит при острых воспалительных процессах, таких как пиелонефрит или гломерулонефрит.
Жидкостные включения, обнаруженные на УЗИ, обычно представляют собой кисты, а твердые – отложения кальция. Присутствие кальцинатов в почке с высокой долей вероятности свидетельствует о нарушенных обменных процессах. Если таких включений много, то их причиной может быть образование раковой опухоли.
Оценка размера почек
Женские почки меньше мужских по причине значительно меньшей массы тела представительниц слабой половины. Большое значение для определения размера почек имеет возраст пациента: до 25 лет они увеличиваются, после этого их рост приостанавливается до 50 лет, после чего отмечается уменьшение органа.
Размер почки взрослого человека прямо пропорционален массе тела
Анатомические показатели
Сравнить размеры почки в норме с показателями пациента возможно при исследовании ультразвуком, которое дает возможность определить, какого размера орган, выявить заболевания, сопутствующие увеличению размера почек.
Нормой показателей здоровой почки у взрослых считается:
- Толщина – 40–50 мм,
- Ширина – 50–60 мм,
- Длина – 100–120 мм
Нормальный средний показатель толщины паренхимы взрослого человека – 23 мм. При старении организма паренхима уменьшается максимум в 2 раза. В течение суточного времени почки очищают кровь более 50 раз. Когда организм человека растет, кровеносная система и количество крови также увеличиваются. Это становится причиной увеличения размеров почек при соответствии норме для взрослых.
Отклонения в почечных размерах
Причины увеличения почки у взрослых
При несоответствии величины почечных размеров норме, необходимо безотлагательно пройти обследование, так как, скорее всего, это свидетельствует о наличии патологии.
Размер почки может превышать норму при отсутствии другой, когда первой приходится выполнять удвоенные функции.
Увеличение размера почки может свидетельствовать о серьезных патологиях разного рода, особенно таких, как гидронефроз. При гидронефрозе в лоханке происходит концентрация образованной урины, которая по мочеточнику перемещается в мочевой пузырь. Гидронефроз выражается застоем мочи, что приводит к увеличению лоханки, а потом и самого главного фильтра организма.
Скрининговое ультразвуковое исследование почек у больных с повышенным артериальным давлением
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Проведение ультразвукового исследования почек в B-режиме и допплерографии почечных артерий необходимо для больных с повышенным АД с целью исключения нефрогенной артериальной гипертензии. Как известно, до 35-40% больных с артериальной гипертензией имеют поражение почек [1]. Нефрогенная артериальная гипертензия подразделяется на реноваскулярную, ренопаренхиматозную, смешанную и посттрансплантационную [1, 2].
Реноваскулярная гипертензия встречается в 0,2-5% случаев в общей группе лиц с повышенным АД. Наиболее часто причиной повышения АД является ренопаренхиматозная артериальная гипертензия вследствие перенесенного острого или хронического гломерулонефрита (68,2%) или пиелонефрита (41,5%). Причинами смешанной нефрогенной артериальной гипертензии могут быть кистозные образования почек, опухоли почек, гидронефроз и т.д.
Ультразвуковой метод позволяет также выявить опухоли надпочечников (гормонально активные). Наиболее актуально исключение последних у пациентов с кризовым течением артериальной гипертензии, наличием ванилилминдальной кислоты в суточной моче и нарушением экскреции катехоламинов.
Целью исследования явилась оценка состояния почек, надпочечников и почечного кровотока у больных с артериальной гипертензией.
Материал и методы
Ультразвуковое исследование (УЗИ) проведено у 60 пациентов с артериальной гипертензией, направленных на консультацию в областной кардиологический диспансер (42 женщины и 18 мужчин в возрасте от 40 до 68 лет). У 30 больных систолическое АД равнялось в среднем 150±0,05 мм рт.ст., диастолическое — 95±0,05 мм рт.ст. у 38 больных — соответственно в среднем 169±0,05 и 105±0,05 мм рт.ст.
Результаты исследования
При проведении традиционного УЗИ почек в режиме серой шкалы у 5 пациентов были выявлены объемные образования почек солидной структуры и опухоли надпочечников — аденома (рис. 1, 2). В 1 случае опухоль почки имела плотные стенки и обызвествление капсулы (эхинококковая киста). У всех больных с новообразованиями надпочечников отсутствовала ванилилминдальная кислота в суточной моче.
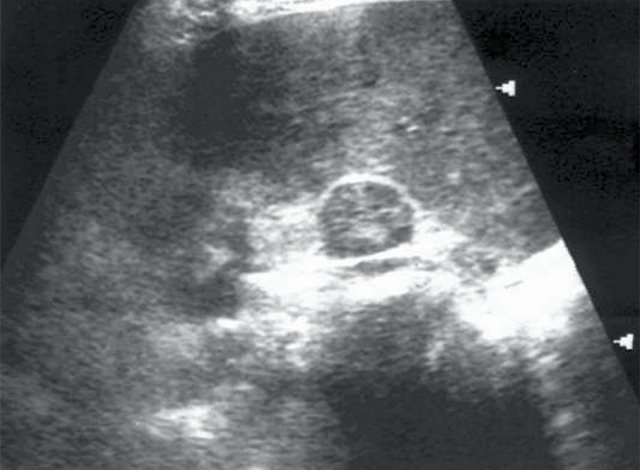
Рис. 1.
Больная К., 53 лет. Диагноз: гипертоническая болезнь II степени. Сахарный диабет. Хронический пиелонефрит. Объемное образование правого надпочечника.
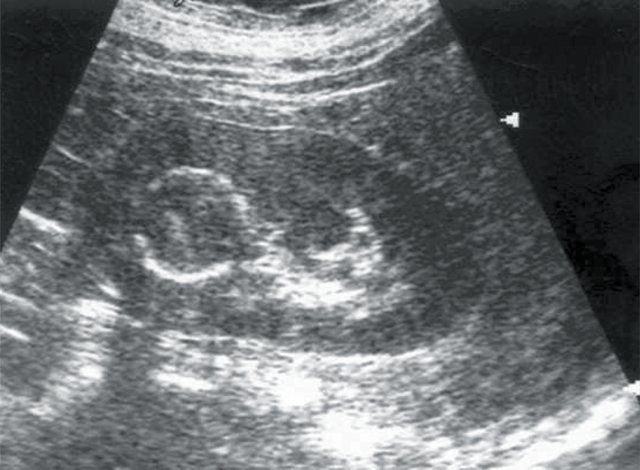
Рис. 2.
Больная Ш., 53 лет. Диагноз: гипертоническая болезнь II степени. Солидное образование почки с обызвествлением капсулы.
У 3 обследованных больных было выявлено уменьшение размеров одной почки (гипоплазия, вторично сморщенная почка), размеры ее составили в среднем 6,02±0,05х 3,0±0,05х32±0,05 см, в 4 случаях паренхима была истончена равномерно (7,0±0,02 мм), у 1 пациента с длительно текущим хроническим пиелонефритом вторично сморщенная почка была первично гипоплазирована (рис. 3, 4).
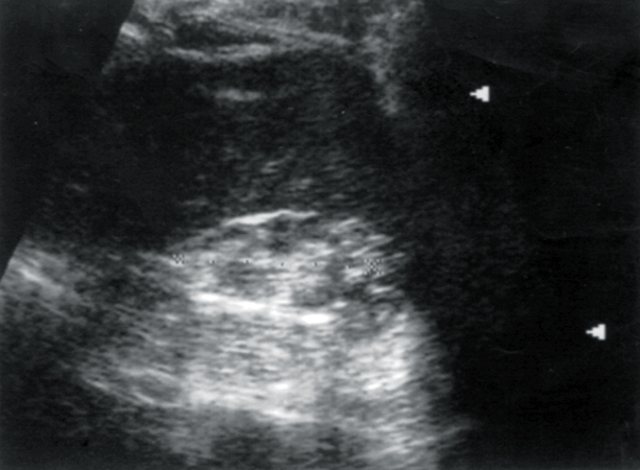
Рис. 3.
Больная Л., 53 лет. Диагноз: гипертоническая болезнь II степени; стабильно высокие показатели АД. Вторично сморщенная правая почка. Размеры почки уменьшены, паренхима ее неравномерно истончена.
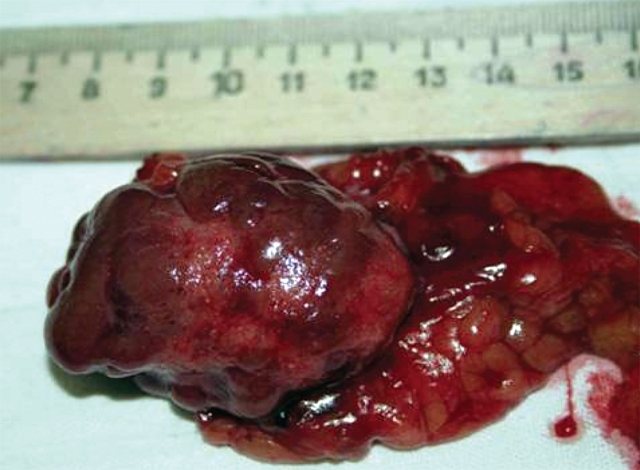
Рис. 4.
Макропрепарат. Удаленная правая почка больной Л., декапсулированная на большом протяжении. Натуральная величина. Поверхность почки синюшная, мелкозернистая, с признаками эмбриональной дольчатости и наличием мелких рубцовых втяжений звездчатой формы.
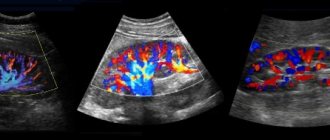
У 12 больных при допплерографии почечных артерий был выявлен высокорезистивный кровоток в основном стволе, сегментарных и дуговых артериях паренхимы, показатели АД были стабильно повышены, диастолическое АД равнялось в среднем 105±0,05 мм рт.ст. (рис. 5) У 8 пациентов с артериальной гипертензией эхогенность почечной паренхимы была повышена, нарушена кортико-медуллярная дифференцировка паренхимы, размеры почек находились в пределах нормы. В анализах мочи наблюдались высокий удельный вес мочи, лейкоцитурия, альбуминурия. Во всех случаях больным с диффузным нефротическим сонографическим синдромом проводилась допплерография почечных артерий для исключения экстравазальной компрессии и выявления артериовенозного шунтирования в паренхиме почек (рис. 6, 7).
Рис. 5.
Больной И., 80 лет. Диагноз: гипертоническая болезнь III степени. ИБС: стенокардия напряжения, ФК I. Безболевая ишемия. Размеры правой почки уменьшены (72х33 мм), толщина паренхимы 9 мм.
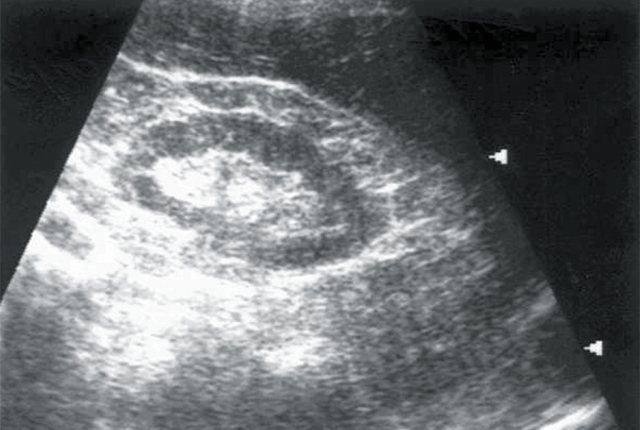
а)
Эхограмма правой почки.
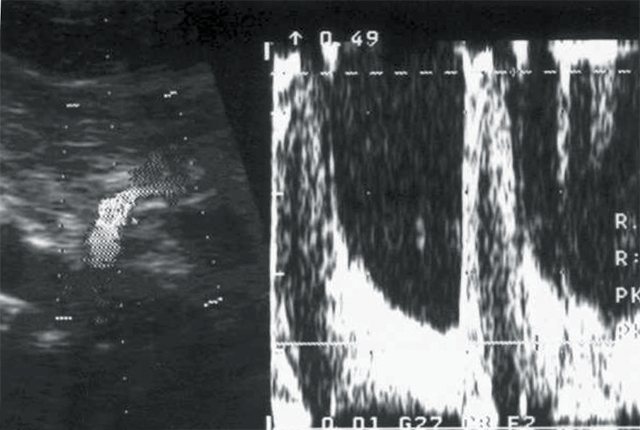
б)
Кровоток в основном стволе правой почечной артерии: систолическая скорость (Vс) — 45 см/с, диастолическая скорость (Vд) — 15 см/с, систолодиастолическое отношение (СДО) — 3,0, индекс резистентности (RI) — 0,67.
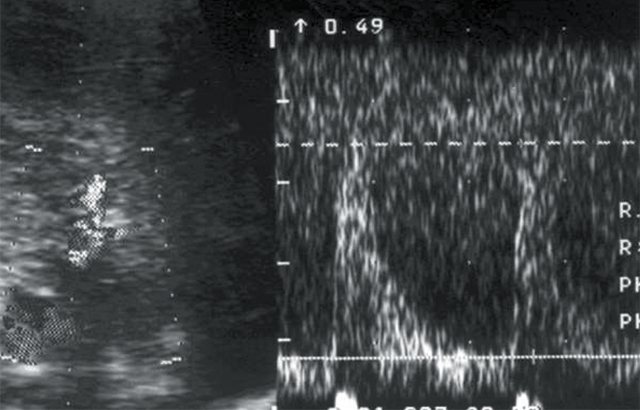
в)
Кровоток в правой сегментарной артерии: Vс — 35 см/с, Vд — 8 см/с, СДО — 4,5, RI — 0,77.
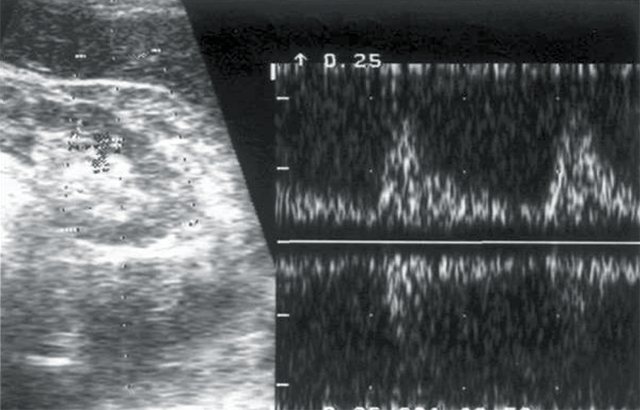
г)
Кровоток в дольковых артериях паренхимы правой почки: Vс — 18 см/с, Vд — 4,4 см/с, СДО — 4, RI — 0,75.
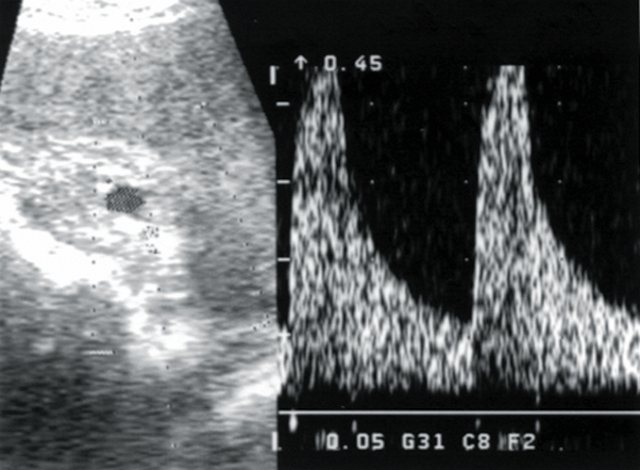
Рис. 6.
Больная Т., 58 лет. Диагноз: гипертоническая болезнь III степени. Хронический пиелонефрит вне обострения. Допплерограмма дольковой артерии паренхимы.
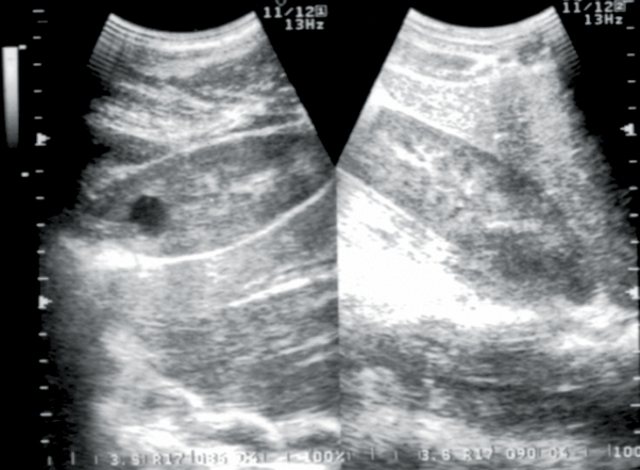
Рис. 7.
Больной М., 15 лет. Диагноз: изменения паренхимы почек по типу диффузного нефротического сонографического синдрома (хронический гломерулонефрит).
Выводы
Таким образом, скрининговое исследование почек при помощи ультразвукового метода и допплерография почечных артерий помогает выявить многообразие причин нефрогенной артериальной гипертензии, нарушение почечного кровотока (нефроангиосклероз, экстравазальная компрессия артерий паренхимы). Измерение размеров почек, структурного индекса, толщины паренхимы позволяют выявить гипоплазированную или сморщенную почку. Выявленные изменения в некоторых случаях служат поводом для дообследования больных (экскреторная урография, ангиография, компьютерная томография) и направления их в специализированные учреждения.
Литература
- Возiанов О.Ф., Молько О.В. Урологiя. Киев: Вища школа 1993. 711 с.
- Квятковский Е.А., Квятковская Т.А. Ультрасонография и допплерография в диагностике заболеваний почек. Днепропетровск: Новая идеология 2005. 318 с.
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Показатели почечных размеров у детей
Процесс развития детского организма в каждом случае происходит по-разному, и установить нормальные почечные величины нелегко. Для распознавания болезненных процессов установлено нормативы с учетом среднестатистических показателей размеров почек у детей.
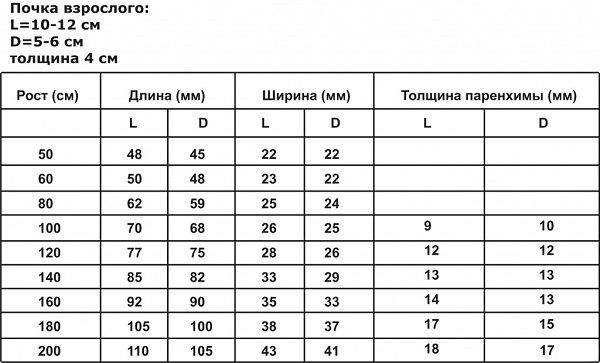
Таблица зависимости размеров почек от роста человека
Почки новорожденных малышей до 2 месяцев измеряются 49 мм, лоханка новорожденного – 6 мм и до трехгодичного возраста увеличивается всего на 1 мм. У годовалого малыша орган составляет 62 мм. В период развития организма человека до 19 лет почечное увеличение происходит каждые 5 лет в среднем на 13 мм.
Соотнося реальные показатели и параметры нормы, можно выявить серьезные патологии мочевой системы ребенка.
| Возраст | Длина | Ширина | Толщина |
| Новорожденный | 49 мм | 22 мм | 18 мм |
| 5 мес. | 55 мм | 31 мм | 19 мм |
| 1 год | 62 мм | 37 мм | 26 мм |
| 5 лет | 79 мм | 43 мм | 28 мм |
| 11 лет | 98 мм | 515 мм | 33 мм |
| 15 лет | 107 мм | 53 мм | 35 мм |
О надпочечниках
Надпочечник имеет неровную поверхность. В центре органа расположено мозговое вещество из крупных клеток, которым соли хрома придают желтовато-бурый цвет: эпинефроцитов, вырабатывающих адреналин, и норэпинефроцитов, производящих норадреналин. При помощи адреналина расщепляется гликоген, количество которого становится меньше в мышцах и печени.
Гормон повышает процент содержания углеводов в составе крови, при этом происходит усиление и учащение работы мышцы сердца. Адреналин делает просвет сосудов менее узким, при этом повышается АД. Норадреналин на организм действует сходным образом, но иногда гормоны вызывают противоположный эффект: под воздействием норадреналина происходит замедление сердечных сокращений.
Параметры надпочечника
Надпочечник взрослого весит минимум 12 г, длина – 40–60 мм, ширина – до 30 мм, толщина – 4–7 мм. У некоторых людей встречается врожденное наличие только одного надпочечника. Надпочечник новорожденного весит максимум 7 г, и это почти вдвое больше, чем масса органа годовалого ребенка.
Объясняется это тем, что масса органа уменьшилась вследствие истончения коркового вещества, находящегося в процессе перестройки. К пятилетнему возрасту ребенка масса надпочечников возвращается к начальному показателю, после чего постепенно нарастает. Корковое вещество органа формируется к 12 годам.
К 20-летнему рубежу вес надпочечника становится больше, достигается максимум размерных показателей – до 13 г. В дальнейшем ни размеры, ни масса надпочечной ткани не претерпевают изменений. У женских надпочечников отмечаются немного большие размеры сравнительно с мужскими. Во время вынашивания ребенка надпочечник увеличивается на 2 г.
На восьмом десятке лет отмечается снижение показателей массы и размеров органа.

Надпочечники расположены асимметрично: левый немного отстает от правого по размерам и весу
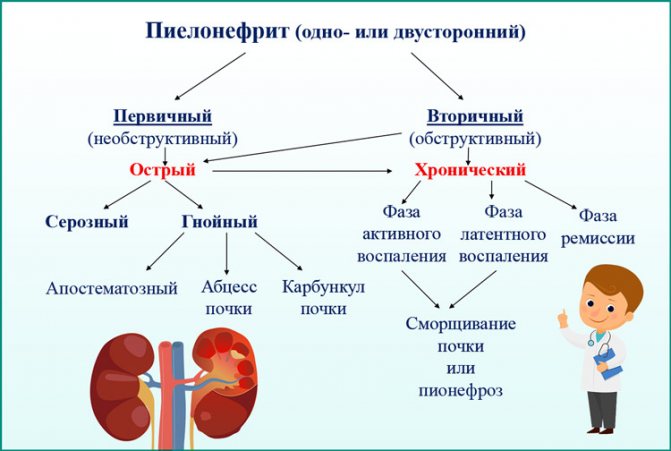
Ультразвуковая диагностика пиелонефрита
Урология занимается всеми болезнями мужских мочеполовых органов. Она иногда перекрывается с другими медицинскими дисциплинами – гинекологией или абдоминальной хирургией. Урогенитальные симптомы распространены в общей клинической практике; почти каждый 7 пациент имеет подобную патологию. Ультразвуковое обследование часто используется у мужчин и женщин для выяснения причины негативных признаков в области мочевых путей (мочевого пузыря, почек, уретры и мочеточника).
Симптомы нередко скрываются или преуменьшаются. Но чем раньше заболевание распознается – и это особенно верно для злокачественных изменений – тем лучше шансы на выздоровление.
В начале каждого ультразвукового обследования собирается анамнез. При необходимости могут быть организованы дополнительные процедуры (например, образцы крови, биопсия тканей). Иногда предварительно создается план лечения.
УЗИ помогает увидеть апостематозный (гнойный), ксантогранулематозный и калькулезный (обструктивный) пиелонефрит как у ребенка, так и у взрослого пациента.
Уратные камни плохо видимые, поэтому не определяются с помощью УЗИ. В этом случает нужно пройти дополнительные обследования, чтобы выявить патологию.
В ходе УЗИ почек при хроническом пиелонефрите или во время острого проявления заболевания нефролог или уролог попытается получить максимально полную картину болезни.
Основные показания к назначению исследования:
- расстройства мочеиспускания;
- изменения в самой урине (обесцвечивание, вспенивание);
- нарушения в оттоке исходящей жидкости (например, отсроченное начало мочеиспускания);
- частое ночное выделение урины (особенно у беременных);
- очаговая боль при выходе мочи;
- болевые проявления во время дефекации;
- изменения гениталий (покраснение кожи, припухлость яичек);
- изменения эякулята (примеси крови);
- эректильная дисфункция;
- нарушения оттока мочи из уретры.
У женщины показанием может стать сильное жжение при мочеиспускании, зуд в области гениталий и другие неясные симптомы. Обе почки могут болеть при надавливании. Делать УЗИ можно только по строгим указаниям специалиста.
После анамнеза следует физический осмотр. Ниже перечислены основные этапы обследования в медицинской практике. В большинстве случаев для выяснения причин жалоб пациента лечащему врачу потребуется только несколько стадий диагностики.
Оценка почек в ходе физического обследования возможна лишь в ограниченной степени из-за их местоположения. Здоровые почки обычно неощутимы, поэтому анализ их структуры проводится ультразвуковым исследованием.
Оценить состояние наполненности мочевого пузыря без ультразвукового обследования врач способен с помощью пальпации нижнего квадранта живота. При заболеваниях полость органа приобретает значительный размер и хорошо ощущается через брюшную стенку. У женщин оценка мочевого пузыря также дополняется вагинальной пальпацией.
При рассмотрении мужских наружных половых органов (полового члена, яичек) врач обращает внимание на изменения в коже (например, покраснение, язва), припухлость в мошонке и выделение из уретры. При осмотре пениса необходимо изучить регионы, покрытые крайней плотью, на предмет изменений.
При изучении внешних гениталий женщины уролог также смотрит в первую очередь на изменения в коже, выделения секретов из уретры и в то же время на нежелательную потерю мочи.
С помощью ректального обследования врач может оценить слизистую оболочку и сфинктер, а у мужчин – предстательную железу. В основном процедура выполняется лежа; иногда пациенты испытывают значительный дискомфорт.
Попробуем разобраться, виден ли пиелонефрит на стандартном УЗИ. Исследование визуализирует почечную паренхиму, лоханку, мочеточник и мочевой пузырь. Оно также хорошо показывает мошонку/яички, когда есть необходимость в подобном осмотре. Процедура может проводиться даже при тяжелой почечной недостаточности. Воздух в кишечнике затрудняет интерпретацию изображений.
УЗИ признаки острого пиелонефрита:
- гиперэхогенные и слегка увеличенные почки;
- небольшая асимметрия величины органов (при одностороннем поражении);
- сниженная плотность почечной ткани.
При амилоидозе (злокачественном заболевании) размер парного органа нормальный, однако выявляется гиперэхогенная почечная паренхима.
Обследование помогает выявить рецидивирующее воспаление почечной паренхимы и лоханки. УЗИ признаки хронического пиелонефрта:
- слегка уменьшенные почки;
- истонченная паренхима;
- дилатация чашечно-лоханочной системы;
- иногда обнаруживаются узловатые новообразования.
Если выявляют крупные опухолевидные образования, возникает подозрение на паразитарные инвазии или туберкулез. Окончательный диагноз может установить только врач.
Камни в почках могут быть обнаружены с помощью ультразвука, при этом рентгенография (урография) является лучшим вариантом. Конкременты размером менее 5 мм можно легко упустить на УЗИ. Оно способно показать размер и ширину ткани почки, а также определить, присутствует ли гидронефроз.
Основная причина закупорки – камни в почках. Другие этиологические факторы включают опухоли, шрамы после инфекций, врожденные нарушения и изменения в задней части брюшной стенки.
Кисты (заполненные жидкостью полости) очень часто встречаются при обследовании почек, и они почти всегда доброкачественны. При огромной опухоли врач исследует окружающую ткань и исключает метастазы в лимфатических узлах или в печени. В редких случаях абсцессы (заполненные гнойной жидкость полости) могут быть обнаружены в почках или за их пределами.
Опухоли часто встречаются в мочевом пузыре. Они имеют разные формы. Воздух и стул в толстой кишке могут быть легко истолкованы как новообразования. УЗИ используется в сочетании с КТ и МРТ в диагностике злокачественных новообразований. Наиболее важной является цистоскопия, которая позволяет напрямую оценивать неоплазию и брать небольшие образцы тканей (биопсии) для гистологического исследования.
Простату исследуют с помощью трансректального УЗИ. Ультразвуковой зонд вставляется в прямую кишку. Обследование может оценить общий размер простаты. Однако процедура не помогает дифференцировать доброкачественные и злокачественные новообразования. МРТ, похоже, дает лучшую дополнительную информацию о возможных опухолях в предстательной железе.
УЗИ является предпочтительным инструментом для поиска опухолей в мошонке, но сцинтиграфия и МРТ – приемлемые альтернативы. Процедура способна различать опухоли в яичках от доброкачественных кист. При сильной боли допплерография помогает дифференцировать острый эпидидимит и орхит.