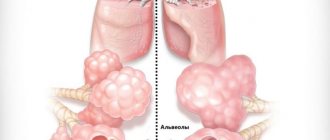
Интерстициальный отек легких на рентгене
Рентген легких Венозный застой в малом круге кровообращения (МКК), альвеолярный и интерстициальный отек легких обусловлены, как правило, кардиогенными нарушениями. Причиной дисфункции миокарда может быть снижение его сократительной способности при аритмиях, ишемической болезни сердца, инфаркте, а также при миокардитах и кардиомиопатиях. Нарушение функции миокарда также может быть обусловлена перегрузкой камер сердца или препятствием кровотока из-за поражения клапанов инфекционным эндокардитом, пороков и др.
В случае возникновения дисфункции миокарда нарушается кровоток в малом круге кровообращения, что затрудняет отток крови из легких, легочные вены переполняются кровью, в результате повышается гидростатическое давление в капиллярном русле малого круга кровообращения. Транссудат (отечная жидкость) из капилляров поступает сначала в соединительную строму (интерстициальную ткань) легких, а потом в альвеолярное пространство.
Нарушения легочного кровообращения делят на следующие типы:
- Венозный застой в малом круге кровообращения (также его называют «венозная» легочная гипертензия)
- Интерстициальный отек легких
- Альвеолярный отек легких
- Легочная гипертензия (или «артериальная» легочная гипертензия)
Диагностика
Для точной постановки диагноза необходимо тщательное обследование.
Диагностика интерстициального отёка лёгких включает следующие мероприятия:
- Первичный осмотр, сбор анамнеза. Врач задаёт различные вопросы, чтобы определить причину, которая поспособствовала появлению отёка. Особое внимание уделяется состоянию здоровья сердечно-сосудистой системы. При внешнем осмотре и пальпации врач акцентирует внимание на характере дыхания, положении пациента, цвете и степени влажности кожного покрова, состоянии вен на шее, кашле и хрипах.
- Биохимический анализ крови. Важен для определения уровня белка в крови.
- Исследование газов крови. При наличии интерстициального отёка лёгких анализ показывает гипокапнию – состояние, характеризующееся нехваткой в крови углекислого газа.
- ЭКГ. Наличие острой левожелудочковой недостаточности и иных патологий может свидетельствовать об отёке.
- УЗИ сердца. Снижение сократимости левого желудочка провоцирует уменьшение амплитуды сердечных колебаний, что и покажет ультразвуковое исследование при отёке лёгких.
- Рентген. Интерстициальный отёк подтверждается при расширении лёгочных корней и сердца.
- Дополнительно может назначаться при интерстициальном отёке лёгких КТ (компьютерная томография) однофотонная эмиссионная.
На основании собранной информации выявляется причина заболевания и составляется эффективный план лечения.
Отёк легких рентген: как распознать заболевание, причины и лечение
При отеке легких происходит патологическое накопление жидкости в интерстиции.
- Наиболее частой причиной отека легких является сердечная недостаточность.
- Выделяют два патогенетических признака сердечного отека легких: повышение гидростатического давления и повышение проницаемости стенки легочных капилляров
- Неотложная помощь при отеке легких зависит от причины отека легких
- Существует несколько видов отека легких: Гидростатический отек развивается вследствие повышенного давления в легочных венах при левожелудочковой недостаточности, обструкции легочных вен или при перегрузке объемом (гипергидратация); Отек, обусловленный увеличением проницаемости сосудистой стенки, развивается при повреждении стенки альвеол или капилляров либо при уменьшении осмотического давления (онкотический отек и отек, связанный с нарушением резорбции).
Диагностика
Для точной постановки диагноза необходимо тщательное обследование.
Диагностика интерстициального отёка лёгких включает следующие мероприятия:
- Первичный осмотр, сбор анамнеза. Врач задаёт различные вопросы, чтобы определить причину, которая поспособствовала появлению отёка. Особое внимание уделяется состоянию здоровья сердечно-сосудистой системы. При внешнем осмотре и пальпации врач акцентирует внимание на характере дыхания, положении пациента, цвете и степени влажности кожного покрова, состоянии вен на шее, кашле и хрипах.
- Биохимический анализ крови. Важен для определения уровня белка в крови.
- Исследование газов крови. При наличии интерстициального отёка лёгких анализ показывает гипокапнию – состояние, характеризующееся нехваткой в крови углекислого газа.
- ЭКГ. Наличие острой левожелудочковой недостаточности и иных патологий может свидетельствовать об отёке.
- УЗИ сердца. Снижение сократимости левого желудочка провоцирует уменьшение амплитуды сердечных колебаний, что и покажет ультразвуковое исследование при отёке лёгких.
- Рентген. Интерстициальный отёк подтверждается при расширении лёгочных корней и сердца.
- Дополнительно может назначаться при интерстициальном отёке лёгких КТ (компьютерная томография) однофотонная эмиссионная.
На основании собранной информации выявляется причина заболевания и составляется эффективный план лечения.
Методы выбора:
- Рентгенография,
- КТ (более предпочтительна в выявлении признаков сердечного отека легких).
Что покажут рентгеновские снимки грудной клетки при отеке легких
- Утолщение междольковых перегородок (линии Керли)
- Нечеткий сосудистый рисунок
- Образование перибронхиальных муфт
- Утолщение плевры
- Уменьшение глубины вдоха (сниженная податливость легких)
- Гидростатический отек легких в связи с действием гравитационных сил больше затрагивает нижние отделы легких и обычно является центральным
- При повышенной проницаемости сосудистой стенки на распределение отечной жидкости в легких также влияют силы гравитации, но отек бывает периферическим
- При кардиогенном отеке легких отмечаются также кардиомегалия, краниализация легочного кровотока, скопление жидкости в полости плевры
- При отеке легких, обусловленном гипергидратацией, соотношение легочного и системного кровотока составляет 1:1, тень сосудистого пучка средостения расширена, мягкие ткани (грудная стенка) отечны.
Информативна ли КТ легких при отеке
- Изменения такие же, как при рентгенографии грудной клетки
- Метод более специфичен;
- на КТ отмечается также затемнение заднебазальных отделов легких в виде сетчатого рисунка.
Отличительные признаки отека легких
- Утолщение междольковых перегородок
- Нечеткий сосудистый рисунок
- Образование перибронхиальных муфт.
Степени недуга
За счет газообмена, происходящего в органе, организм наполняется кислородом. Если вместо кислорода в альвеолы попадает жидкость, начинает формироваться отек. Патология может привести к летальному исходу. Заболеванию подвержены дети и взрослые. При своевременном обращении к врачу болезнь успешно лечится.
Заболевание делят на 2 группы: гидростатического и мембранозного типа.
Гидростатический отек появляется после недугов, вызывающих рост гидростатического давления в сосудах. При этом происходит переход жидкости из сосудов в интерстициальное пространство, а затем в альвеолу.
Мембранозный отек появляется при нарушениях стенок капиллярных сосудов и альвеолы под влиянием токсичных веществ. Жидкость из сосудов попадает в ткани, вызывая отек. Этот тип делится на интерстициальный и альвеолярный.
Клинические проявления
Типичные симптомы:
- Ортопноэ
- Сниженная податливость легочной ткани.
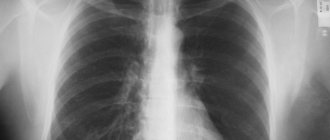
Интерстициальный отек легких у женщины 70 лет, поступившей по поводу острой левожелудочковой недостаточности, вызванной гипертоническим кризом.
На обзорной рентгенограмме грудной клетки легочный сосудистый рисунок усилен, но границы его размыты из-за отека интерстициальной ткани.
С интерстициальным отеком связаны также затемнение базальных отделов легких и появление в них линий Керли.
Интерстициальный отек легких у мужчины 76 лет, страдающего хронической сердечной недостаточностью.
На обзорной рентгенограмме грудной клетки видно увеличение тени всего сердца, связанное с недостаточностью сократительной функции миокарда, и признаки застоя крови в легких.
Нечеткие контуры сосудистых структур и усиление тени интерстициальной ткани говорят об интерстициальном отеке легких.
Лечение
Интерстициальный отёк лёгких – серьёзное заболевание, при котором пациенту показана интенсивная терапия. Все лечебные мероприятия проводятся только в условиях стационара под постоянным контролем врачей.
Лечение интерстициального отёка лёгких включает:
- применение кислородной маски;
- повышение артериального давления (при существенном его снижении);
- нормализацию сердечных сокращений;
- устранение болевого синдрома;
- внутривенное введение мочегонных препаратов;
- вливание пациенту плазмы крови (при пониженном уровне белка);
- приём глюкокортикостероидов (при бронхиальных спазмах);
- антибиотикотерапию (при выявлении в организме инфекции, например, сепсиса).
В зависимости от результатов комплексного обследования все мероприятия и препараты назначаются индивидуально, для каждого больного составляется своя схема лечения.
При быстрой постановке диагноза и своевременном принятии мер пациент, как правило, излечивается и его выписывают из стационара примерно через 3 недели.
Первая помощь
При появлении первых признаков заболевания нужно незамедлительно вызвать бригаду скорой помощи.
До её прибытия необходимо оказать человеку первую помощь:
- Расположить его полулёжа, при этом ноги должны быть опущены вниз (горизонтальное и вертикальное положение принимать категорически запрещено).
- Рекомендуется погрузить ноги больного в горячую воду.
- Обеспечить доступ в помещение свежего воздуха.
- Во избежание повышения кровяного давления и увеличения притока крови к правому предсердию, необходимо на обоих бёдрах затянуть жгуты. Они накладываются на 15-20 минут, затягивать их сильно нельзя. По истечении времени жгуты нужно снять, постепенно ослабляя их. Постоянно должен контролироваться пульс.
- При наличии спирта больной должен вдыхать его пары.
- Если в аптечке имеется «Нитроглицерин», 1 таблетку нужно положить под язык.
- Рекомендуется дать больному мочегонное средство (например, «Лазикс»).
Во время транспортировки пациента в медицинское учреждение ему проводится искусственная вентиляция лёгких и вводится «Морфин» (при сильных болях).
Признаки и симптомы
Симптомы делятся по срокам проявления:
- молниеносный;
- острый;
- затяжной.
Молниеносный наиболее часто становится причиной смерти. У пациента не наблюдается симптомов недуга. После попадания экссудата в дыхательный орган больной ощущает резкие боли, смерть наступает спустя несколько часов. При остром развитии симптомы появляются через 3 – 4 часа. Симптомы при затяжной форме дают о себе знать спустя 2 – 3 дня.
Источник: https://diagnost-mk.ru/rentgen/kartina-oteka-legkih.html
Основы диагностики
На первое место в диагностике отёка легких выходят рентген и лабораторные анализы. Обследования проходят одновременно с неотложной помощью.
Изучают изменения газов крови. Вначале развивается гипокапния – недостаточность углекислого газа (CO2). Затем падает напряжение кислорода (O2). На поздней стадии стремительно увеличивается количество CO2, и уменьшаются показатели O2. В крови и тканях накапливаются щелочные вещества.
Также проводят биохимический скрининг для определения причин патологии – оценивают общий белок, мочевину, креатинин, делают печёночные пробы, коагулограмму.
При исследовании сердца на кардиограмме могут обнаружить признаки ишемии сердечной мышцы, аритмии, увеличение левого желудочка.
При использовании неинвазивных методов исследований, если возникли диагностические расхождения, надо ускорить определение причины развившегося состояния и назначить адекватное лечение, то прибегают к катетеризации лёгочной артерии.
Рентгенография при отёке легких – основной метод обследования для постановки точного диагноза. В центре изображения присутствует выраженное затемнение в виде симметричной «бабочки» (основной признак).
Снимок позволяет своевременно выявить стадию развития отёчности, оценить динамику, определить механизм появления патологии.
Какой метод диагностики отека легких выбрать: МРТ или КТ
Методы выбора:
- Рентгенография,
- КТ (более предпочтительна в выявлении признаков сердечного отека легких).
Что покажут рентгеновские снимки грудной клетки при отеке легких
- Утолщение междольковых перегородок (линии Керли)
- Нечеткий сосудистый рисунок
- Образование перибронхиальных муфт
- Утолщение плевры
- Уменьшение глубины вдоха (сниженная податливость легких)
- Гидростатический отек легких в связи с действием гравитационных сил больше затрагивает нижние отделы легких и обычно является центральным
- При повышенной проницаемости сосудистой стенки на распределение отечной жидкости в легких также влияют силы гравитации, но отек бывает периферическим
- При кардиогенном отеке легких отмечаются также кардиомегалия, краниализация легочного кровотока, скопление жидкости в полости плевры
- При отеке легких, обусловленном гипергидратацией, соотношение легочного и системного кровотока составляет 1:1, тень сосудистого пучка средостения расширена, мягкие ткани (грудная стенка) отечны.
Информативна ли КТ легких при отеке
- Изменения такие же, как при рентгенографии грудной клетки
- Метод более специфичен;
- на КТ отмечается также затемнение заднебазальных отделов легких в виде сетчатого рисунка.
Отличительные признаки отека легких
- Утолщение междольковых перегородок
- Нечеткий сосудистый рисунок
- Образование перибронхиальных муфт.
Отек легких – Лучевая диагностика в педиатрии
Это патологическое состояние, обусловленное накоплением избыточного количества внесосудистой жидкости в легочном интерстиции.
Отек легких может развиться вследствие увеличения разницы между гидростатическим давлением в капиллярах легких и коллоидно-осмотическим давлением плазмы, а также повышения проницаемости сосудистой стенки, что приводит к перераспределению жидкости из капилляров в интерстициальное пространство.
В норме через стенку легочных капилляров часть плазмы крови проникает в межальвеолярные пространства, которая резорбируется обратно в кровеносное русло в венозной части легочных капилляров и выводится из межальвеолярного пространства через лимфатические сосуды. [1,2]
Накопление внесосудистой жидкости может происходить в результате действия одного или нескольких факторов:
- увеличение градиента гидростатического давления
- повышение проницаемости сосудистой стенки
- замедление лимфоттока
- снижение онкотического давления крови
В классификации отека легких рентгенологически выделяют интерстициальный или альвеолярный типы в зависимости от локализации внесосудистой жидкости.
По этиологии отеки легких делят на две группы: кардиогенные и некардиогенные.
Общим звеном патогенеза среди кардиогенных причин отека легких является повышение гидростатического давления в легочных капиллярах в результате нарушения оттока крови из легкого в большой круг кровообращения или в связи с увеличением объема крови, протекающей через легкое.
- левожелудочковая недостаточность (аритмии, миокардиты, миокардиодистрофии, пороки сердца, ИБС, постинфарктный кардиосклероз)
- механическая преграда в левых камерах сердца или в легочных венах (недостаточность или стеноз митрального клапана, сдавление легочных вен, обтурация атриовентрикулярного отверстия)
- перегрузка жидкостью (гипергидратация)
Чаще всего при некардиогенном отеке легких происходит повреждение стенок легочных капилляров. Происходит это в результате различных эндогенных и экзогенных воздействий на микроциркуляторное русло.
Наиболее существенными факторами являются воспалительные и инфекционные процессы, шок, аспирация.
В основе патологического процесса лежит стаз крови в легочных капиллярах, разрушение форменных элементов и высвобождение биологически активных веществ, разрушающих стенки сосудов.
- постобструктивный отек легких
- тромбоэмболия легочной артерии
- респираторный дистресс-синдром
- нейрогенный отек легких
- острое посттрансфузионное повреждение легких (TRALI)
- отек легких после трансплантации легких и т.д. [3,4]
Отек легких приводит к резкому нарушению газообмена в легких и развитию гипоксии.
Клинически при отеке легких определяется одышка, тахипноэ, цианоз, вынужденное положение – ортопноэ, отмечается беспокойство, обильное потоотделение, выделение пенистой мокроты розового цвета.
Рентгенологические признаки отека легких неспецифичны.
На рентгенограмме может определятся понижение прозрачности легочных полей (симптом «матового стекла») (при интерстициальном отеке легких), или множественные расплывчатые, сливающиеся между собой очаговые тени (при альвеолярном отеке).
Также выявляют усиление и деформацию легочного рисунка, нечеткость контуров сосудов, расширение и потеря структурности тени корней легких, увеличение размеров тени сердца, появление линий Керли В (Линии Керли — тонкие линейные затемнения в легочной ткани, обусловленные интерстициальной инфильтрацией, тип В – короткие, параллельные, расположены на периферии легких), инфильтрация в перибронхиальных отделах, расширение корней легких с нечеткими контурами в виде «крыльев бабочки», выпот в плевральной полости. [5,6]
Клинический случай
Пациентка, 11 лет, поступила в НМИЦ ДГОИ им. Дмитрия Рогачева в отделение гематологии/онкологии старшего возраста для курса ПХТ, в связи с злокачественным новообразованием яичника, увеличением брюшной полости из-за опухоли и выраженным интоксикационным синдромом.
У пациентки отмечалось ухудшение состояния, в связи с выраженной отрицательной динамикой в виде резкого развития анемического синдрома (кровоизлияния в опухоль), появления дыхательной недостаточности, болевого и отечного синдромов.
Была переведена в отделение реанимации и интенсивной терапии. В отделении пациентку перевели на ИВЛ, был установлен дренаж в брюшную полость с целью декомпрессии.
За время терапии в отделении отмечалась отрицательная динамика в виде нарастания дыхательной недостаточности потребовавшее ужесточение параметров ИВЛ, а также прогрессии почечной недостаточности.
Была выполнена рентгенография грудной клетки при дыхании.
На обзорной рентгенограмме грудной клетки в прямой проекции определяется субтотальная инфильтрация обоих легких преимущественно за счет уплотнения легочного интерстиция. Увеличение размеров сердца за счет левых отделов. Отмечается расширение и неструктурность корней легких. Выявленная рентгенологическая картина соответствует отеку легких.
Список использованной литературы
- Gluecker T, Capasso P, Schnyder P et-al. Clinical and radiologic features of pulmonary edema. Radiographics. 19 (6): 1507-31.
- Aberle DR, Wiener-kronish JP, Webb WR et-al. Hydrostatic versus increased permeability pulmonary edema: diagnosis radiographic criteria in critically ill patients. Radiology. 1988;168 (1): 73-9.
- Schnyder PA, Sarraj AM, Duvoisin BE et-al. Pulmonary edema associated with mitral regurgitation: prevalence of predominant involvement of the right upper lobe. AJR Am J Roentgenol. 1993;161 (1): 33-6.
- Singh A, Biswal N, Nalini P et-al. Acute pulmonary edema as a complication of anti-snake venom therapy. Indian J Pediatr. 2001;68 (1): 81-2.
- Khan AN, Al-Jahdali H, Al-Ghanem S et-al. Reading chest radiographs in the critically ill (Part II): Radiography of lung pathologies common in the ICU patient. Ann Thorac Med. 2009;4 (3): 149-57.
- Ware LB, Matthay MA. «Clinical practice. Acute pulmonary edema». N. Engl. J. Med. 353 (26): 2788–96.
Источник: https://pediatricradiology.ru/otek-legkikh/
Степени недуга
За счет газообмена, происходящего в органе, организм наполняется кислородом. Если вместо кислорода в альвеолы попадает жидкость, начинает формироваться отек. Патология может привести к летальному исходу. Заболеванию подвержены дети и взрослые. При своевременном обращении к врачу болезнь успешно лечится.
Заболевание делят на 2 группы: гидростатического и мембранозного типа.
Гидростатический отек появляется после недугов, вызывающих рост гидростатического давления в сосудах. При этом происходит переход жидкости из сосудов в интерстициальное пространство, а затем в альвеолу.
Мембранозный отек появляется при нарушениях стенок капиллярных сосудов и альвеолы под влиянием токсичных веществ. Жидкость из сосудов попадает в ткани, вызывая отек. Этот тип делится на интерстициальный и альвеолярный.
Новые концепции в лечении отека легких
Steven J. Allen, M.D.
профессор отделение анестезиологии The University of Texas Medical School Хьюстон, штат Техас 77030
Пер. В.А. Сидоров
Отек легких- патологическое состояние, при котором содержание воды в легочном интерстиции больше нормального (1). Мы стали значительно лучше понимать факторы, влияющие на перемещение жидкости из системы легочной микроциркуляции в легочный интерстиций, ниже будут изложены фундаментальные принципы этого процесса. Новые исследования сосредоточены на изучении биохимических медиаторов, которые ответственны за увеличение проницаемости в системе легочной микроциркуляции, механизмах удаления избыточной интерстициальной жидкости (рассасывания отека) (2), оценке функции лимфатической системы и механических связанных со стрессом факторов (чрезмерное перераздутие легочной ткани и легочная сосудистая гипертензия) (3). Недавно полученные клинические данные свидетельствуют о более благоприятном исходе у тех критически больных пациентов, у которых аккумуляция воды в легких сведена к минимуму (4-6). Это возобновило интерес к более совершенным методам оценки количества экстраваскулярной воды в легких, которые можно провести “у постели больного” (7).
Клиническая манифестация
Небольшое избыточное накопление жидкости в легочном интерстиции, вероятнее всего, переносится хорошо. Однако значительное накопление жидкости в интерстиции легких приводит к нарушению легочных функций, механизм этого явления многокомпонентен. На самых ранних этапах накопление избытка жидкости в легочном интерстиции приводит к снижению эластичности легких и они становятся более жесткими (8). Исследование функций легких на этом этапе выявляет наличие рестриктивных расстройств. Тахипноэ является ранним признаком увеличения количества жидкости в легких и особенно типична для пациентов со сниженной эластичностью легких. Тем не менее в легких могут присутствовать рецепторы растяжения, или рецепторы, реагирующие на изменение объема, стимуляция которых при отеке легких приводит к развитию тахипноэ даже в случаях, когда эластичность легких не снижена. Однако вопрос, существуют ли у людей такие “J- рецепторы”, все еще остается открытым.
Вторая проблема возникает, когда отечная жидкость пропотевает в альвеолы. Заполненные жидкостью альвеолы не имеют возможности участвовать в газообмене, что приводит к возникновению в легких участков со сниженным показателем вентиляция/перфузия (отношение V/Q). В левом предсердии та кровь, которая прошла через невентилируемые альвеолы (шунт), смешивается с полностью насыщенной кислородом кровью, что приводит к снижению общего артериального парциального давления кислорода. Когда фракция десатурированной крови достигнет значительного уровня, развивается состояние гипоксемии. Изучение распределения в легких соотношения “вентиляция/перфузия” при остром респираторном дистресс-синдроме (РДСВ) указало на действие закона “все или ничего”. Согласно ему, перфузируемые участки легких или вентилируются вполне удовлетворительно, или не вентилируются сосвсем (9).
Анатомические особенности накопления отечной жидкости в легких сами по себе также могут вызвать проблемы. Вначале отечная жидкость накапливается в окружающих альвеолы тканях и уже затем распространяется вдоль как легочных венозных стволов, так и вдоль легочных артериальных и бронхиальных стволов. Жидкость может накапливаться в достаточных количествах в бронхиолах, что приводит к сужению дыхательных путей и распознается по возникновению хрипов. Возникающие на выдохе хрипы (сердечная астма) иногда обнаруживаются у пациентов с отеком легких, возникшим вторично на фоне застойной сердечной недостаточности. Интересным является то, что сопутствующий таким состояниям бронхоспазм может быть купирован при назначении бронхолитиков (10).
Первые рентгенологические признаки
Поскольку вода по сравнению с воздухом имеет большую плотность для рентгеновских лучей, отек легких на рентгенограммах обнаруживает себя наличием участков повышенной плотности и может быть выявлен при рентгенографии грудной клетки раньше, чем появляются первые клинические признаки. Знакомство с различными изменениями, которые развиваются при состояниях, сопровождающихся увеличением воды в легких, и которые изложены в таблице 1, поможет провести дифференциальный диагноз между упомянутыми состояниями и ателектазом, пневмонией и хроническими заболеваниями легких. Наличие или отсутствие на рентгенограмме признаков отека легких часто зависит не только от причины, приводящей к возникновению отека (РДСВ, перегрузка жидкостью), но и от сопутствующего легочного заболевания. Например, минимальные измениения на рентгенограммах при злокачественном отеке легких обнаруживаются у тех пациентов, у которых определенные участки легочной ткани плохо перфузируются (как это бывает при эмфиземе или инфаркте легкого). Тем не менее у большинства больных в критическом состоянии рентгенография грудной клетки является наилучшим индикатором количества воды в легких (11).
Патофизиология
Понимание процессов, приводящих к отеку легких, требует знакомства с принципиальными механизмами, которые ответственны за поддержание баланса воды в легких. Наиболее часто используемое уравнение, описывающее процесс выхода жидкости из капилляров, носит название уравнения Старлинга. История составления этого уравнения помогает вникнуть в его суть. Главная заслуга Старлинга (1866-1927) состояла в понимании того факта, что создаваемое белками плазмы осмотическое давление предупреждает формирование отека путем уравновешивания гидростатического давления в сосудах. Он обнаружил, что снижение концентрации белков плазмы приводит к развитию отека. Таким образом, Старлинг изложил свою концепцию следующим образом:
Jv = Pc — пс (1)
где Jv = скорость истечения жидкости из капилляра, Рс = гидростатическое давление в капилляре, и пс = коллоидное осмотическое давление. В дальнейшем исследователи поняли, что окружающее капилляр интерстициальное пространство также имеет свое собственное гидростатическое и коллоидное осмотическое давление. Таким образом, управляющие процессом перемещения жидкости давления были скомпонованы в уравнение 2, в котором учитываются различия между капиллярным и интерстициальным давлениями.
Jv = (Pc — Pt) — (пс — пt) (2)
где Pt и пt = интерстициальное (тканевое) гидростатическое и коллоидное осмотическое давления, соответственно. Уже потом было показано, что проницаемость капиллярной мембраны для белков плазмы является важным фактором в процессе обмена жидкостей. Если мембрана становится более проницаемой, белки плазмы оказывают меньщее влияние на фильтрацию жидкости, поскольку при этом утрачиваются различия в концентрациях. Коэффициент отражения (сигма), который может принимать значения от 0 до 1, является математическим отображением той фракции белков плазмы, которая “отражается” от капиллярной мембраны. Чтобы иметь возможность учитывать проницаемость мембраны, был введен коэффициент фильтрации (Кf), Итак, в настоящее время уравнение выглядит следующим образом :
J v = Kf (( Pc- Pt) — сигма ( пс- пt)) (3)
Составные части уравнения Старлинга
Гидростатическое давление в легочных капиллярах (Рс) является основной силой, способствующей выходу жидкости из капилляра в интерстиций. Давление заклинивания в легочных капиллярах (ДЗЛК) часто путают с Рс. ДЗЛК используют для оценки давления в левом предсердии (ДЛП) и отражает оно давление в более дистальных по отношению к легочным капиллярам участках малого круга кровообращения. Чтобы жидкость имела возможность перемещаться из правых отделов сердца через легкие в левое предсердие, ДЛП должно быть ниже показателя Рс. При нормальных условиях градиент между этими двумя показателями небольшой, например, в пределах 1-2 мм рт.ст. Количественное различие между ДЗЛК и Рс зависит от легочного венозного сопротивления.
При застойной сердечной недостаточности давление в левом предсердии возрастает по причине снижения контрактильности и задержки жидкости. Это повышенное давление передается в расположенные выше по течению участки легочного кровотока и приводит к повышению Рс. Если такое увеличение является значительным, жидкость входит в интерстиций так быстро, что возникает отек легких. Описанный механизм отека легких часто называют “кардиогенным”. Смысл этого термина состоит в том, что увеличение Рс вызвано увеличением ДЗЛК (ДЛП). Однако при легочной гипертензии количественное различие между ДЗЛК и Рс может значительно увеличиваться. Развивающаяся при септических состояниях легочная гипертензия приводит к драматическому увеличению легочного венозного сопротивления, и при этом Рс может расти, в то время как ДЗЛК падает (12). Таким образом, при некоторых состояниях гидростатический отек может развиваться даже на фоне нормального или сниженного ДЗЛК. Это было продемонстрировано экспериментальным путем на животных, которым вводились эндотоксины с целью вызывать РДС. Такая методика приводит к развитию значительного отека легких всего за несколько часов. Однако когда мы произвели инфузию нитропруссида натрия (НПН) с целью снизить легочную гипертензию, отека легких не возникло даже тогда, когда ДЛП оставалось неизмененным (рис. 1) (13).
Легочная гипертензия при некоторых патологических состояниях, таких как сепсис и РДСВ, может привести к возникновению отека легких, даже в случаях, когда ДЗЛК остается нормальным или сниженным. Исследуя своих пациентов, Gattinoni и соавт. обнаружили, что количество отечной жидкости при отеке легких прямо пропорционально давлению в легочной артерии, а вовсе не ДЗЛК (14). Определенная часть избыточного давления в легочных артериях передается в систему легочных капилляров, но никогда не достигает левого предсердия.
Основная проблема, с которой сталкиваются исследователи жидкостного баланса в легких, состоит в трудности измерения величины Рс. Рс оценивалось у обездвиженных животных на основе данных, полученных при препаровке изолированных легких. Однако полученные при препаровке изолированных легких данные не совсем точно отражают ситуацию in vivo. Изучение кривой движений легочной артерии при раздувании специального баллона является наиболее обещающей методикой, которую можно выполнить у постели больного, однако еще не подобрана оптимальная математическая модель для ее описания. Для оценки упомянутой кривой движений может понадобиться компьютерный анализ, который позволит оптимизировать процесс переработки данных. Нормальная величина Рс, вероятнее всего, состовляет около 8 мм рт. ст.
Коллоидное осмотическое давление в капиллярах (пс) отражает осмотическое давление, создаваемое той фракцией белков плазмы, которые плохо проходят сквозь капиллярную мембрану. Коллоидное осмотическое давление в капилляре является основной силой, противодействующей Рс. Таким образом, снижение показателя пс приводит к увеличению выхода жидкости из капилляра (Jv), что может привести к образованию отека. Метод прямого измерения величины пс предполагает использование искусственной мембраны с определенными размерами пор, однако капиллярная мембрана состоит из пор различной величины. Поскольку искусственная мембрана не совсем точно воспроизводит строение капиллярной мембраны, многие исследователи сначала измеряют концентрацию белка, а затем рассчитывают величину пс с использованием уравнений. Нормальное пс составляет 24 мм рт. ст.
Коэффициент отражения (сигма) отражает фракцию белка, которая отражается от капиллярной мембраны и не проходит через нее. Это показатель относительной проницаемости мембраны, указывающий, насколько осмотический градиент повлияет в конкретных условиях на фильтрацию жидкости. Некоторые ткани, такие как головной мозг, являются непроницаемыми для белков, коэффициент сигма при этом равен 1. Напротив, коэффициент сигма в печени приближается к нулю; это означает, что печеночный капилляр полностью проницаем для белков плазмы, а количество фильтрующейся непосредственно в паренхиму печени жидкости почти полностью зависит от величины гидростатическогго давления. Показатель сигма в легких равен 0.7. Капиллярная мембрана в легких работает по принципу сита, эстрагируя белки плазмы из покидающей капилляр жидкости, позволяя лишь третьей части от общего количества плазменных белков проникнуть в интерстиций. По этой причине концентрация белка в профильтровавшейся жидкости меньше, чем в плазме. Определенные вещества или заболевания приводят к снижению показателя сигма в легочных капиллярах (проницаемость увеличивается) (15).
Коэффициет фильтрации (Kf) отражает физические характеристики мембраны, такие как проницаемость для воды и площадь общей поверхности. Подобно Рс, величину Kf можно измерить на изолированных легких, но сложно опредилить ее in vivo. Увеличение общей площади поверхности капиллярной мембраны или увеличение ее проницаемости для воды приводит к выходу большего количества воды в интерстиций, даже если другие параметры остаются неизменными.
Влияние, которое оказывает повышенная проницаемость
Рисунок 2 демонстрирует влияние изменения величины проницаемости на накопление воды в легких. Непрерывная линия показывает, что в условиях нормальной проницаемости давление в капилляре должно возрасти по крайней мере на 15 мм рт. ст., только при таком условии это приведет к накоплению значительного количества воды в легких. Когда проницаемость мембраны повышена, формирование отека происходит по аналогии лишь при увеличении давления в капилляре, однако для этого требуется меньшее по абсолютной величине давление (прерывистая линия).
Противоотечные факторы безопасности
Анализ уравнения 3 показывает, что увеличение Рс или снижение величин пс или сигма приводит к увеличению выхода жидкости из капилляра (Jv) в интерстиций. Умеренное увеличение Jv не обязательно приведет к образованию отека, поскольку существуют противоотечные факторы безопасности. На рисунке 2 показан тот интервал, в пределах которого увеличение Рс не сопровождается значительным накоплением отечной жидкости (экстраваскулярной жидкости- ЭВЖ) в легких у бодрствующей овцы. При норальных условиях величина ЭВЖ, которая не приводит к образованию отека, составляет 3.9+-0.1, но лишь при наличии нормального Рс. Представленные данные указывают на то, что Рс можно увеличивать на 10-15 мм рт. ст. по сравнению с исходным уровнем, прежде чем произойдет значительное накопление воды в легких (1). Наибольший клинический интерес представляет такой противоотечный фактор, как увеличение скорости лимфотока.
Увеличение скорости лимфотока. Поступающая в интерстиций жидкость удаляется лимфатической системой. Увеличение скорости поступления жидкости в интерстиций компенсируется увеличением скорости лимфотока. Такое увеличение скорости лимфотока в легких происходит путем значительного снижения сопротивления лимфатичесих сосудов и небольшого увеличения тканевого давления. Однако скорость лимфотока не может возрастать безгранично. Если жидкость проникает в интерстиций быстрее, чем она может быть дренирована оттуда, то развивается отек. Существуют и другие пути удаления избытка интерстициальной жидкости, в том числе через плевру и средостение (16, 17). Значение этих альтернативных путей дренирования избытка жидкости до сих пор изучаются. Приводящие к нарушению функционирования лимфосистемы факторы также приводят к замедлению эвакуации отечной жидкости по упомянутым альтернативным путям оттока.
Влияние ЦВД
В предыдущем разделе обсуждался вопрос об увеличении скорости лимфотока как механизме, предупреждающем формирование отека. Любой фактор, приводящий к снижению скорости лимфотока, увеличивает вероятность образования отека. Лимфатические сосуды легкого впадают в вены на шее, которые, в свою очередь, впадают в верхнюю полую вену. Центральное венозное давление (ЦВД) таким образом является той силой, которую приходится преодолевать лимфе на пути ее дренирования в венозную систему. Одно время считалось, что лимфатические сосуды могут развивать давление, достаточное для преодоления любого клинически значимого ЦВД. Однако, как показано на рисунке 3, скорость лимфотока при нормальных условиях напрямую зависит от величины ЦВД (сплошные кружочки). При отеке эта зависимость меняется таким образом, что при любом задаваемом значении ЦВД скорость лимфотока оказывается выше, чем при нормальных условиях (открытые кружочки). Такое увеличение скорости лимфотока в легких осуществляется путем небольшого увеличения тканевого давления и значительного снижения сопротивления в лимфатической системе. Таким образом, увеличение ЦВД может значительно снизить скорость лимфотока, что приводит к уменьшению дренирования избытка интерстициальной жидкости и способствует развитию отека. Это продемонстрировано на рисунке 4. Пунктирная линия демонстрирует пример с овцой, в эксперименте с которой ЦВД(вернее, речь идет о венозном давлении в верхней полой вене (ДВПВ)) было повышено до 20 мм рт. ст. При контрольном значении Рс даже в условиях повышенного ДВПВ не было обнаружено никакого увеличения воды в легких. Каждое последующее повышение Рс сопровождалось значительным увеличением количества воды в легких (18). Увеличение ЦВД может способствовать формированию отека легких, так как при повышенном ЦВД нарушается процесс удаления избытка жидкости по лимфатическим путям. Этот факт имеет большое клиническое значение вследствие того, что многие терапевтические мероприятия у больных в критическом состоянии, например вентиляция с постоянным положительным давлением, инфузионная терапия и применение вазоактивных препаратов, приводят к увеличению ЦВД. Проводимая в рутинном порядке терапия может стать причиной нарастания отека или привести к замедлению процесса его рассасывания.
Аналогичные изменения мы обнаружили, когда ДВПВ было повышено всего на 7 мм рт. ст. в эксперименте с эндотоксинами (рис. 5) (19). Приведенные данные показывают, что эндотоксины нарушают функцию лимфатической системы и даже небольшое повышение ЦВД у больных с сепсисом может привести к значительному накоплению отечной жидкости в легких.
Хотя повышенное ЦВД усугубляет процесс накопления жидкости при отеке легких, причиной которого послужили увеличенное давление в левом предсердии или повышенная проницаемость мембраны, мероприятия по снижению ЦВД представляют риск для сердечно-сосудистой системы больных в критическом состоянии. Альтернативой являются мероприятия, позволяющие лиматической жидкости оттекать в системы с более низким давлением. Например, был исследован эффект дренирования грудного лимфатического протока при отеке легких, развившегося на фоне увеличенного давления в левом предсердии. Установка дренажа в грудном лимфатическом протоке позволила значительно уменьшить выраженность отека легких (рис. 6) и снизила количество плеврального выпота (20).
Клиническое значение
При развившемся отеке легких у пациента обнаруживают самые разнообразные клинические симптомы. У больных с незначительным отеком легких, наступившим по причине перегрузки жидкостью или застойной сердечной недостаточности, при клиническом обследовании часто обнаруживают лишь тахипноэ. У больных со злокачественной формой РДСВ может развиться массивный отек легких, который приводит к дыхательной недостаточности и гипоксемии, что подразумевает проведение продленной механической вентиляции и интубации. Основная опасность при отеке легких заключается в угрожающем жизни нарушении газообмена. Даже в случаях, когда удается избежать гипоксемии, проведение у больных в критическом состоянии мероприятий, направленных на уменьшение отека легких, позволяет снизить летальность (4-6).
Застойная сердечная недостаточность
Отек легких развивается, когда рост давления в левом предсердии приводит к увеличению Рс до значений, при которых действие противоотечных факторов безопасности сводится на нет. Терапия отека легких в такой ситуации направлена на снижение давления в сосудах. Обычно для таких целей используют диуретики, такие как фуросемид, которые позволяют снизить объем циркулирующей крови, а, следовательно, и внутрисосудистое давление, в том числе и Рс. Рс стараются снизить для того, чтобы скорость поступления жидкости в интерстиций оказалась ниже скорости, с которой эта жидкость оттуда удаляется (скорости лимфотока). Кроме того, фуросемид, по всей видимости, обладает венодилатирующим действием и снижает внутрисосудистое давление, а потому способствует рассасыванию отека.
У больных с застойной сердечной недостаточностью центральное венозное давление часто повышено. Как было отмечено выше, увеличенное ЦВД не только способствует формированию отека легих, но и затрудняет элиминацию избытка жидкости из легких.
Отрицательное внутригрудное давление
Многочисленные сообщения в литературе и эксперименты на животных подтверждают факт возникновения отека легких при проведении активных попыток вдоха в условиях, когда голосовая щель закрыта, так как при этом происходит временное, но значительное снижение внутригрудного давления. По всей видимости, отрицательное внутригрудное давление передается на интерстиций легких и приводит к значительному росту градиента гидростатического давления, что увеличивает выход жидкости из системы легочного кровотока. Подобные случаи поддаются лечению методом выжидательной терапии, хотя некоторые пациенты требуют проведения круглосуточного лечения с использованием эндотрахеальной трубки и механической вентиляции.
Реанимация: оценка использования кристаллоидных и коллоидных растворов
Лечение и предупреждение гиповолемии может потребовать инфузии большого количества замещающих растворов с целью предотвращения гипоперфузии тканей. Основная цель подобной периоперативной терапии направлена на поддержание объема циркулирующей крови, достаточного для защиты почек, но при котором не развивается отек легких. Если больной требует инфузии больших количеств жидкости, одновременное достижение этих двух целей часто является задачей трудноосуществимой. Вопрос о том, что должен представлять из себя оптимальный замещающий раствор, по-прежнему вызывает много дискуссий. Клинические исследования привели к прямо противоположным выводам, вероятно по причине сложности точного измерения различных компонентов уравнения Старлинга, а также ввиду трудности учета всех самых разнообразных факторов, оказывающих влияние на больных в критическом состоянии.
Применение гипертонических растворов имеет свои определенные плюсы. Показания к использованию такого метода терапии связаны с тем, что восстановление внутрисосудистого объема крови происходит в том числе и путем мобилизации интерстициальной жидкости. В настоящее время разрабатываются точные клинические показания к использованию гипертонических растворов.
Отек легких нейрогенного происхождения
Этот вид отека легких возникает в некоторых случаях при инсультах. Повреждение нервной системы приводит к массивному выбросу катехоламинов, особенно норадреналина. Эти вазоактивные гормоны могут вызвать непродолжительное по времени, но значительное по силе увеличение давления в легочных капиллярах. Если такой скачок давления достаточно продолжителен или значителен, происходит выход жидкости из легочных капилляров, несмотря на действие противоотечных факторов безопасности (21). Несмотря на то, что давление в конце концов нормализуется, рассасывание отека происходит не сразу. Имеются данные, указывающие на то, что острому повреждению нервной системы сопутствует нарушение проницаемости капиллярной мембраны (21). Терапия таких пациентов должна быть направлена на поддержание адекватного газообмена и снижение давления в легочных сосудах.
Повышенное давление в дыхательных путях
Лабораторные исследования показали, что высокое положительное давление в дыхательных путях или перераздувание легких приводят к развитию отека легких вследствие повышения давления в капиллярах и увеличения проницаемости капиллярной мембраны (3). Развитие отека легких, по всей видимости, зависит прежде всего от величины пикового давления в дыхательных путях и от того, имеются ли какие-либо ранее возникшие повреждения в легком. Перераздувание легких само по себе может стать причиной повышения проницаемости мембраны. Возможность клинического применения результатов этих исследований у больных в критическом состоянии требует дальнейшего изучения.
Респираторный дистресс-синдром взрослых
Большое количество споров вызывает проблема наиболее приемлемой методики инфузионной коррекции легочных заболеваний, таких как РДСВ, которые могут сопровождаться увеличением проницаемости капилляров. Отек легих, развившийся на фоне повышенной проницаемости, часто рассматривают без учета влияния, которое оказывает фактор давления в капилляре. На самом деле, увеличение давления в капилляре приобретает еще более важное значение в случае, когда проницаемость повышена. Как было отмечено ранее, легочная гипертензия может способствовать увеличению накопления воды в легких, даже когда давление заклинивания в легочных капиллярах (ДЗЛК) менее 20 мм рт. ст. Таким образом, купирование легочной гипертензии может оказать решающее значение для ликвидации отека легких у больных с повышенной проницаемостью капилляров, например страдающих РДСВ. Для лечения РДСВ были испробованы самые разнообразные вазодилататоры, однако их назначение оказалось малоуспешным. Совсем недавно таким пациентам стали проводить ингаляции окиси азота (NO), который, как оказалось, является эффективным легочным вазодилататором (22, 23). Ингаляционная форма легочного вазодилататора имеет потенциальные преимущества над препаратами из той же группы для внутривенного применения. Ингаляционная форма вазодилататора проникает только в вентилируемые альвеолы. Если перфузия этих альвеол повышена, то соотношение V/Q возрастает, а газообмен улучшается. В противоположность этому внутривенная форма вазодилататора проникает лишь в те участки легочной ткани, которые перфузируются, но могут не вентилироваться вообще или плохо вентилироваться. Если в таких отделах легочной паренхимы происходит возрастание перфузии, то это может привести к снижению соотношения V/Q и усугублению гипоксии.
Некоторые исследования показали, что максимально возможное уменьшение отека легких у пациентов с острой дыхательной недостаточностью позволяет улучшить исход болезни (4-6). Причин этому много. Основные усилия должны быть направлены на поддержание внутрисосудистого объема а, значит, и давления в капиллярах на том минимально возможном уровне, при котором преднагрузка на левый желудочек сохраняется на удовлетворительном уровне и не приводит к развитию гиповолемии и ишемии тканей. Мониторирование ДЗЛК позволяет контролировать почти все необходимые величины. Один недостаток этого метода состоит в том, что ДЗЛК не достаточно точно отражает изменения конечного диастолического объема в левом желудочке.
Вновь возобновился интерес к измерению количества экстраваскулярной воды в легких методом двойсного разведения, что позволяет контролировать проведение инфузионной терапии у пациентов с РДСВ. При этом кривая разведения красителя используется для оценки “объема крови, находящегося в центральном кровотоке”, который, как полагают, является прекрасным показателем, позволяющим оценить преднагрузку (7). Сопровождающие инфузионную терапию повторные измерения объема крови, находящегося в центральном кровотоке, позволяют не допустить развития гипергидратации и поэтому помогают максимально уменьшить отек легких. Более того, проведение “у постели больного” количественных измерений содержания воды в легких позволяет клиницисту уловить момент, когда следует прекратить инфузионную терапию. Eisenberg и соавт. изучали пациентов с РДСВ или сепсисом, которые изначально имели выраженный отек легких (4). Они отметили, что лечение приводит к лучшим результатам, если оно проводится под контролем повторных измерений ДЗЛК. Прямые измерения преднагрузки и содержания воды в легких сводят к минимуму шансы возникновения отека легких, позволяют отказаться от механической вентиляции в более ранние сроки, укорачивают время пребывания в отделении интенсивной терапии, снижают количество осложнений и улучшают исход.
И наконец, другой способ уменьшения отека легких при РДСВ состоит в увеличении оттока избыточной жидкости из легких. Установка дренажа в грудной лимфатический проток приводит к значительному уменьшению отека легких, как это было показано в экспериментах на животных (20). Исследователи отметили значительное уменьшение выраженности симптомов со стороны легких у пациентов с застойной сердечной недостаточностью после того, как им было налажено дренирование грудного лимфатического протока. Другие исследования продемонстрировали улучшение газообменных функций после установки дренажа в грудном лимфатическом протоке у больных с РДСВ и сопутствующим пакреатитом (24). Эти исследования проводились у пациентов, требовавших коррекции объема циркулирующей крови с целью улучшения гемодинамических показателей таким количеством жидкости, которое вместе с тем могло способствовать нарастанию отека легких, и дренирование грудного лимфатического протока в связи с этим являлось прямой необходимостью и могло улучшить исход болезни.
Обобщение
Когда речь идет о рациональных методах предупреждения и лечения отека легких, прежде всего необходимо отчетливо представлять себе, что данное патологическое состояние находится под влиянием не только тех факторов, которые регулируют выход жидкости из капилляра, но и тех, которые контролируют элиминацию избытка воды из интерстиция. Давление в левом предсердии или его приближенный эквивалент (ДЗЛК) могут не совсем точно отражать колебания действительного значения Рс, показателя, выражающего главную силу, под влиянием которой происходит выход жидкости из капилляра. Повышение проницаемости капиллярной мембраны и увеличение внутрикапиллярного давления оказывают взаимопотенциирующее влияние, что способствует формированию отека легких. Повышенное центральное венозное давление представляет еще одну серьезную проблему для больных в критическом состоянии, так как приводит к снижению скорости лимфооттока из легких и сводит на нет действие противоотечных факторов безопасности.
Предупреждение накопления значительных количеств жидкости при отеке легких у больных в критическом состоянии может улучшить исход заболевания. Так, методики, которые позволяют проводить точное мониторирование преднагрузки и содержания воды в легких, могут оказать существенную помощь в успешном лечении такой категории больных.
Таблица 1. Рентгенографические признаки отека легких
Усиленный сосудистый рисунок Нечеткие контуры сосудов Увеличение размеров сердечной тени Появление линий Керли А (длинные, располагаются в центре легочного поля) Появление линий Керли В (короткие, располагаются по периферии) Инфильтрация в перибронхиальных отделах Появление силуэта “летучей мыши” или “бабочки” Выпот в плевральную полость Появление ацинарных теней (участки консолидации, имеющие пятнистый вид)
blog comments powered by Disqus
Клинические проявления
Типичные симптомы:
- Ортопноэ
- Сниженная податливость легочной ткани.
Интерстициальный отек легких у женщины 70 лет, поступившей по поводу острой левожелудочковой недостаточности, вызванной гипертоническим кризом. На обзорной рентгенограмме грудной клетки легочный сосудистый рисунок усилен, но границы его размыты из-за отека интерстициальной ткани. С интерстициальным отеком связаны также затемнение базальных отделов легких и появление в них линий Керли.
Интерстициальный отек легких у мужчины 76 лет, страдающего хронической сердечной недостаточностью. На обзорной рентгенограмме грудной клетки видно увеличение тени всего сердца, связанное с недостаточностью сократительной функции миокарда, и признаки застоя крови в легких. Нечеткие контуры сосудистых структур и усиление тени интерстициальной ткани говорят об интерстициальном отеке легких.
Лечение
Интерстициальный отёк лёгких – серьёзное заболевание, при котором пациенту показана интенсивная терапия. Все лечебные мероприятия проводятся только в условиях стационара под постоянным контролем врачей.
Лечение интерстициального отёка лёгких включает:
- применение кислородной маски;
- повышение артериального давления (при существенном его снижении);
- нормализацию сердечных сокращений;
- устранение болевого синдрома;
- внутривенное введение мочегонных препаратов;
- вливание пациенту плазмы крови (при пониженном уровне белка);
- приём глюкокортикостероидов (при бронхиальных спазмах);
- антибиотикотерапию (при выявлении в организме инфекции, например, сепсиса).
В зависимости от результатов комплексного обследования все мероприятия и препараты назначаются индивидуально, для каждого больного составляется своя схема лечения.
При быстрой постановке диагноза и своевременном принятии мер пациент, как правило, излечивается и его выписывают из стационара примерно через 3 недели.
Лечение и профилактика
Лечение отёка лёгких осуществляется исключительно в условиях реанимации, где пациенту проводят мероприятия интенсивной терапии.
Этапы оказания экстренной помощи.
- Придание пациенту полусидящего или сидящего положения, наложение венозных жгутов на нижние конечности, что уменьшит возврат полного объёма крови к сердцу.
- Подача увлажнённого O2 с использованием пеногасителя, в тяжёлых случаях – перевод на ИВЛ (искусственную вентиляциию).
- Введение наркотического обезболивающего (Морфин) для послабления работы дыхательного центра в головном мозге.
- Введение мочегонного для уменьшения объёма циркулирующей крови.
- Для предупреждения перегрузки сердца показан нитроглицерин.
- С целью снижения давления в малом круге назначают ганглиоблокаторы (тормозят передачу нервных импульсов).
При реализации экстренных мероприятий важно дифференцировать тип развившегося острого отёка. Так, кардиогенный купируется приёмом диуретиков и снижением преднагрузки. Заболевание, ставшее причиной опасного состояния, может потребовать других терапевтических действий, например, незамедлительной коронарной реваскуляризации (хирургической операции по коррекции кровотока). При некардиогенном отёке реанимационная схема предусматривает вентилирование с низким дыхательным объёмом (примерно 6 мл на 1 кг массы тела пациента) с поддержанием давления в дыхательных путях на уровне не более 30 см водного столба. Такая щадящая стратегия вентиляции направлена на защиту целостности лёгких и, как результат, предупреждение смертности.
Больным с тяжёлой формой сепсиса показано введение рекомбинантного активированного протеина С4 и гидрокортизона в низких дозах.
После купирования приступа и стабилизации общего состояния проводят лечение основного заболевания.
Успешная профилактика лёгочного отёка – это раннее патогенетическое лечение, направленное на подавление механизмов развития симптома. Важно своевременно диагностировать основное заболевание, назначить целенаправленную терапию под контролем узкопрофильного специалиста.
Как выглядит отёк легких на рентгеновском снимке
Отёк легких развивается за счёт выхода жидкости из капилляров в паренхиму. В результате нарушается функция газообмена, pH смещается в сторону кислотности, стремительно развивается кислородное голодание тканей.
При обследовании пациента с отеком легких на рентгене обнаруживаются расширенные границы корней органа, сердца. Плевральный выпот виден в том случае, когда его объём превышает 200-500 мл (норма – не более 20 мл).
Причины отёка лёгких
Отёк главного органа дыхательной системы является следствием многих заболеваний из областей кардиологии, урологии, пульмонологии, неврологии. У женщин клинический синдром сопровождает болезни органов репродуктивной системы.
При каких заболеваниях развивается отёк легких:
- бронхиты, астма, крупозная пневмония, опухоли (рак), эмфизема, пневмосклероз;
- пороки сердца, гипертоническая болезнь, инфекционное воспаление внутренней оболочки сердца, острый инфаркт миокарда, замещение мышечной ткани сердца соединительной, деформация клапанов;
- инфекции, вызывающие сильную интоксикацию (вирусные заболевания) – грипп, коклюш, корь, дифтерия, скарлатина, полиомиелит;
- сбои функциональности почек, острое нарушение клубочковой фильтрации, нефротический синдром (высокое содержание белка в моче);
- цирроз печени, острый панкреатит, непроходимость кишечника;
- инсульт, кровоизлияния в мозг, опухоли, инфекционный менингит, энцефалит, трепанация черепа;
- отравление едкими веществами, спиртными напитками, наркотическими веществами, лекарственными препаратами.
Классификация отёка лёгких
В зависимости от механизма развития, отёк лёгких делится на:
- кардиогенный, или сердечный, гидростатический, гемодинамический;
- некардиогенный – развивается при тяжёлом расстройстве дыхания из-за повышения проницаемости, остром повреждении лёгких или респираторном дистресс-синдроме, в том числе у новорождённых при незрелости органа;
- смешанный.
Описанные типы отёка лёгких имеют разные причины, к их лечению применяются разные схемы, но из-за схожей клинической симптоматики их сложно дифференцировать.
В здоровых лёгких движение жидкости и протеинов происходит через маленькие пространства между клетками эндотелия. Эти субстанции фильтруются из циркуляции не в альвеолы, имеющие плотную структуру, а в альвеолярное интерстициальное пространство.
После проникновения в межлеточные участки жидкость поступает в перибронхиальное пространство, откуда удаляется через лимфатическую систему и попадает в кровоток.
При этом гидростатические давление в лёгочных капиллярах примерно равно силе, которая ответственна за плазменную фильтрацию.
При повышении давления в капиллярах интенсифицируется трансваскулярная фильтрация жидкости.
Это происходит из-за роста давления в лёгочной вене вследствие повышенного диастолического давления в левых желудочке и предсердии.
Под действием этих сил жидкость с небольшим количеством протеинов преодолевает эпителий лёгких и заполняет не только межклеточное пространство, но и альвеолы. Так развивается кардиогенный отёк.
Некардиогенный отёк обусловлен увеличением сосудистой проницаемости лёгких, в результате жидкость направляется в лёгочный интерстиций и воздушные пространства. При этом она содержит значительное количество протеинов из-за большей проницаемости сосудистой мембраны для выхода протеинов плазмы.
По течению патологического процесса выделяют такие разновидности отёка:
- острый – развивается в течение 4 часов, в большинстве случаев заканчивается летальным исходом (случается при черепно-мозговых травмах, анафилаксии, инфаркте);
- подострый – график симптоматики напоминает волны, признаки отёчности то нарастают, то затихают, диагностируется при интоксикациях различной природы;
- молниеносный – развивается за несколько минут, человек погибает до начала реанимационных мероприятий;
- затяжной – период развития от 12 часов до 3-5 дней, симптомы стёрты, встречается у пациентов с хроническими болезнями органов дыхания и сердца.
Какие признаки отёка лёгких можно увидеть на рентгене
На рентгене видны такие признаки отека легких:
- границы корней лёгкого и сердца расширены;
- затемнение в корневой системе органа;
- изменения в артериях, сосудистая сетка смазана;
- диффузное очаговое слияние;
- инфильтрация (уплотнение) тканей;
- усиление лёгочного рисунка при остром отёке.
Расширение перибронхиального пространства
Из-за отёка стенок бронхиального дерева расширяется перибронхиальное пространство, появляются перибронхиальные муфты – утолщение сосудистых стенок. Диаметр сосудов и бронхов увеличивается, а контуры смазываются и становятся нечёткими. При этом просвет уменьшается.
Плевральный выпот
Скопление отёчной жидкости способствует утолщению плевры и появлению плеврального выпота. Вначале он возникает справа, а затем наблюдается с двух сторон.
При отеке легких на фото рентгенограммы наблюдается типичный признак – утолщение листков междолевой плевры, расположенной горизонтально. Это чётко видно в прямой проекции.
Линии Керли типов A, B, C и септальные тяжи на рентгенограмме
Один из рентгенологических признаков – появление линий Керли (линейные затемнения в паренхиме). Симптом обусловлен уплотнением стромы (остов лёгкого из соединительной ткани).
При отёчности чаще всего встречаются линии типа B – располагаются параллельно по периферии органа, по границе между долями. Длина – не более 1 см. Соприкасаются с плеврой, чаще локализуются в реберно-диафрагмальных углах.
Линии Керли типа A длиной от 2 до 6 см обнаруживаются реже и только вместе с другими линиями (B, C). Не имеют ответвлений, проходят диагонально от главного бронха к периферии.
Линии Керли C встречаются крайне редко. Проявляются в виде сетчатой исчерченности по всей площади органа.
Воздушная бронхограмма
При отеке легких на снимке рентгена можно увидеть воздушную бронхограмму – наполненные воздухом бронхи. Параллельно наблюдается лёгочная консолидация – альвеолы заполнены не воздухом, а жидкостью. На снимке видна инфильтрация, отмечается непрозрачность ткани.
Симптом воздушной бронхографии – важнейший критерий в дифференциации гидростатических отёков и отёчности в результате нарушения целостности капилляров. Рентгенологическая картина при поврежденных сосудах не такая динамичная. Изменения в лёгких обнаруживаются на вторые-третьи сутки и прогрессируют в течение нескольких дней. При таком отёке отсутствуют линии Керли, перибронхиальные муфты.
Лечение и профилактика
Лечение отёка лёгких осуществляется исключительно в условиях реанимации, где пациенту проводят мероприятия интенсивной терапии.
Этапы оказания экстренной помощи.
- Придание пациенту полусидящего или сидящего положения, наложение венозных жгутов на нижние конечности, что уменьшит возврат полного объёма крови к сердцу.
- Подача увлажнённого O2 с использованием пеногасителя, в тяжёлых случаях – перевод на ИВЛ (искусственную вентиляциию).
- Введение наркотического обезболивающего (Морфин) для послабления работы дыхательного центра в головном мозге.
- Введение мочегонного для уменьшения объёма циркулирующей крови.
- Для предупреждения перегрузки сердца показан нитроглицерин.
- С целью снижения давления в малом круге назначают ганглиоблокаторы (тормозят передачу нервных импульсов).
При реализации экстренных мероприятий важно дифференцировать тип развившегося острого отёка. Так, кардиогенный купируется приёмом диуретиков и снижением преднагрузки.
Заболевание, ставшее причиной опасного состояния, может потребовать других терапевтических действий, например, незамедлительной коронарной реваскуляризации (хирургической операции по коррекции кровотока).
При некардиогенном отёке реанимационная схема предусматривает вентилирование с низким дыхательным объёмом (примерно 6 мл на 1 кг массы тела пациента) с поддержанием давления в дыхательных путях на уровне не более 30 см водного столба. Такая щадящая стратегия вентиляции направлена на защиту целостности лёгких и, как результат, предупреждение смертности.
https://www.youtube.com/watch?v=LCOL9JcF0fA
Больным с тяжёлой формой сепсиса показано введение рекомбинантного активированного протеина С4 и гидрокортизона в низких дозах.
После купирования приступа и стабилизации общего состояния проводят лечение основного заболевания.
Успешная профилактика лёгочного отёка – это раннее патогенетическое лечение, направленное на подавление механизмов развития симптома. Важно своевременно диагностировать основное заболевание, назначить целенаправленную терапию под контролем узкопрофильного специалиста.
Источник: https://iDiagnost.ru/issledovaniya/rentgen/kak-vyglyadit-otyok-legkih-na-rentgenovskom-snimke
Первая помощь
При появлении первых признаков заболевания нужно незамедлительно вызвать бригаду скорой помощи.
До её прибытия необходимо оказать человеку первую помощь:
- Расположить его полулёжа, при этом ноги должны быть опущены вниз (горизонтальное и вертикальное положение принимать категорически запрещено).
- Рекомендуется погрузить ноги больного в горячую воду.
- Обеспечить доступ в помещение свежего воздуха.
- Во избежание повышения кровяного давления и увеличения притока крови к правому предсердию, необходимо на обоих бёдрах затянуть жгуты. Они накладываются на 15-20 минут, затягивать их сильно нельзя. По истечении времени жгуты нужно снять, постепенно ослабляя их. Постоянно должен контролироваться пульс.
- При наличии спирта больной должен вдыхать его пары.
- Если в аптечке имеется «Нитроглицерин», 1 таблетку нужно положить под язык.
- Рекомендуется дать больному мочегонное средство (например, «Лазикс»).
Во время транспортировки пациента в медицинское учреждение ему проводится искусственная вентиляция лёгких и вводится «Морфин» (при сильных болях).
Признаки и симптомы
Симптомы делятся по срокам проявления:
- молниеносный;
- острый;
- затяжной.
Молниеносный наиболее часто становится причиной смерти. У пациента не наблюдается симптомов недуга. После попадания экссудата в дыхательный орган больной ощущает резкие боли, смерть наступает спустя несколько часов. При остром развитии симптомы появляются через 3 – 4 часа. Симптомы при затяжной форме дают о себе знать спустя 2 – 3 дня.
Патология имеет много проявлений:
- Боли в груди.
- Болезненные ощущения при дыхании. Судорожный кашель и хрипы.
- Учащенное сердцебиение.
- Нарушение сознания.
- Появление розовых пенистых выделений из носа и рта.
- Снижение давления.
Симптомы начинают ощущаться ночью, усиливаясь к утру. Человеку не хватает воздуха, наступает кислородное голодание. Появляется головокружение, головные боли, общая слабость. Повышается слюноотделение, вены в области шеи набухают.
Интерстициальный отек развивается постепенно и хорошо поддается терапии.
Для лежачих больных отек может завершиться летальным исходом. При вертикальном положении корпуса человек в состоянии вдыхать достаточно воздуха. В горизонтальном положении этого не происходит. У пациента снижается объем легких, а вслед за ним и кровоток. Мокроты накапливаются в тканях, что приводит к появлению воспалительного процесса. Это влечет за собой пневмонию.
Механизм развития заболевания
Обструктивные (
) заболевания легких характеризуются хроническим течением и схожими симптомами при большом разнообразии рентгенологической картины. Курение – один из основных факторов, которые приводят к данной группе заболеваний. В результате отсутствия кислорода и хронического воспаления в легких развивается соединительная ткань, что также называется пневмосклерозом.
К заболеваниям, в составе которых присутствует обструктивный компонент, относятся:
- хроническая обструктивная болезнь легких;
- хронический бронхит;
- эмфизема;
- бронхиальная астма и некоторые другие.
Диагностика данной группы заболеваний с помощью рентгена легких проводится в первую очередь, однако не всегда она является единственной. Так, при бронхиальной астме врачи подтверждают аллергический компонент заболевания с помощью специальных проб. Особое внимание уделяется функциональным тестам, так как обструкция дыхательных путей значительно сокращает возможность сделать достаточный вдох и выдох.
Хроническая обструктивная болезнь легких представляет собой заболевание воспалительного характера, которая сопровождается нарушением прохождения воздуха через бронхи и проявляется хроническим кашлем, одышкой и отхождением мокроты. Нарушение бронхиальной проходимости складывается из нескольких факторов, среди которых увеличение продукции слизи, спазм мышечной стенки, отек слизистой оболочки.
Хроническая обструктивная болезнь легких отличается рядом рентгенологических признаков:
- в начальной стадии болезни существенные изменения легких и бронхов могут отсутствовать, но определяется незначительное усиление легочного рисунка;
- впоследствии появляется сужение просвета бронхов и одновременное утолщение их стенок;
- легкие увеличиваются в объеме, на рентгене это отражается в просветлении легочных полей;
- диафрагма занимает более низкое положение – на уровне седьмого или восьмого ребра;
- разница в площади легочных полей на снимке при вдохе и выдохе практически незаметна;
- диаметр легочных артерий в области корня легкого увеличен (правая артерия – более 17 мм, левая – более 27 мм);
- легочной рисунок приобретает сетчатый характер из-за выраженного фиброза стенок сосудов;
- в поздней стадии заболевания обнаруживаются деформации стенок бронхов (так называемые бронхоэктазы).
Хроническая обструктивная болезнь легких развивается очень медленно и часто незаметно для больного, однако она опасна тем, что провоцирует большое количество осложнений как местных, так и общих. В результате хронической обструктивной болезни могут развиваться пневмония, эмфизема, легочная гипертензия, дыхательная недостаточность и сердечная недостаточность.
Эмфизема – патологическое состояние, при котором альвеолы легкого расширяются из-за деформации стенок. Эмфизема является одним из осложнений хронической обструктивной болезни легких. Воспаление концевых отделов дыхательных путей сопровождается выделением ферментов, которые разрушают альвеолы. В то же время, они растягиваются из-за того, что слизь, которая заполняет просвет бронхов, действует как клапан — воздух проникает в легкие на вдохе, а при выдохе он остается заблокированным в альвеоле. В результате ткань легкого растягивается, образуются расширения разнообразных форм и размеров.
Различают следующие виды эмфиземы легкого:
- ацинарная эмфизема – поражается альвеолярная часть легкого (ацинус);
- неравномерная (иррегулярная) эмфизема – появляется в области рубцовых изменений легких;
- буллезная эмфизема – объединяет несколько ацинусов в крупные мешотчатые расширения – буллы.
На рентгене эмфизема характеризуется обширным просветлением легочного поля. Легочной рисунок ослаблен, купол диафрагмы находится ниже, чем обычно, он малоподвижен во время дыхания. Ребра расположены практически горизонтально, из-за того что грудная клетка увеличена в объеме. Средостение и тень сердца сужены. С помощью компьютерной томографии (КТ) с хорошим разрешением можно обнаружить буллы и деформации перегородок в легочной ткани.
Бронхиальная астма, как и обструктивная болезнь легких, характеризуется нарушением проходимости бронхов вследствие отека слизистой оболочки, спазма мышечной стенки бронхов. Однако при бронхиальной астме данное явление наблюдается в результате аллергической реакции. При астме бронхиальная стенка крайне чувствительна к контакту с такими аллергенами как цветочная пыльца, шерсть, плесневые грибы.
Бронхиальная астма диагностируется с помощью комплекса процедур, из которых основным является исследование функции внешнего дыхания. В отличие от хронического обструктивного бронхита, при бронхиальной астме функциональные объемы легких увеличиваются при снятии аллергического компонента ингаляцией медикаментозных препаратов. Помимо этого проводят серию аллергических проб для определения аллергенов.
Рентгенологическое исследование при бронхиальной астме проводится, в первую очередь, для исключения других заболеваний, в основном воспалительного характера (пневмония, острый бронхит). У больных бронхиальной астмой на рентгене отмечается увеличение прозрачности легочных полей на рентгене. Если рентген выполнен во время или сразу после приступа бронхиальной астмы, на снимке могут быть обнаружены тени, которые быстро исчезают. Они представляют собой скопления слизи в суженных участках бронхов.
Пневмосклероз может развиваться вследствие различных причин:
- пневмонии;
- хроническая обструктивная болезнь легких;
- вдыхание токсичных и отравляющих веществ;
- нарушение гемодинамики в малом круге кровообращения;
- некоторые наследственные заболевания.
Рентгенологическое исследование позволяет обнаружить морфологические изменения в легочной ткани, выявить распространенность, характер и степень пневмосклероза. Пневмосклероз может быть локальным или диффузным. Очаговый пневмосклероз наблюдается при долевой или сегментарной пневмонии, инфаркте участка легкого.
Основными признаками диффузного пневмосклероза являются усиление и деформация легочного рисунка. Усиление легочного рисунка выглядит как увеличение количества сетчатых и линейных теней, соответствующих сосудам и тяжам соединительной ткани в площади легочного поля. Деформация легочного рисунка заключается в неровности контура сосудов, его расширении и изменении их направления.
Кальцинаты представляют собой плотные образования в легких, наполненные солями кальция. Их локализация в легком является нетипичной, представляя собой защитную реакцию организма при различных заболеваниях. Воспалительный процесс окружается солями, для того чтобы ограничить распространение патогенных агентов внутри первичного очага. Такая реакция является эффективной, но сохраняет очаг хронического воспаления.
Кальцинаты появляются на месте следующих образований:
- туберкулезная гранулема;
- абсцесс легкого;
- кисты, в которых находятся глисты или их личинки;
- пневмония;
- опухолевый процесс;
- врожденные кальцинаты.
Нарушение обмена кальция в организме очень редко приводит к образованию кальцинатов, поскольку в этом случае в легких отсутствует место воспаления, которое служит ядром для их образования. Рентгенологически кальцинаты в легких характеризуются тенью высокой плотности. Они светлее, чем воспалительные инфильтраты, их оттенок соответствует цвету костей.
Курение провоцирует большое количество заболеваний легких. Практически все курильщики с шестимесячным стажем курения обладают специфическими изменениями в легких. Хронический бронхит является самым распространенным заболеванием среди данной категории людей, однако при более длительном сроке курения у курильщиков развивается хроническая обструктивная болезнь легких и ее осложнения.
На рентгене легких курильщика отмечают следующие изменения:
- усиление легочного рисунка;
- появление дополнительных теней до 2 миллиметров, которые соответствуют слизистым пробкам и небольшим воспалительным инфильтратам в легких;
- деформация контуров корня легкого;
- утолщение стенок бронхов.
Курение вызывает следующие заболевания дыхательной системы:
- хронический бронхит;
- пневмония;
- эмфизема;
- хроническая обструктивная болезнь легких;
- пневмосклероз;
- рак легких, гортани и верхних дыхательных путей.
Курение очень негативно влияет на состояние здоровья человека. Рентгеновское исследование, а также консультация врача-пульмонолога должны убедить любого человека бросить курить. Данная привычка наносит вред не только человеку, употребляющему сигареты, но и окружающим, поскольку вред от пассивного курения не менее велик.
Саркоидоз – заболевание, которое может поражать различные органы и системы, но чаще всего он наблюдается в легких и внутригрудных лимфатических узлах. При саркоидозе происходит образование гранулем, которые впоследствии отмирают (в результате некроза) и замещаются соединительной тканью. Причина развития саркоидоза не установлена. Саркоидоз легких характеризуется одышкой, кашлем, болью в груди, а в терминальной стадии грозит дыхательной недостаточностью.
Выделяют четыре варианта саркоидоза легких при использовании рентгенологического метода диагностики:
- Медиастинальный вариант (лат. mediastinum — средостение). Характеризуется равномерным двухсторонним расширением корней легкого. Корни легкого бугристые, неоднородно окрашены, гранулемы в области корня легкого имеют вид более плотных округлых теней.
- Диссеминированный вариант. Отличается рассеиванием гранулем по всей площади легочного поля. Они имеют вид теней размеров от 2 миллиметров до 1 сантиметра. Очаги расположены в основном в верхних и средних отделах легких. Легочной рисунок также деформируется, в нем можно обнаружить петли и сети.
- Паренхиматозный вариант. Характеризуется одновременным наличием участков просветления и затенения в легких. Это связано с тем, что одновременно с явлением фиброза образуются расширенные участки, как при эмфиземе.
- Интерстициальный вариант. Характеризуется преимущественно изменением легочного рисунка. Фиброз происходит вокруг перегородок между альвеолами, в стенке бронхов и сосудов.
Легочная гипертензия
Легочная гипертензия – повышение давления в легочной артерии, обусловленное патологией сердечно-сосудистой системы или заболеваниях легких (например, хроническая обструктивная болезнь легких). Хроническая обструктивная болезнь легких (ХОБЛ) сопровождается эмфиземой с нарушением структуры легких, значительным уменьшением количества альвеол, обусловленное их разрушением, образованием булл, фиброза, уменьшением площади поверхности для газообмена в легких (см статью «Рентгенография: Хроническая обструктивная болезнь легких» ). В результате возникает рефлекторный спазм мелких артерий, с дальнейшим развитием соединительной ткани в их стенках, что приводит к облитерации (закрытие, заращение) просвета кровеносных сосудов.
Рентгенологическая картина при легочной гипертензии характеризуется расширением главных и прикорневых легочных артерий (см статью «Рентгенография: Хроническая обструктивная болезнь легких», рисунок 1, 2 ). Ближе к периферии легких калибр сосудов резко уменьшается – отмечается так называемый «скачок калибра» легочных артерий. Из-за расширения левой и правой легочных артерий корни легких расширяются (рисунок 8, 9), при этом структура корней сохраняется, наружные контуры четкие и ровные (в отличие от «бугристых», полициклических корней при лимфаденопатии, и неструктурных корней при застое в малом круге кровообращения). Из-за «скачка калибра» легочных артерий корни легких выглядят «обрубленными». Часто определяется «выбухание» дуги легочного ствола по левому контуру сердца (см рисунок 10).
Рисунок 8. Легочная гипертензия при патологии сердца. А – рентгенограмма в прямой проекции: на снимке отмечается расширение левой и правой легочных артерий с ровным, четким контуром, и расширение прикорневых артерий. Также отмечается значительное расширение сердечной тени. Б – рентгенограмма в правой боковой проекции: определяются тени протезов аортального (см стрелка) и митрального (см указатель) клапанов
Рисунок 9. Выраженная легочная гипертензия при длительно существующем дефекте межпредсердной перегородки миокарда: отмечается значительное расширение корней легких за счет легочных артерий
В качестве способа диагностики легочной гипертензии по рентгенологическим признакам применяют измерение поперечника нисходящей ветви правой легочной артерии. На рентгенограмме, выполненной в прямой проекции, это измерение проводят на уровне промежуточного бронха, который определяется в теле правого корня в виде полосы просветления кнутри от легочной артерии (рисунок 10). Если расширение нисходящей ветви правой легочной артерии больше 20 мм, это признак легочной гипертензии. В норме ширина нисходящей ветви правой легочной артерии у женщин не превышает 16 мм, у мужчин – не более 18 мм.
Советуем прочитать: Отек и пятна на лице симптомы
Рисунок 10. Легочная гипертензия: на снимке отмечается выбухание дуги легочного ствола по левому контуру сердца (см указатель). Справа стрелками обозначена ширина нисходящей легочной артерии
Для диагностики легочной гипертензии по рентгенологическим признакам следует ориентироваться и на другие признаки – «выбухание» дуги легочного ствола по левому контуру сердца, «скачок калибра» легочных артерий. Достоверная диагностика легочной гипертензии проводится при ультразвуковом исследовании (УЗИ) сердца.
ВАЖНО. При патологиях сердца признаки застоя в малом кругу кровообращения могут сочетаться с признаками легочной гипертензии. При хронической обструктивной болезни легких с эмфиземой в рентгенологической картине часто преобладает легочная гипертензия. Также признаки легочной гипертензии могут определяться при тромбоэмболии легочной артерии
Расширение легочной артерии в редких случаях может быть обусловлено ее аневризмой (рисунок 11).
Аневризматическое расширение легочного ствола, левой и правой легочной артерии
Рисунок 11. Аневризматическое расширение легочного ствола, левой и правой легочной артерии. А – рентгенограмма в прямой проекции; Б – рентгенограмма в правой боковой проекции. На снимке определяется значительное выбухание дуги легочного ствола по левому контуру сердца и расширение корней легких за счет легочных артерий
При патологиях сердца на рентгенограмме может определяться увеличение размеров тени сердца, однако этот признак не всегда встречается. Значительное увеличение сердечной тени со сглаженностью душ и отсутствием «талии» сердца, уменьшение тени сосудистого пучка (тень становится короче) может быть признаком гидроперикарда (рисунок 12, 13). В случае подозрения на гидроперикард, пациенту необходимо провести УЗИ сердца с целью достоверного определения наличия жидкости в полости перикарда и своевременной диагностики тампонады сердца (жизнеугрожающего состояния).
Рисунок 12. Гидроперикард со значительным объемом выпота в полости перикарда
Рисунок 13. Гидроперикард. А, Б – рентгенограммы, одного и того же пациента, выполненные с 7-дневным интервалом: определяется быстрое увеличение размеров сердечной тени, обусловленное накоплением выпота в полости перикарда при инфекционном перикардите
При сердечной недостаточности у больных часто развивается пневмония. В таких случаях инфильтрация возникает на воне признаков венозного застоя в малом кругу кровообращения (см рисунок 14). Эти изменения нужно дифференцировать с признаками альвеолярного отека легких (отек легких в большинстве случаев двусторонний; также большое значение в диагностике имеет оценка клинико-лабораторных показателей).
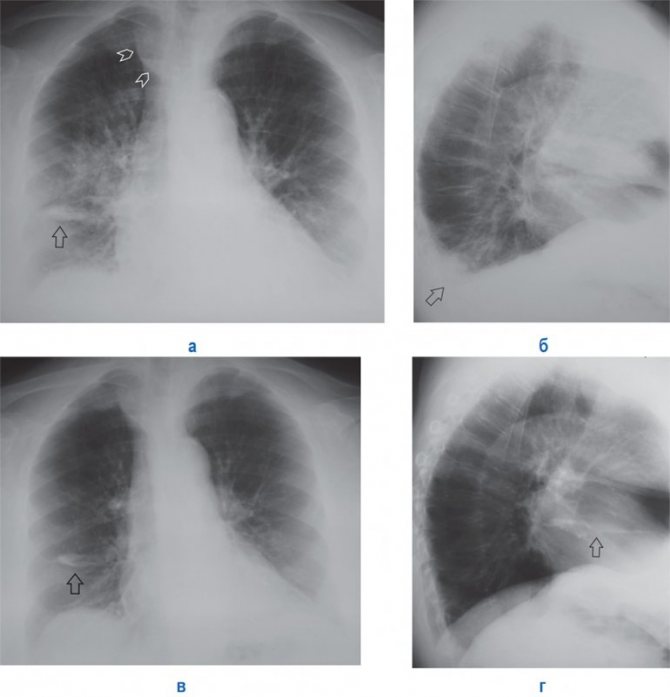
Пневмония на фоне венозного застоя в малом круге кровообращения
Рисунок 14. Пневмония на фоне венозного застоя в малом круге кровообращения у пожилого пациента. А – рентгенограмма в прямой проекции: в верхней и нижней долях правого легкого определяется инфильтрация; отмечаются признаки венозного застоя в малом кругу кровообращения в виде усиления сосудистого рисунка и перераспределения кровотока в пользу верхних долей. Отмечаются односторонняя инфильтрация и признаки острого воспалительного процесса. Справа определяется небольшой междолевой выпот в горизонтальной междолевой щели (см стрелка). Тень средостения в верхнем отделе расширена за счет грудины (см указатели), что обусловлено ассиметричной установкой пациента. Б – рентгенограмма в правой боковой проекции: в плевральной полости определяется небольшой выпот (см стрелка). В, Г – рентгенограммы того же пациента, выполненные через 10 дней терапии: отмечается рассасывание инфильтрации справа и положительную динамику разрешения застойных явлений. Выпот в плевральной полости не определяется; объем междолевого выпота уменьшился (см стрелка)
У больных в пожилом возрасте на рентгенограмме могут обнаруживаться обызвествления аорты, коронарных артерий и клапанов сердца, что является признаком их дегенеративных изменений, обусловленных атеросклерозом (рисунок 15).
Рисунок 15. Обызвествления в сердце. Рентгенограммы разных пациентов, выполненных в боковой проекции. А – определяется кальциноз митрального клапана (см стрелки), аортального клапана (см указатели) и аорты. Б – кальциноз коронарных артерий (см стрелки)
Где можно выполнить рентген легких?
Рентген легких проводится в большинстве действующих медицинских центров, поликлиник и больниц. Рентген легких — широко распространенная диагностическая процедура, поэтому ее можно выполнить как в государственных, так и частных клиниках. Цены на рентген легких зависят, в первую очередь, от качества используемого оборудования, а также могут отличаться в разных городах. В государственных клиниках рентгеновское исследование легких можно выполнить по полису обязательного медицинского страхования.
Записаться на рентген легких
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 в Москве Или +7 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
В Москве
В Санкт-Петербурге
В Казани
| Название клиники | Адрес | Телефон |
| Медицинский | Улица Островского, дом 67 | +7 |
| Поликлиника Казанского научного центра РАН | Улица Муштари, дом 33 | +8 |
| Республиканский противотуберкулезный диспансер | Улица Шаляпина, дом 20 | +7 |
| Госпиталь ветеранов войн | Улица Исаева, дом 5 | +7 |
| Республиканская больница (РКБ) | Оренбургский тракт, дом 138 | +7 |
В Екатеринбурге
В Самаре
В Новосибирске
В Челябинске
В Краснодаре
В Красноярске
В Ярославле
Причины
Опасная патология может развиться под действием самых разнообразных факторов.
Основными причинами интерстициального отёка лёгких являются:
- Интоксикация организма. При отравлении различными ядами и наркотиками, употреблении повышенных доз лекарственных средств, бактериальной пневмонии запускается процесс разрушения альвеолярных мембран. Это провоцирует появление отёка.
- Заболевания сердечно-сосудистой системы. Острая левожелудочковая недостаточность становится причиной множества патологий, что приводит к резкому увеличению давления циркулирующей по малому кругу крови и, соответственно, отёку лёгких.
- Хронические заболевания лёгких. К ним относятся: бронхиальная астма, пневмония, злокачественные новообразования, поликистоз, плеврит и пр.
- Тромбоэмболия лёгочной артерии. Вследствие закупоривания сосуда тромбом возникает интерстициальный отёк лёгких, мгновенно переходящий в альвеолярный. За короткое время человек погибает.
- Уменьшение уровня белка в крови. Это происходит за счёт понижения онкотического давления крови.
- Чрезмерные физические нагрузки.
- Травмы головы.
- Период длительной искусственной вентиляции лёгких.
- Попадание рвотных выделений и инородных предметов в органы дыхательной системы.
Любая из этих причин может стать толчком к нарушению процесса газообмена. Альвеолярный и интерстициальный отёки лёгких – это серьёзные патологии, от которых не застрахованы ни взрослые, ни дети.
Несмотря на высокий показатель смертности, при своевременно начатом лечении от заболевания можно избавиться.
Кт диагностика поражения легких при covid-19. лекция для врачей
Одним из опаснейших для жизни человека состояний, является отек легких. Это состояние возникает в результате выхода крови из сосудов через капиллярную стенку в воздухоносный отдел легочной системы.
Основной причиной развития отека, является острая левожелудочная недостаточность. Выявить данное состояние можно по клиническим симптомам. Но для полноты картины, врачи назначают рентген легких при отеке.
Что такое интерстициальная жидкость?
Одной из разновидностей межклеточных жидкостей является интерстициальная, другое её название – тканевая.
Она составляет примерно 25% общей массы тела человека и представляет собой раствор, содержащий, в основном, питательные вещества и конечные продукты метаболизма.
При нормальных показателях давления тканевой жидкости её объём существенно не меняется. При увеличении давления или под воздействием иных факторов количество жидкости значительно возрастает, что приводит к отёкам.