В чем отличие скрининга и УЗИ?
Проведение всех обследований, рекомендованных программой пренатального скрининга, позволяет с максимальной точностью исключить вероятность рождения ребёнка с генетическими болезнями, анатомическими отклонениями. Для многих мам актуальны ответы на вопросы о том, чем отличается скрининг от УЗИ, насколько они важны.
Разница между форматами заключается в том, что скрининг является комплексом медицинских процедур, а обследование ультразвуком – лишь его компонентом (может проводиться многократно, в любой момент). Также необходимо понимать, что УЗИ предполагает оценку лишь на основе визуализации, расчёта параметров, положения плода.
Поэтому метод имеет свои пределы информативности и выявляет лишь грубые аномалии развития, анатомические дефекты. Он не может показать ряд распространённых генетических патологий, которые не вызывают значительных нарушений анатомии. А вот характерные изменения в биохимических маркерах и расчёт повышенного риска по результатам скрининга оказывают большую диагностическую ценность и высокую точность, являются прямым показанием для медико-генетической консультации (в отличие от данных обычного УЗИ).
- УЗИ представляет собой исключительно ультразвуковое исследование организма, в то время как скрининг пользуется разными методами исследования.
- Скрининг иногда бывает менее точным, чем УЗИ.
- Процедура скрининга требует больших вложений и затрат на медицинские мероприятия, чем УЗИ.
- Скрининг включает в себя также системное исследование плода, куда может входить и процедура УЗИ.
- УЗИ исследует только внутренние органы.
Перинатальный скрининг проводится, как и обычное УЗИ, и при этом обследовании не делаются никакие дополнительные манипуляции. Но эти исследования преследуют разные цели. Скрининг выявляет все возможные аномалии развития малыша. УЗИ – обследование, которое показывает состояние здоровья скорее матери, чем ребенка.
Скрининг, как и УЗИ – безопасные процедуры, не являющиеся облучением. Поэтому не бойтесь проводить эти обследования
Скрининг – важное исследование, от которого нельзя отказываться. Благодаря этому методу диагностики можно увидеть хромосомные отклонения в развитии плода еще на ранних сроках, когда прервать беременность еще возможно. А УЗИ показывает внешнее состояние эмбриона, а также помогает наблюдать за здоровьем матери.
В чем разница
Целью УЗИ при беременности является оценка параметров плода и выявление особенностей его развития.
Пренатальный скрининг – комплекс процедур, направленных на выявление факторов риска развития хромосомных заболеваний и комплексную оценку состояния здоровья мамы и будущего ребенка, а также на прогнозирование возможных осложнений во время и непосредственно после родов. Такой комплексный подход к обследованию позволяет врачам получить всю необходимую информацию для сохранения здоровья беременной и ее ребенка.
- На какой неделе беременности делают третий скрининг
Цели, значимость скрининга и УЗИ
Скрининг в общем понимании – это предположительное выявление скрытого недуга с помощью тестов, обследований и других экспресс-процедур. В отличие от УЗИ, он необходим для исключения наличия пороков плода на ранних сроках, осложнений. Включает комплекс лабораторных и инструментальных исследований. По их результатам принимается решение о необходимости более детального изучения ситуации, сохранении плода, уточняется дальнейшая тактика наблюдений за будущей мамой.
Скрининг при беременности проводится на разных сроках и включает:
- биохимический анализ крови;
- ультразвуковое исследование.
Подробнее это удобно отразить в таблице.
| Срок гестации | Способ проведения | Задачи | Особенности | Эффективность |
| 1 триместр (10–13 неделя) | УЗИ: измерение толщины шейки плода, носовой кости, кровотока в сердце, в сосудах, печени. Анализ крови: определение концентрации 4 материнских гормонов | Выявление генетических болезней, пороков развития конечностей, мозга, сердца. | Лабораторные анализы не позволяют обнаружить дефекты открытой нервной трубки. | 87% |
| 2 триместр (15–22 неделя, идеально с 15 по 17) | УЗИ: измерение БПР, окружности головы, оценка структур мозга, анатомии позвоночника. Анализ: выявление в сыворотке крови биологических маркеров патологии плода или трипл-тест (уровень хорионического гонадотропина, альфа-фетопротеина, эстриола), исследования наличия маркера AFP (дефект развития нервной трубки). | Выявление хромосомных аномалий, оценка состояния плода, длины шейки матки, расчёт риска эклампсии, преждевременных родов. | Для оценки комбинированного риска необходимы данные УЗИ 1 триместра | 69–81% |
| 3 триместр (30–34 неделя) | УЗИ: анализ параметров плода, кровотока, поступления кислорода через плаценту. Биохимический анализ: определение уровня плацентарного лактогена, гормона ХГЧ, АФП, свободного эстриола. | Дородовая диагностика нарушений развития плода, контроль течения беременности. | Кроме проведения простого УЗИ, включает рекомендованные исследования (допплерография, кардиотокография). | 96–99% |
Скрининг первого триместра важнее проводить для расчёта индивидуального риска хромосомных аномалий плода (синдромы Дауна, Эдвардса, Патау). Максимальную эффективность в 96% показывает поэтапное последовательное обследование. На 100% подтвердить патологию можно только после дополнительных инвазивных процедур, например, биопсия плаценты, забор проб околоплодных вод (амниоцентез) или молекулярно-генетический анализ крови, который гарантирует достоверность на 99%. Комплекс медицинских мероприятий позволяет выявить широкий спектр осложнений и снизить количество и необходимость инвазивных тестов.
В первом триместре подсчёт риска учитывает 3 элемента:
- возраст женщины (чем она старше, тем выше вероятность генетических патологий);
- измерение воротниковой зоны плода;
- биохимические исследования (их выполняют после УЗИ. Они нацелены на проверку наличия в крови маркерных сывороточных белков).
Даже при получении отрицательного результата в 1 триместре врачи рекомендуют не игнорировать сдачу анализов во 2 и закончить интегрированный тест. Он имеет минимальный риск ложного результата определения синдрома Дауна. Кроме того, важно помнить, что аномальные уровни веществ в сыворотке крови до родов могут свидетельствовать о развитии других патологий.
УЗИ в обязательном порядке рекомендуют проходить на определённых этапах вынашивания ребёнка:
- 10–14 недель – уточнение срока, наличия многоплодной беременности;
- 16–20 – скрининговое исследование ультразвуком нацелено на выявление аномалий, оценку риска хромосомных отклонений, систем и органов плода;
- 30–36 – анализ параметров ребёнка, предлежания, околоплодных вод.
Предлагаем ознакомиться Чем отличается боб каре от градуированного каре
УЗИ скрининг на ранней стадии беременности позволит выявить наличие серьёзных анатомических отклонений. Чему верить больше: ультразвуковому исследованию или скринингу? Получить полную, объективную оценку реально только при комплексном подходе. В последующем процедуры незаменимы для получения точной информации о развитии плода, создания правильной тактики наблюдения и лечения.
Скрининг при беременности
Если диспансеризация населения – мероприятие новое, и не каждый человек проходит ее вовремя, то во время беременности пройти все тесты врачи рекомендуют всем без исключения будущим мамам. В обследование входит анализ крови и УЗИ, и часто этого бывает достаточно, чтобы точно определить срок беременности, вес и размер ребенка, скорость его роста и патологи развития, если они есть. Самым важным считается скрининг первого триместра, во время которого можно определить несколько серьезных заболеваний, несовместимых с дальнейшим развитием плода, и несущих угрозу жизни матери.
В скрининг 1 триместра входит:
- Ультразвуковое исследование плода и полости матки;
- Анализ крови женщины на уровень хорионического гонадотропина и ассоциированного с беременностью протеина-А.
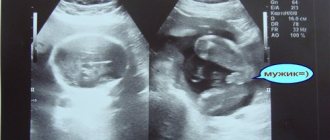
Первый этап – ультразвуковая диагностика. Она позволяет уже на ранних сроках проследить развитие беременности, определить внематочную, замершую или многоплодную беременность, и выявить отклонения в развитии плода.
Проводится исследование в 11-13 акушерскую неделю беременности, так как в более поздний или ранний срок тест будет менее информативным.
Ультразвуковая диагностика полости матки беременной женщины позволяет определить:
- Точный срок беременности до одного дня;
- Состояние шейки и полости матки;
- Расположение плода в полости матки;
- Копчико-теменной размер плода и его общую длину;
- Окружность головы плода и бипариентальный размер, а также симметричность и уровень развития полушарий мозга;
- Толщину воротникового пространства ребенка и размер носовой кости.
Все эти данные в совокупности дают возможность поставить точный диагноз и спрогнозировать ход развития беременности. По размерам плода на первом скрининге определяется несколько серьезных патологий, таких как синдром Дауна, микро-, макро- и анэнцефалия, синдром Эвардса, Патау, и еще ряд заболеваний, не совместимых с жизнью в большинстве случаев.
Ультразвуковая диагностика проводится как трансвагинально, так и через брюшную стенку. Поскольку первый метод исследования дает более точный результат, при первом скрининге на ранних сроках беременности он более предпочтителен.
Не менее важно во время диагностики оценить кровоток и работу сердца плода. Учащенное или замедленное сердцебиение чаще всего тоже являются признаками патологии. Плохой кровоток в сосудах пуповины важно заметить как можно раньше, поскольку с кровью матери младенец получает кислород и питательные вещества, и недостаток их пагубно влияет на его рост и развитие.
Второй этап скрининга во время беременности – подробный биохимический анализ крови.
Сдавать кровь можно только после ультразвуковой диагностики, так как УЗИ позволяет точно определить возраст плода.
Это важно для правильной постановки диагноза, поскольку содержание гормонов изменяется каждый день, и неверный срок может сбить врача. В результате анализы будут признаны не соответствующими норме, и пациентке будет объявлен ошибочный диагноз. Во время проведения теста оценивается количество в крови хорионического гонадотропина и протеина-А.
Хорионический гонадотропин – вещество, которое вырабатывается плодной оболочкой.
По его присутствию в организме пациентки врачи определяют само наличие беременности уже на первых ее неделях. Максимума содержание хорионического гонадотропина достигает к 13 неделе, а затем уровень гормона постепенно снижается. В зависимости от того, повышен уровень ХГЧ или понижен, врачи могу сделать вывод о патологиях плода и предстоящих сложностях с вынашиванием плода.
Второй гормон, содержание которого оценивается во время первого скрининга – протеин-А. От него зависит развитие плаценты и иммунитет организма. По сути, этот гормон перестраивает организм женщины, адаптируя его к вынашиванию плода.
По результатам всех трех исследований выводится индекс МоМ, который показывает риск развития патологий и отклонений. При выведении коэффициента учитываются рост, вес и возраст матери, ее вредные привычки, и предыдущие беременности. Вся собранная во время проведения скрининга информация дает точную картину, согласно которой врач может выставить точный диагноз. Этот метод применяется уже более 30 лет, и за это время зарекомендовал себя как один из самых точных способов исследования.
Если пациентка входит в группу риска, то ей рекомендуют пройти скрининг во время второго и третьего триместра беременности.
Но последующие скрининги необязательны, если женщина здорова, моложе 35 лет, и ранее у нее не было проблем с вынашивание беременности и рождением детей.
Что такое скрининг для беременных
В переводе с английского скрининг значит «просеивать, отбирать», основная цель – определение беременных, имеющих повышенный риск рождения нездорового ребенка. УЗИ-скрининг включен во все исследования, остальные обследования проводятся по показаниям.
Вне рамок пренатального (дородового) скрининга при беременности назначаются общие анализы мочи, крови, УЗИ почек и другие исследования по показаниям.
Есть существенная разница между обычным УЗИ и скринингом при беременности:
- Скрининг – это совокупность лабораторных и инструментальных данных, полученных при обследовании. УЗИ включено в него как способ осмотра ребенка и мамы.
- Для определения уровня гормонов есть четкие сроки, зависящие от изменений, происходящих в организме беременной женщины. Для 3 скринингов выбраны наиболее информативные периоды обследования.
- УЗИ беременной можно проводить многократно, особенно при рисках рождения нездорового ребенка, необходимости контроля состояния плода. Для анализов на гормоны это неактуально.
- Для установления диагноза важен комплекс мер. Можно заподозрить проблему на УЗИ, но для подтверждения нужны анализы.
Какие заболевания может определить скрининг?
Узи-скрининг – высокоточное УЗИ, которое проводится опытным специалистом.
С его помощью можно определить такие пороки развития ребенка:
- Синдром Дауна
- Синдром Эдвардса
- Синдром Патау
- Триплоидия
- Дефекты нервной трубки плода
При возникновении подозрений на такие тяжелые патологии беременную женщину направляют на консультацию к врачу-генетику, который и принимает решение, какие обследования нужны пройти женщине и, как лечить ее.
УЗИ скрининг — способ обследования состояния будущего ребенка
В этот же период у беременной еще берут кровь на биохимический анализ. Он так же много говорит о состоянии плода и самой беременной.
Читайте: Беременность на 16 и 17 неделе — анализы и обследование
В чем разница между обычным УЗИ и УЗИ скринингом?
Главной целью обычного УЗИ является изучение общих параметров плода, а так же состояния репродуктивных внутренних органов женщины и органов брюшной полости.
УЗИ скрининг проводится с целью оценить состояние плода по конкретным параметрам. Специалист должен подтвердить наличие носовой кости, измерить воротниковое пространство и несколько других аспектов.
Противопоказания
Проведение пренатального скрининга показано всем женщинам при беременности, согласно общемировым и российским стандартам и рекомендациям.
УЗИ выполняется всем женщинам, на нем не только смотрят правильность анатомического строения ребенка, но и проводят осмотр на синдром Дауна.
Углубленный скрининг плода, включающий в себя проведение лабораторных исследований, проводится не всем женщинам во время беременности. Показания к нему:
- возраст мамы от 35 лет, отца – от 40 лет;
- наличие у женщины детей с аномалиями и пороками развития;
- невынашивание беременности, неразвивающийся плод, самопроизвольный выкидыш в анамнезе;
- женщина перенесла инфекцию в 1-м триместре;
- прием лекарств с 1-й по 13-ю акушерскую неделю, обладающих тератогенным (нарушающим нормальное развитие) действием на плод (антибиотики, гормоны, психостимуляторы);
- кровное родство с будущим отцом ребенка;
- влияние ионизирующего излучения на мать или отца незадолго до наступления беременности;
- наличие генетических отклонений у родственников матери или отца;
- беременные, работающие во вредных условиях;
- ЭКО при использовании спермы неизвестного донора;
- женщина курит, употребляет алкоголь.
Скрининговое исследование показано всем во время беременности из-за огромной информативности получаемых результатов и безопасности проведения. При нежелании женщины обследоваться она может написать письменный отказ.
Врач может отложить прохождение скрининга при беременности на 7–14 дней из-за возможного искажения результатов анализов, если у будущей мамы:
- ОРВИ;
- простудные инфекции;
- расстройство желудка.
Показания к проведению внепланового УЗИ
Внеплановое исследование может проводиться на любом сроке при наличии соответствующих показаний. До 10 недели беременности оно может потребоваться в следующих случаях:
- подозрение на замершую или внематочную беременность;
- возникновение внезапного кровотечения из влагалища;
- боль внизу живота различной интенсивности;
- наличие в анамнезе женщины выкидышей или абортов;
- вероятность многоплодной беременности;
- угроза выкидыша;
- беременность наступила в результате искусственного оплодотворения (с помощью ЭКО);
- женщине проводилась процедура по стимуляции овуляции.
На любом сроке внеплановое УЗИ может быть назначено при:
- многоплодной беременности;
- острых либо хронических инфекционных заболеваниях у будущей мамы;
- нарушениях эндокринной системы женщины (сахарный диабет и т.д.);
- патологиях строения и заболеваниях органов малого таза;
- выявлении истмико-цервикальной недостаточности;
- угрозе раннего выкидыша или поздних преждевременных родов;
- подозрениях на пороки развития и хромосомные аномалии плода;
- выявлении предлежания плаценты (УЗИ проводится на поздних сроках с целью убеждения сохранности предлежания);
- обнаружении раннего старения плаценты;
- отклонениях от нормы объёма амниотической жидкости (маловодие, многоводие);
- изменениях в поведении малыша, отсутствии шевелений;
- слежении за состоянием рубца, если предыдущие роды были произведены посредством кесарева;
- возрасте женщины более 40 лет.
На поздних сроках беременности дополнительный УЗИ-контроль может проводиться, если на плановом было выявлено поперечное или тазовое предлежание. Есть вероятность, что незадолго до родов ребёнок перевернётся. Также необходима оценка степени обвития пуповиной при выявлении таковой.
Как подготовиться к скринингу
Скрининговое УЗИ проводится планово. Подготовка к скринингу при беременности предполагает соблюдение несложных правил:
- Исключение физического и эмоционального утомления. Отрицательные эмоции, переживания, стресс, тяжелая работа отражаются на ребенке и могут сделать результаты ложными.
- Перед проведением трансвагинального УЗИ постараться не пить большого объема жидкости и посетить туалет перед входом в кабинет. Позывы к мочеиспусканию доставят дискомфорт.
- В случае выполнения УЗИ через брюшную стенку в 1-м триместре нужно наполнить мочевой пузырь, выпив за 30 минут до обследования 2 стакана воды. Это улучшит визуализацию матки.
- При сдаче анализов для 1-го скрининга можно есть перед забором крови. В последующие разы обследование проводится натощак – перед посещением процедурного кабинета нельзя есть 4 часа. Обычно забор крови из вены проводят с утра, голод не доставляет неудобств.
- За 72 часа до сдачи крови нужно исключить из рациона острые, жирные, жареные блюда, не вступать в интимную близость. Иначе сыворотка крови может изменить химические свойства, результаты исказятся.
- Перед посещением врача желательно знать о наличии либо отсутствии родственников с генетическими заболеваниями по линиям обоих родителей. Может понадобиться углубленная консультация генетика для расчета степени вероятности повторения заболевания.
- В любом триместре перед сдачей крови можно пить воду. Беременной женщине важно поддерживать водный баланс.
Предлагаем ознакомиться Аналоги Энтерофурила для детей: что лучше, Стопдиар, Энтерол и Фуразолидон
Когда проводится скрининг?
Если плод развивается нормально и у него не наблюдается генетических или хромосомных отклонений, то скрининговое УЗИ проводится трижды.
В первый раз скрининг беременная должна пройти в промежуток с 10 по 13 неделю. Чаще всего гинекологи назначают это исследование на 12 неделе, поскольку это еще не крайний срок, но плод уже точно достиг нужного уровня развития. В это же время беременная должна будете сдать кровь на гормоны.
Во втором триместре беременности скрининг нужно пройти с 18 по 21 неделю. В этот же период снова сдается кровь на три гормона. По результатам этих анализов делается вывод о развитии ребенка: вписывается оно в норму или нет.
Скрининг в третьем триместре чаще всего назначается только при необходимости и проводится на 30-33 неделе. Для его проведения понадобится сверхточное оборудование, которое есть, к сожалению, не во всех государственных больницах или поликлиниках, поэтому будьте готовы посетить частную клинику. Сделать это придется, конечно же, не бесплатно.
При наличии всех результатов скринингов врач сможет изучить, как развивался ваш ребенок в каждый отдельный этап.
Как делают исследование
УЗИ – распространенный метод диагностики, который часто назначают будущим матерям. Благодаря этому исследованию гинеколог визуально наблюдает за малышом, пока тот находится в материнской утробе. За весь срок вынашивания ребенка женщине назначают как минимум три таких процедуры. Но если выявлены патологии, то исследования УЗИ проводятся чаще.
УЗИ от скрининга отличается задачами исследований
Первое УЗИ проводится, когда мать становится на учет. Благодаря процедуре врач может судить о сроке и степени развития эмбриона. Но ультразвуковое обследование не выявляет хромосомных патологий плода, а оценивает его внешнее строение. И чтобы узнать, нет ли у малыша генетических заболеваний, проводится перинатальный скрининг.
Под этим термином предполагается целый комплекс обследований, включающий биохимический анализ крови и УЗИ. Благодаря им еще на ранних стадиях выявляется риск развития у плода серьезных генетических заболеваний, таких как синдром Дауна, Эдвардса и других.
Скрининг обязательно проводится на 10–13-й неделе и 20–22-й неделе
Основная цель обследований – выявить маркеры хромосомных отклонений у эмбриона. Но также при осмотре оценивается состояние матки, плаценты и амниотической жидкости. Если есть патология, женщине назначаются дополнительные консультации у генетика. И также проводится дополнительный скрининг на 30−32-й неделе.
Чаще всего обследования проводятся в роддоме. Перинатальный скрининг при беременности выполняется в 1 или 2 этапа, это зависит от мощности медицинского учреждения:
- в 1-м случае женщина за один день проходит УЗИ и сдает кровь;
- во 2-м это делается в разные дни, врач назначает дату явок.
Виды УЗИ, применяемые во время скрининга при беременности:
- Трансабдоминальное. Выполняется через живот. Беременная лежит на кушетке, на спине, реже – на боку, выпрямив ноги или согнув их в коленях. Доктор проводит поверхностным датчиком по животу и бокам, аппарат фиксирует данные.
- Трансвагинальное. Осмотр осуществляется через влагалище путем введения специального изогнутого тонкого датчика. Таким образом осматриваются родовые пути, определяется длина шейки матки.
Беременная проходит КТГ на скрининге следующим образом:
- женщина садится в кресло или ложится на кушетку;
- к животу будущей мамы прикрепляются 2 датчика – один справа или слева от пупка (нужен для фиксирования сердцебиения ребенка), второй внизу живота (определяет силу и продолжительность сокращений маточных мышц в ответ на шевеление);
- беременная берет в руки специальный пульт с одной кнопкой и нажимает ее при шевелениях малыша.
Выполнение КТГ подразумевает соблюдение специальных критериев. Это происходит благодаря сопоставлению:
- показателей, оценивающих активность ребенка;
- минимального и максимального числа сердцебиений;
- количества шевелений;
- силы сокращения матки.
При соблюдении критериев аппарат отключают. Максимально возможная длина одного обследования – 40 минут. Спящий ребенок не шевелится, не толкается, сердцебиение у него ритмично и в одном диапазоне – критерии не будут соблюдены. В таком случае малыша нужно будить. Для этого женщину просят:
- погладить или слегка ущипнуть живот;
- съесть сладкое;
- встать, подвигаться, сменить позу.
Забор крови осуществляется в процедурном кабинете из вены.
Сроки проведения скрининга при беременности:
- Первый – 10–14-я неделя. Помимо УЗИ, в него входит биохимический анализ крови на гормон ХГЧ, свободную бета-субъединицу ХГЧ и протеин РАРР-А.
- Второй – УЗИ выполняется в 20–24 недели. Если будут назначены анализы на ХГЧ, АФП (альфа-фетопротеин), свободный эстриол, то они сдаются раньше – в 16–18 недель.
- Третий – 30–32 недели. Проводится УЗИ, допплерография, КТГ. При необходимости повторяется анализ крови на гормоны.
Три скрининга при беременности выполняются бесплатно при наличии родового сертификата. При желании женщина может пройти их в частной клинике.
Стоимость УЗИ 1-го скрининга – около 2000 рублей, если к нему добавить гормоны, то 4000 рублей. Прохождение скрининга на сроке 20–24 недели беременности стоит от 1000 до 9000 рублей. Для 3-го цена составит от 2000 рублей.
Проведение 3 скринингов при беременности показано всем. Это позволяет выявить пороки развития, осмотреть малыша и маму, выбрать тип родоразрешения.
В какие сроки вам проводились скрининги при беременности? Поделитесь статьей с друзьями.
Что такое внескрининговое УЗИ плода
Содержание статьи
Скрининг — комплекс процедур, позволяющих определить наследственные патологии и здоровье малыша в настоящий момент времени. Сроки проведения скрининга беременных определяются графиком обследований, рекомендованным Минздравом. Но иногда обследование необходимо чаще — это и есть межскрининговое или внеплановое УЗИ.
При нормальном течении беременности женщина должна пройти как минимум три скрининговых УЗИ: на 10 – 14 неделях, 20 – 24 неделях и 32 – 34 неделях. Внеплановые исследования могут назначаться врачом на протяжении всего периода вынашивания вплоть до родов. УЗИ плода может понадобиться для оценки состояния женщины и предотвращения возможных осложнений при возникновении патологий или тревожных симптомов.
Расшифровка результатов
Для расшифровки результаты, полученные при скрининге, сопоставляют с нормами. Делается вывод:
- о состоянии ребенка и родовых путей;
- соответствии развития сроку беременности;
- функционировании плаценты, пуповины.
Предлагаем ознакомиться Врачи не знают, почему дети с синдромом Дауна такие разные
Все дети разные – крупный или небольшой ребенок не сможет вложиться в нормы, но при этом будет прекрасно расти и развиваться. Выявление изменений в анализе крови еще не говорит о больном малыше.
Первый
На 1-м скрининге на УЗИ смотрят:
- Копчико-теменной размер (КТР) – расстояние от копчика до верхней точки головы плода, показатель роста. Увеличение – крупный плод, уменьшение – задержка развития, генетические отклонения, внутриутробное инфицирование, неверное определение срока беременности.
- Бипариетальный размер (БПР) – расстояние от одного виска до другого. Показатель снижается при микроцефалии, аномалиях развития головного мозга, повышается при гидроцефалии, опухоли, крупном плоде.
- Толщину воротникового пространства (ТВП) – размер шейной складки. Она находится сзади шеи, там скапливается жидкость. Превышение показателя бывает при синдромах Дауна, Эдвардса, Патау.
- Частоту сердечных сокращений (ЧСС). Редкий, как и частый ритм – возможный показатель гипоксии плода.
- Длину носовой кости – ее уменьшение возможно при синдроме Дауна.
Анализ крови на гормоны:
- ХГЧ – превышение нормы говорит о синдроме Дауна, уменьшение – о синдроме Патау, замершей беременности. Увеличение гормона бывает в норме при двойне.
- Свободная бета-субъединица ХГЧ – еще один маркер синдромов Дауна, Патау, Эдвардса. Отличается от обычного ХГЧ.
- РАРР-А – маркер развития беременности, уменьшение может указывать на замерший плод, синдром Дауна, повышение – на синдром Эдвардса.
| Показатель | 10 недель | 11 недель | 12 недель | 13 недель |
| КТР, мм | 33–49 | 42–58 | 51–73 | 51–75 |
| БПР, мм | 14 | 17 | 20 | 26 |
| ТВП, мм | 0,8–2,2 | 0,8–2,4 | 0,8–2,5 | 0,8–2,7 |
| ЧСС, мм | 160–180 | 150–180 | 150–175 | 145–170 |
| Носовая кость, мм | Слишком мала для измерения, отмечается, что она есть | Слишком мала для измерения, отмечается, что она есть | 3–4,2 | 3–4,2 |
| ХГЧ, нг/мл | 20900–291000 | |||
| Свободная бета-субъединица ХГЧ, нг/мл | 25,80–181,60 | 17,4–130,3 | 13,4–128,5 | 14,2–114,8. |
| РАРР-А, мЕД/мл | 0,46–3,73 | 0,79–4,76 | 0,1–6,01 | 1,47–8,54 |
| РАРР-А, ХГЧ, МоМ | 0,5–2,5 | |||
Показатели риска в норме менее 1:380, т. е. чем больше вторая цифра, тем меньше риск.
Второй
При УЗИ доктор смотрит:
- состояние плода, плаценты, матки, пуповины;
- развитие ребенка;
- предлежание плода;
- плаценту.
| Измеряемый параметр | Норма, мм |
| Бипариетальный размер (БПР) | 31–53 |
| Лобно-затылочный размер (ЛЗР) | 41–68 |
| Окружность головы (ОГ) | 112–186 |
| Окружность живота (ОЖ) | 88–164 |
| Длина бедра (ДБ) | 17–37 |
| Длина плечевой кости | 15–34 |
| Длина предплечья | 12–29 |
| Рост | 11,6–16,4 см |
| Вес | 100–300 г |
Плацента без включений, с нулевой степенью зрелости. Околоплодные воды светлые, амниотический индекс от 73 до 230.
Нормы:
- ХГЧ – 10000–35000 мМЕ/мл;
- АФП – 34,4–57.0 МЕ/мл;
- эстриол – 4,9–45,5 нмоль/л.