Средостением называют комплекс органов, окруженных жировой клетчаткой, который находится в грудной клетке между легкими. Анатомически его делят на две части. В верхнем средостении находится тимус (вилочковая железа) у детей и оставшаяся на его месте жировая клетчатка у взрослых, отрезки верхней полой вены и аорты, плечеголовные вены, пищевод, трахея, грудной лимфатический проток, различные нервные структуры.
Наш эксперт в этой сфере:
Коротаев Александр Валерьевич
Торако-абдоминальный хирург, онколог, заведующий операционным блоком
Позвонить врачу
Нижнее средостение делится на три отдела (на эти же отделы можно разделить сразу всё средостение — и верхнее, и нижнее):
- В переднем средостении находится тимус, внутренние грудные вены и артерии, лимфоузлы.
- Среднее, или центральное, средостение включает сердце, полые вены, восходящий отдел и дугу аорты, легочные артерии и вены, трахею и главные бронхи, лимфатические узлы.
- В заднем средостении расположены парная и полунепарная вены, блуждающие нервы, аорта, пищевод, грудной лимфатический проток, лимфоузлы.
Новообразования в средостении встречаются очень редко: они составляют примерно 1% от всех онкологических заболеваний. Эти опухоли могут возникать в любом возрасте, большинство случаев приходится на людей 30–50 лет. Мужчины и женщины болеют примерно одинаково часто. У детей опухоли чаще всего находятся в заднем средостении, развиваются из нервных структур и являются доброкачественными. У взрослых самая частая локализация — переднее средостение. В этой возрастной группе чаще всего встречаются злокачественные лимфомы и тимомы.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Разновидности опухолей средостения
Всего в средостении встречается около 100 разновидностей доброкачественных и злокачественных новообразований, причем, злокачественные диагностируют в 4 раза чаще.
Наиболее распространенные образования в переднем средостении:
- Лимфомы Ходжкина и неходжкинские лимфомы — опухоли из лимфоидной ткани.
- Тимомы и кисты тимуса (вилочковой железы) чаще всего доброкачественные, в 30% случаев они растут агрессивно, прорастают через капсулу железы и вторгаются в соседние ткани.
- Опухоли из зародышевых клеток в 60–70% случаев являются доброкачественными.
- Образования из щитовидной железы также иногда могут находиться в средостении, чаще всего это различные формы зоба.
Наиболее распространенные образования в центральном средостении:
- Бронхогенная киста — один из наиболее распространенных типов кист, встречающихся в средостении. Представляет собой полость со слизистой жидкостью внутри.
- Лимфаденопатия — увеличение лимфатических узлов.
- Перикардиальная киста — происходит из околосердечной сумки.
- Опухоли трахеи — бывают доброкачественными и злокачественными.
- Опухоли пищевода, в том числе рак.
Наиболее распространенные образования в заднем средостении:
- Нейрогенные опухоли — самый распространенный тип новообразований в заднем средостении. В 70% случаев являются доброкачественными, чаще всего встречаются у детей. Могут происходить из оболочек нервов, ганглиозных и параганглиозных клеток. Встречаются невриномы, шванномы и др.
- Лимфаденопатия.
- Экстрамедуллярный гемопоэз — очаги кроветворения за пределами красного костного мозга. При этом развивается анемия.
- Злокачественные опухоли и метастазы в грудном отделе позвоночника.
Частота встречаемости некоторых опухолей средостения:
- Опухоли тимуса 10–20%
- Опухоли из нервных структур 15–25%
- Герминогенные опухоли (из зародышевых клеток) 15–25%
- Лимфомы 20%
- Мезенхимальные опухоли (из мягких тканей) 5–6%
Мы вам перезвоним
Оставьте свой номер телефона
Причины, по которым проведение МРТ может быть затруднительным или вовсе невозможным

МРТ имеет абсолютные и относительные проитвопоазания
Проведение магнитно-резонансной томографии невозможно, если в теле пациента установлены какие-либо металлические элементы, не подлежащие снятию. Такие как инсулиновая помпа, хирургические металлические скобки, искусственный водитель ритма. Это создаёт угрозу жизни человека: под воздействием ЭМП нарушается работа кардиостимуляторов, а фиксированные элементы-ферромагнетики могут смещаться в теле больного из-за нагревания под действием поля.
Беременность и кормление грудью являются противопоказаниями для МРТ с контрастированием, так как контраст может оказать пагубное влияние на плод и новорожденного.
Патология почек тоже является поводом отказаться от процедуры с контрастированием, так как нарушается процесс выведения контрастного вещества из организма.
Как правило, перед первой процедурой МРТ с применением контраста, проводится аллергическая проба, ввиду того, что у некоторых людей препарат может вызвать нежелательную аллергическую реакцию.
Можно ли проводить магнитно-резонансную томографию в детском возрасте? Да, это безопасно. Но условным ограничением является возраст до семи лет, так как всё исследование необходимо лежать неподвижно.
Симптомы опухолей средостения
В 40% случаев люди с опухолями в средостении не испытывают симптомов. В первую очередь это касается доброкачественных новообразований. Они становятся симптомными, когда достигают больших размеров и начинают сдавливать соседние органы, а до этого их обычно выявляют случайно во время рентгенографии грудной клетки по другому поводу. При злокачественных новообразованиях симптоматика выражена более ярко и нарастает быстрее. Проявления зависят от размеров, расположения опухоли, ее прорастания в окружающие ткани, наличия метастазов. Некоторые новообразования выделяют вещества, которые попадают в кровоток и влияют на работу других органов, вызывают паранеопластический синдром.
Симптомы неспецифичны: они встречаются при различных заболеваниях, и по ним невозможно точно сказать, имеется ли у пациента опухоль средостения. Диагноз можно установить только по результатам обследования. Возможные клинические проявления: боль в груди, одышка, кашель, нарушение глотания, повышение температуры тела, озноб, потливость по ночам, охриплость голоса, потеря веса без видимой причины, свистящее шумное дыхание (стридор), увеличение подкожных лимфатических узлов.
У некоторых пациентов встречаются симптомы, связанные со сдавлением большой опухолью нервных структур и крупных кровеносных сосудов:
- Синдром верхней полой вены — состояние, при котором нарушается отток крови от верхней части тела. Проявляется в виде головных болей и головокружений, отека шеи, лица, рук, покраснения (эритема) или синюшности (цианоз) кожи, покраснения белков глаз, набухания вен на шее, нарушения зрения. Если отток венозной крови нарушается очень сильно, возникает одышка, затруднения во время глотания, охриплость голоса. Может скапливаться жидкость в плевральной полости.
- Синдром Горнера развивается в результате сдавления нервов, которые соединяют головной мозг с глазами «обходным» путем, опускаясь в спинной мозг, а затем снова поднимаясь к голове. При этом на стороне поражения происходит опущение века, сужается зрачок и возникает сухость кожи в результате нарушения потоотделения. Аналогичная симптоматика развивается при некоторых злокачественных опухолях легкого.
- Парез гортани и диафрагмы в результате сдавления иннервирующих их нервов.
Опухоли средостения могут достигать гигантских размеров, вплоть до того, что занимают половину грудной клетки. При этом состояние больного сильно ухудшается. Большие новообразования способны приводить к деформации грудной клетки.
Опухоли вилочковой железы способны приводить к ряду эндокринных нарушений: синдрому Иценко-Кушинга (у 25–30% пациентов), синдрому Итона-Ламберта, гипертрофической остеоартропатии, эктопической продукции антидиуретического гормона. Известны случаи карциноидного синдрома, когда возникает выраженная синюшность кожи, приступы удушья, диарея. В редких случаях первыми симптомами опухолей тимуса становятся признаки метастазов в костях, коже, лимфатических узлах.
Наши врачи вам помогут
Оставьте свой номер телефона
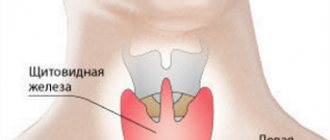
Первые признаки заболевания щитовидной железы
Начало заболеваний железы очень часто не сопровождается ярко выраженными симптомами. Поэтому в момент обращения к квалифицированному специалисту чаще всего в организме больного уже нарушен баланс тиреоидных гормонов.
Однако даже при значительном нарушении поставить адекватный диагноз не всегда является возможным, так как симптомы при заболеваниях щитовидки могут имитировать патологические процессы других органов. Именно поэтому опытный специалист назначает прохождение ультразвукового исследования и сдачу необходимых анализов, после чего можно будет поставить правильный диагноз и назначить эффективное лечение.
Признаки и симптомы
Первые признаки заболеваний щитовидной железы можно обнаружить невооруженным глазом даже при беглом взгляде на человека, пришедший на прием. Итак, рассмотрим основные симптомы, характерные для состояния, при котором в кровь человека поступает слишком много гормонов, вырабатываемых щитовидной железой:
- Больной испытывает постоянное чувство тревоги и беспокойства, а также нарушение сна, которое относится к типу бессонницы;
- Чрезмерная раздражительность. Очень часто происходит так, что изначально хорошее настроение резко становится плохим и наоборот. Иногда может возникать и чувство беспричинного страха;
- Пациентам бывает достаточно трудно усидеть на одном месте в течение длительного времени, им необходимо находиться в постоянном движении;
- Даже при повышенном аппетите пациенты продолжают терять массу тела, при этом многие отмечают постоянное чувство голода;
- Чрезмерное потоотделение, покраснение кожных покровов и блеск в глазах;
- Высокая температура тела, без каких-либо признаков инфекционного заболевания;
- Постоянные перепады артериального давления;
- Значительное снижение уровня холестерина в крови;
- Очень часто у пациентов возникает чувство нехватки воздуха;
- Неполноценная работоспособность кишечника провоцирует повышенное газообразование, тошноту, рвоту и понос;
- Уменьшение менструального цикла у представительниц слабого пола, иногда могут возникать проблемы, связанные с зачатием ребенка или же беременностью.
Такие признаки, как экзофтальм — пучеглазие и зоб указывают на запущенную стадию гипертиреоза, на начальной стадии они могут и не проявляться.
Следует остановиться на симптомах, которые характерны для недостаточной выработки гормонов железы. В некоторых отдельно взятых случаях такое нарушение может быть вызвано нехваткой поступления в организм человека микроэлементов, которые жизненно необходимы для синтеза тиреоидных гормонов. При гипотиреозе происходит замедление всех процессов обмена, для которого характерны следующие признаки:
- У пациентов наблюдается чувство слабости, утомляемости, апатии, депрессии и постоянной сонливости;
- Возникает заторможенность мыслительных процессов, и происходит снижение памяти. Многие пациенты жалуются на то, что им сложно сосредоточиться на чем-либо и тяжело выполнять работу, которая требует точности;
- Бледность и сухость кожных покровов. Очень часто наблюдается выпадение волос, которое приводит к облысению, что приносит массу неудобств как мужчинам, так и женщинам;
- У большинства пациентов можно наблюдать отечность лица и тела;
- Быстрое увеличение массы тела, несмотря на то, что пациент соблюдает низкокалорийную диету;
- Чувство зябкости, а также постоянно холодные кисти и стопы;
- Происходит замедление сердечного ритма, которое определяется специалистом при прослушивании;
- Понижение артериального давления, которое сопровождается головными болями, шумом в ушах и обмороками;
- Постоянное увеличение уровня холестерина в крови;
- Очень часто у пациентов пропадает аппетит;
- Плохая работоспособность кишечника, в результате чего больные страдают длительными запорами;
- Снижение иммунитета способствует частым простудным и инфекционным видам заболеваний;
- Снижается зрение и слух больных;
- Нарушение менструального цикла, когда наблюдаются скудные и нерегулярные выделения. А при очень низком уровне гормонов, которые вырабатывает щитовидная железа, критические дни исчезают вовсе;
- Мужское и женское бесплодие, а также неспособность к нормальному течению беременности при котором происходит самопроизвольное отторжение плода на раннем сроке.
Гипотиреоз может развиваться в течение месяцев и даже лет, и нарастание всех вышеперечисленных признаков происходит постепенно. Для этого вида болезни также характерно увеличение объемов шеи и зоб, однако, стоит отметить, что пучеглазие не проявляется.
Первые признаки заболеваний щитовидной железы могут быть обнаружены еще задолго до появления заметной деформации шеи. Такое состояние объясняется тем, что происходит давление растущей щитовидной железы на соседние окружающие ее ткани. Довольно часто при нормальном уровне гормонов, только эти характерные признаки помогают обнаружить патологический процесс.
К первоначальным признакам, на которые обращает внимание сам пациент относятся: затрудненное глотание, першение в горле и болезненные ощущения в области шеи. Как правило, при появлении подобных ощущений люди обращаются за квалифицированной помощью к опытному эндокринологу.
Необходимое лечение
Все симптомы имеют первичные и вторичные признаки заболевания щитовидной железы, на которые стоит обращать внимание, дабы избежать в дальнейшем проблем, связанных со здоровьем. Кроме того, вовремя обнаруженное отклонение подразумевает под собой успех от назначенного лечения.
Обычно при первых же жалобах пациента на плохое самочувствие, специалистом назначается прохождение ультразвукового исследования щитовидной железы, которое является одним из ведущих методов определения наличия различного рода проблем.
Стоит отметить, что лечение щитовидной железы представляет собой процесс, который несет в себе индивидуальный характер, и здесь не поможет самодеятельность. Не стоит заниматься самолечением и полагаться на удачу, в настоящее время заболевания, связанные с железой достаточно изучены, главное, вовремя записаться на прием.
Помните, что признак заболевания щитовидной железы, обнаруженный на ранней стадии своего развития, довольно легко поддается медикаментозному лечению без хирургического вмешательства. Если специалист выпишет направление на проведение операции по удалению щитовидной железы, то не нужно пугаться, благодаря современным лекарственным препаратам пациенты, перенесшие процедуру, продолжают жить активной и полноценной жизнью.
Людям, которые не желают иметь какие-либо проблемы со щитовидной железой, врачи рекомендуют один раз в год проходить необходимое исследование, и сдавать кровь на определение уровня гормонов. Не менее важно пересмотреть свой привычный образ жизни и начать правильно питаться продуктами, в которых содержится достаточное количество всех необходимых микроэлементов.
Только такой отвар запустит РЕГЕНЕРАЦИЮ щитовидной железы
Зоб пропадет уже через 3 дня! Это средство стало сенсацией в лечении щитовидной железы!
Методы диагностики
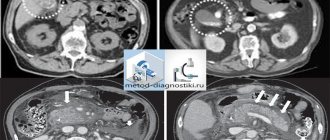
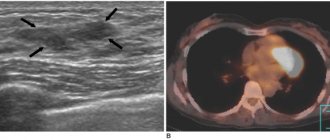
Зачастую опухоль в средостении выявляют с помощью рентгенографии. Снимки в передней и боковой проекциях позволяют оценить размеры, форму и локализацию новообразования. Более подробную информацию помогает получить компьютерная томография (КТ) с внутривенным контрастированием. Ее применяют как стандартный уточняющий метод диагностики. Выполняют КТ грудной и брюшной полости, таза.
Магнитно-резонансная томография показана при больших размерах опухолей, подозрении на сосудистые образования и патологии крупных сосудов, увеличении лимфатических узлов, поражениях сердца. При подозрении на наличие очагов в головном мозге выполняют КТ или МРТ головы с контрастированием.
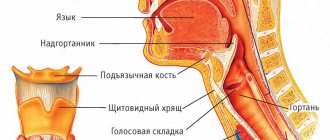
Трахеобронхоскопия (эндоскопическое исследование трахеи и бронхов) помогает выявить прорастание опухоли в дыхательные пути или их сдавление извне. Отдаленные метастазы и поражение лимфатических узлов можно выявить с помощью ультразвукового исследования.
Наиболее современный и эффективный метод выявления метастазов злокачественных опухолей — ПЭТ/КТ. Во время позитронно-эмиссионной томографии пациенту внутривенно вводят специальный радиофармпрепарат и выполняют снимки с помощью ПЭТ-сканера. Препарат накапливается в опухолевых очагах и контрастирует их на снимках. С помощью ПЭТ/КТ можно сразу «просканировать» весь организм на наличие метастазов.
При подозрении на метастазы в костях выполняют остеосцинтиграфию. Это исследование также предполагает применение радиофармпрепаратов.
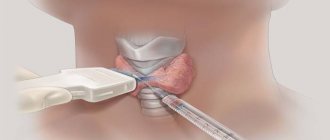
Обследование при опухолях средостения обязательно включает проведение биопсии. Врач должен получить образец ткани патологического образования для исследования в лаборатории. Забор материала можно провести разными способами:
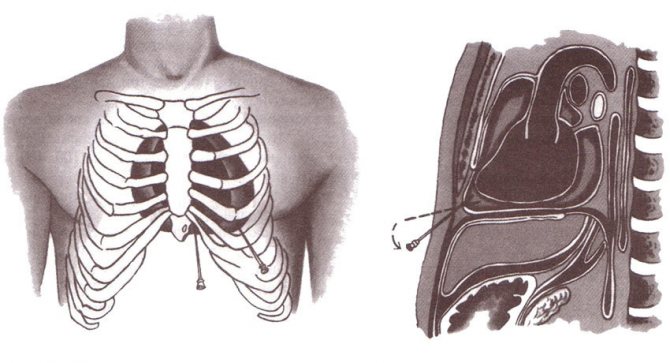
- Пункционную биопсию проводят с помощью иглы. В зависимости от локализации, ее можно выполнить через грудную стенку под контролем КТ или УЗИ (трансторакально — точность диагностики достигает 70–95%), во время эндоскопических процедур: трансбронхиально (через стенку бронха), трансэзофагеально (через стенку пищевода).
- Во время бронхоскопии — специальным инструментом, если опухоль прорастает в стенку бронха.
- Во время медиастиноскопии — эндоскопического исследования средостения через разрез в яремной выемке (над грудиной) или в промежутке между вторым и третьим ребрами слева от грудины (операция Чемберлена).
В лаборатории проводят гистологическое, а также иммуногистохимическое исследование. Это помогает оценить характер образования и установить его гистологический тип.
В клинике Медицина 24/7 проводятся все современные виды диагностики. Наши врачи максимально оперативно установят точный диагноз и назначат наиболее эффективное лечение в соответствии с современными международными протоколами.
Узнать больше о диагностике опухолей средостения
Показания и противопоказания к проведению МРТ грудной клетки
Магнитно-резонансная диагностика проводится с помощью воздействия на тело человека магнитных полей. Высокочастотные ответные импульсы тканей, подвергшихся воздействию электромагнитного излучения, преобразуются датчиками в компьютерное послойное изображение, посредством которого врач может рассмотреть внутренние органы.
МРТ грудной клетки и средостения может быть рекомендовано в следующих случаях:
- подозрение на новообразования (в том числе раковые) в легких;
- определение вовлечения прилегающих тканей в патологический процесс (при исследовании злокачественных опухолей);
- оценка анатомического строения сердца при подозрении на патологию;
- оценка кровотока миокарда после перенесенного инфаркта или микроинфаркта, динамики кровотока в отделах сердца;
- диагностика воспалений лимфоузлов;
- диагностика заболеваний позвоночника в области средостения, оценка состояния мышц и жировой ткани;
- оценка состояния перикарда;
- уточняющая диагностика заболеваний, выявленных ранее с помощью других методов.
Врачи назначают МРТ органов грудной клетки не часто, в основном для дифференциальной диагностики. Для исследования сосудов и артерий проводят МРТ с контрастным веществом — магнитно-резонансную ангиографию.
Несмотря на неинвазивность, безболезненность и относительную легкость проведения процедуры, стоит помнить, что и у нее есть противопоказания. МРТ нельзя проводить людям с установленными искусственными клапанами сердца, стентами в сосудах, с кардиостимуляторами, инсулиновой помпой и другими имплантированными электронными устройствами. С осторожностью (только по предписанию врача) МРТ проводят во время беременности, лактации, при психических расстройствах и клаустрофобии.
Это важно Для магнитно-резонансной ангиографии противопоказанием является аллергия на контрастное вещество.
Как проходит процедура?
Используемый для МРТ аппарат является, по сути, большой трубой в виде цилиндра, окруженного магнитом. Пациент ложится на специальный стол, на котором проводят обследование. Стол задвигается внутрь трубы. Если одни аппараты полностью поглощают стол, то другие лишь частично или вовсе открыты по бокам. Больного закрепляют на столе удобрыми валиками и ремнями.
В соседнем помещении располагается вся аппаратура, получающая информацию с прибора. Магнит испускает радиоволны, а потому не наносит никакого вреда человеку. Получаемые сигналы обрабатываются и превращаются в определенное количество снимков.
Если необходимо применение контрастного вещества, то его вводят в вену с помощью катетера и в результате специалист получает дополнительные снимки с новой информацией. После завершения обследования катетер убирается, а пациент дожидается результатов.
Обычно процедура длится примерно час, в зависимости от исследуемых областей. Нужно отметить, что никакой боли человек не чувствует, может ощущаться лишь дискомфорт от неподвижного лежания. Кроме того, возможно местное повышение температуры в тех участках тела, которые обследует прибор.
Если пациента беспокоят стуки и шумы аппарата, то можно вставить беруши или надеть наушники. В ряде центров даже специально включают расслабляющую музыку, чтобы людям было проще переносить процедуру. Если не вводились никакие успокоительные, то организму не придется восстанавливаться после МРТ, можно сразу привычно питаться и возвращать свой образ жизни.
После использования контраста крайне редко наблюдаются такие побочные эффекты, как боль, тошнота, аллергические реакции в виде зуда или крапивницы. Если подобное имеет место быть, нужно обязательно уведомить врача, чтобы поучить необходимую помощь.
Если обследование с контрастом назначается кормящей матери, ей нужно запомнить, что в течение следующих 48 часов кормить малыша грудью не стоит (хотя достоверных сведений о вреде МРТ грудной клетки нет до сих пор).
Все полученные результаты изучаются радиологом – специалистом, который и проводит все обследование. Именно он оформляет и формулирует полное заключение, ставит подпись и отправляет лечащему врачу. Если результаты оказываются сомнительными, не все снимки информативными, то лечащий доктор может отправить человека на повторное исследование. То же самое делается при необходимости динамического наблюдения за патологией.