| Железодефицитная анемия | |
| Эритроциты | |
| МКБ-10 | 50. |
| МКБ-9 | 280280 |
| DiseasesDB | 6947 |
| MedlinePlus | 000584 |
| eMedicine | med/1188 |
| MeSH | D018798 |
Железодефици́тная анеми́я
(ЖДА) — гематологический синдром, характеризующийся нарушением синтеза гемоглобина вследствие дефицита железа и проявляющийся анемией и сидеропенией. Основными причинами ЖДА являются кровопотери и недостаток богатой гемом пищи и питья.
Содержание
- 1 Классификация
- 2 Этиология 2.1 Кровопотери различного генеза
- 2.2 Несбалансированное питание
- 2.3 Нарушение усвоения железа
- 4.1 Прелатентный дефицит железа в организме
- 5.1 Клинический анализ крови
Этиология
Причиной дефицита железа является нарушение его баланса в сторону преобладания расходования железа над поступлением, наблюдаемое при различных физиологических состояниях или заболеваниях:
- кровопотери различного генеза;
- повышенная потребность в железе;
- нарушение усвоения железа;
- врождённый дефицит железа;
- нарушение транспорта железа вследствие дефицита трансферрина[1].
Кровопотери различного генеза
Повышенное расходование железа, вызывающее развитие гипосидеропении, чаще всего связано с кровопотерей или с усиленным его использованием при некоторых физиологических состояниях (беременность, период быстрого роста). У взрослых дефицит железа развивается, как правило, вследствие кровопотери. Чаще всего к отрицательному балансу железа приводят постоянные небольшие кровопотери и хронические скрытые кровотечения (5 — 10 мл/сут). Иногда дефицит железа может развиться после однократной массивной потери крови, превышающей запасы железа в организме, а также вследствие повторных значительных кровотечений, после которых запасы железа не успевают восстановиться.
Различные виды кровопотерь, приводящие к развитию постгеморрагической железодефицитной анемии, по частоте распределяются следующим образом: на первом месте находятся маточные кровотечения, затем кровотечения из пищеварительного канала. Редко сидеропения может развиться после повторных носовых, легочных, почечных, травматологических кровотечений, кровотечений после экстракции зубов и других видах кровопотерь. В отдельных случаях к дефициту железа, особенно у женщин, могут приводить частые кроводачи у доноров, лечебные кровопускания при гипертонической болезни и эритремии. Встречаются железодефицитные анемии, развивающиеся вследствие кровотечений в закрытые полости с отсутствием последующей реутилизации железа (гемосидероз легких, эктопический эндометриоз, гломические опухоли).
По статистическим данным, у 20 — 30 % женщин детородного возраста наблюдается скрытый дефицит железа, у 8 — 10 % обнаруживается железодефицитная анемия. Основной причиной возникновения гипосидероза у женщин, кроме беременности, являются патологическая менструация и маточные кровотечения. Полименорея может быть причиной уменьшения запасов железа в организме и развития скрытого дефицита железа, а затем и железодефицитной анемии. Маточные кровотечения в наибольшей мере увеличивают объем кровопотери у женщин и способствуют возникновению железодефицитных состояний. Существует мнение о том, что фибромиома матки, даже при отсутствии менструальных кровотечений, может привести к развитию дефицита железа. Но чаще причиной анемии при фибромиоме является повышенная кровопотеря.
Второе место по частоте среди факторов, вызывающих развитие постгеморрагической железодефицитной анемии, занимают кровопотери из пищеварительного канала, которые часто имеют скрытый характер и трудно диагностируются. У мужчин это вообще основная причина возникновения сидеропении. Такие кровопотери могут быть обусловлены заболеваниями органов пищеварения и болезнями других органов. Нарушения баланса железа могут сопровождать повторные острые эрозивные или геморрагические эзофагиты и гастриты, язвенная болезнь желудка и двенадцатиперстной кишки с повторными кровотечениями, хронические инфекционные и воспалительные заболевания пищеварительного канала. При гигантском гипертрофическом гастрите (болезни Менетрие) и полипозном гастрите слизистая оболочка легко ранима и часто кровоточит. Частой причиной скрытых труднодиагностируемых кровопотерь является грыжа пищевого отверстия диафрагмы, варикозное расширение вен пищевода и прямой кишки при портальной гипертензии, геморрой, дивертикулы пищевода, желудка, кишок, протока Меккеля, опухоли. Легочные кровотечения — редкая причина развития дефицита железа. К развитию дефицита железа иногда могут приводить кровотечения из почек и мочевых путей. Очень часто сопровождаются гематурией гипернефромы.
В некоторых случаях кровопотери различной локализации, являющиеся причиной железодефицитной анемии, связаны с гематологическими заболеваниями (коагулопатиями, тромбоцитопениями и тромбоцитопатиями), а также с поражением сосудов при васкулитах, коллагенозах, болезни Рандю — Вебера — Ослера, гематомах.
Иногда железодефицитная анемия, обусловленная кровопотерей, развивается у новорождённых и грудных детей. Дети в значительно большей степени чувствительны к кровопотере, чем взрослые. У новорождённых потеря крови может быть следствием кровотечения, наблюдавшегося при предлежании плаценты, её повреждении при кесаревом сечении. Другие труднодиагностируемые причины кровопотери в период новорожденности и грудном возрасте: кровотечения из пищеварительного канала при инфекционных заболеваниях кишок, инвагинации, из дивертикула Меккеля. Значительно реже дефицит железа может возникать при недостаточном его поступлении в организм.
Несбалансированное питание
Дефицит железа алиментарного происхождения может развиться у детей и взрослых при недостаточном его содержании в пищевом рационе, что наблюдается при хроническом недоедании и голодании, при ограничении питания с лечебной целью, при однообразной пище с преимущественным содержанием жиров и сахаров. У детей может наблюдаться недостаточное поступление железа из организма матери как следствие железодефицитной анемии во время беременности, преждевременных родов, при многоплодности и недоношенности, преждевременной перевязке пуповины до прекращения пульсации.
Нарушение усвоения железа
Длительное время считали основной причиной развития дефицита железа отсутствие хлористоводородной кислоты в желудочном соке. Соответственно выделяли гастрогенную или ахлоргидрическую железодефицитную анемию. В настоящее время установлено, что ахилия может иметь только дополнительное значение в нарушении всасывания железа в условиях повышенной потребности в нем организма. Атрофический гастрит с ахилией возникает вследствие дефицита железа, обусловленного снижением активности ферментов и клеточного дыхания в слизистой оболочке желудка.
К нарушению всасывания железа могут приводить воспалительные, рубцовые или атрофические процессы в тонкой кишке, резекция тонкой кишки. Существует ряд физиологических состояний, при которых потребность в железе резко увеличивается. К ним относятся беременность и лактация, а также периоды усиленного роста у детей. Во время беременности расходование железа резко повышается на потребности плода и плаценты, кровопотерю при родах и лактацию. Баланс железа в этот период находится на грани дефицита, и различные факторы, уменьшающие поступление или увеличивающие расход железа, могут приводить к развитию железодефицитной анемии.
В жизни ребенка существует два периода, когда наблюдается повышенная потребность в железе. Первый период — это первый — второй год жизни, когда ребёнок быстро растёт. Второй период — это период полового созревания, когда снова наступает быстрое развитие организма, у девочек появляется дополнительный расход железа вследствие менструальных кровотечений.
Железодефицитная анемия иногда, особенно в грудном и пожилом возрасте, развивается при инфекционных и воспалительных заболеваниях, ожогах, опухолях, вследствие нарушения обмена железа при сохранённом его общем количестве.
Согласно статистике, в России малокровие (по-научному — анемия) выявляется у 90% женщин и 30% детей.
Почему эритроциты побледнели?
Часть 1. Лабораторная диагностика и симптоматика анемии
Слово эритроцит дословно переводится, как красная клетка. Эритроциты должны быть красными.
Но иногда они окрашены бледнее. Почему? — Наиболее частая причина –железодефицитная анемия (ЖДА). Сразу ясно, что речь пойдёт о состоянии, связанном с недостатком в организме железа. Так что первая часть термина указывает на причину.
А что такое анемия? — Большинство знает, что это снижение содержания в крови (точнее – в единице объёма крови) эритроцитов и гемоглобина. Или только гемоглобина.
Хотя дословный перевод слова анемия – малокровие, на самом деле, при анемии общее количество крови в организме не снижается.
Дефицит железа – это только одна из возможных причин анемий. Встречаются и другие. Но рассмотрим мы только железодефицитные состояния. Потому что эта причина наиболее частая. И потому что иначе информация будет плохо восприниматься из-за слишком большого объёма.
Точный диагноз железодефицитной анемии ставится только по данным лабораторных исследований.
Прежде всего, нас интересует гемоглобин. Гемоглобин – красный пигмент, содержащийся в эритроцитах. Это сложное вещество, каждая молекула которого имеет белковую часть – глобин и небелковую – гем. В каждой молекуле гемоглобина имеется 4 аминокислотные цепи и 4 гема. В центре каждого гема имеется двухвалентный атом железа. Именно в этом месте гемм может подсоединять кислород или углекислый газ. Так что каждая молекула гемоглобина, имея 4 гема, способна фиксировать на себе 4 молекулы кислорода или 4 молекулы углекислого газа.
Гемоглобин – можно себе представить, как автомобильное кресло с фиксацией для пассажиров — кислорода и углекислого газа. Поэтому гемоглобин играет такую важную роль в организме.
Что же мы будем иметь в результатах анализа крови на гемоглобин при анемии?
Нормальные показатели гемоглобина (Hb):
мужчины – 130 -160 г/л
женщины – 120 – 140 г/л
Меньше – анемия.
Затем интересуемся в анализе количеством эритроцитов.
Ведь именно они содержат в себе гемоглобин. В норме свободного внеклеточного гемоглобина в крови нет. Поэтому бесклеточная часть крови (плазма) бесцветная или слегка желтоватая. Эритроциты являются средством транспорта для кислорода и углекислого газа. Можно представить их себе, как такси для этих газов с креслами-фиксаторами (молекулами гемоглобина), движущиеся по дорогам организма – артериям и венам.
Правда, относительно недавно было установлено, что роль эритроцитов в организме переносом кислорода и углекислого газа не исчерпывается. Они принимают участие в иммунных реакциях, свёртывании крови, обезвреживании токсичных веществ, поддержании кислотно-щелочного равновесия в организме и в переносе некоторых очень важных для деятельности организма веществ. Так что анемия вредит организму гораздо больше, чем это представлялось исследователям пол века назад.
Нормальное содержание эритроцитов в крови:
мужчины – 4,5 – 5,5 Х 10 в 12 степени клеток/л
женщины – 3,7 – 4,7 Х 10 в 12 степени клеток/л
Меньше – анемия.
Ещё при железодефицитной анемии иногда бывают микроцитоз (эритроциты по величине меньше обычного) и анизоцитоз (эритроциты разной величины). Это иногда дополнительно отмечают в результатах анализа.
Цветовой показатель (отношение концентрации гемоглобина в крови к числу эритроцитов.) Единицы относительные. Определяют, нормальное ли количество гемоглобина в эритроците.
Норма колеблется по отношению к средней величине (1,0), она составляет 0,86 – 1,05.
Если количество эритроцитов и гемоглобин при железодефицитной анемии снижаются параллельно, то цветовой показатель будет нормальным. Если гемоглобин снижен больше, чем количество эритроцитов, то эритроциты будут окрашены бледнее (гипохромия) – цветовой показатель снизится. Если эритроциты будут меньше по размеру, цветовой показатель тоже будет ниже, т.к. в меньший эритроцит помещается меньше гемоглобина. В жизни встречаются все три варианта. Но более окрашенными при этом виде анемии эритроциты быть не могут.
Сейчас клинические анализы крови часто делают с помощью автоматических гематоанализаторов. И тогда в распечатанных результатах отражены более точные (количественные) подсчёты и имеются английские аббревиатуры.
MCV- средний объём эритроцита. Норма – 80 – 85 фемтолитр. При ЖДА показатель может быть нормальным или меньше. Количественное выражение микроцитоза.
MCH – среднее содержание гемоглобина в эритроците в абсолютных единицах. Норма – 27 – 31. При ЖДА обычно ниже нормы. Соответствует цветовому показателю, но точнее.
MCHC – средняя концентрация гемоглобина в эритроците. Норма – 320 – 370 г/л. При ЖДА ниже нормы. Это самый точный показатель. Точность 85%.
При выявлении таких изменений в анализах, чтобы подтвердить наличие в организме железодефицита, делают анализ крови на сывороточное железо.
Норма сывороточного железа при взятии крови из вены – 12-26 мкмоль/л.При железодефицитной анемии меньше.
Норма железосвязывающей способности сыворотки крови 4,23 – 66,7 мкмоль/л. При ЖДА — больше. Почему? – Специальный белок-то для переноса железа в крови есть, но самого железа мало. Поэтому часть молекул белка не заняты железом и способны связывать добавленное искусственно в образец железо.)
Почему важно убедиться в наличии дефицита железа в организме? Есть всё-таки пусть и значительно более редкие другие состояния с гипохромией эритроцитов. Например, отравление свинцом или гипотиреоз.
Симптоматика железодефицитных анемий:
Анемия – не ветрянка, при которой бывает характерная сыпь, не воспалительное заболевание органов дыхания, при которых бывает кашель. Для анемии специфических симптомов нет. Одни и те же симптомы могут встречаться и при анемии, и при различных других заболеваниях. И всё же. Есть признаки, которые, если ничего другого нет, заставляют заподозрить анемию, и при которых желательно сделать клинический анализ крови.
Бледность лица (которая может быть заметна, несмотря на макияж), бледность слизистых оболочек. Можно сделать такую пробу. Оттянуть вниз и несколько отвернуть нижнее веко. Тогда будет четко видно, что слизистая на внутренней поверхности века очень бледная. Могут беспокоить шум или звон в ушах, головокружение вплоть до обмороков, низкая работоспособность, быстрая утомляемость, сердцебиения, признаки снижения иммунитета – частые вирусные инфекции.
Эти признаки характерны для любой анемии. Но интересующая нас сейчас анемия связана с дефицитом железа. А железо нужно организму не только для синтеза гемоглобина. Оно входит в состав ряда ферментов. Поэтому при железодефицитных состояниях могут быть и некоторые другие симптомы. Сухость и шелушение кожи, особенно на коленях и локтях, трещины на пятках, слоистость и ломкость ногтей, «исчерченность» ногтей, усиление выпадения волос, заеды (трещины в углах рта), кровоточивость дёсен, хронические гастриты, мышечная слабость, недержание мочи при кашле, смехе, в ночное время. Дисфункция печени и небольшая интоксикация, астения (немотивированная слабость), сонливость, ухудшение памяти, раздражительность, депрессия (пониженное настроение), извращение вкуса (хочется есть мел, известку, что-то кислое), извращение обоняния (нравятся резкие запахи типа ацетона, выхлопных газов), могут возникнуть нарушения ритма сердца, сердечная недостаточность, снижение функции щитовидной железы.
Особенно значительно страдают при анемии от недостатка кислорода такие органы, как сердце и мозг. А если из-за атеросклеротического сужения сосудов этот дефицит был и до анемии? — Тогда дело обстоит ещё хуже, повышается риск инфарктов миокарда и инсультов.
И это только основное. Хотя, конечно, весь этот симптомокомплекс в выраженной форме встречается в случаях, если анемия значительная и существует у человека относительно давно. Однако какие-то микросимптомы могут присутствовать, но остаться незамеченными. Иногда не особенно внимательный к себе человек на подобные «мелочи» внимания, к сожалению, не обращает. И анемия выявляется случайно при сдаче клинического анализа крови совсем по другому поводу.
Если выявлена железодефицитная анемия, конечно, принимаются меры, чтобы запас железа в организме увеличить и таким образом анемию ликвидировать. Но все наши меры могут оказаться не эффективными, если не найти причину анемии и, по возможности, её не устранить.
Часть 2. Возможные причины и схема обследования при анемии
Каковы возможные причины железодефицитных анемий?
Их можно разбить на три большие группы.
Железо каким-то образом больше обычного теряется организмом.
Железо больше, чем обычно, расходуется.
Железо в недостаточном количестве поступает в организм.
Займёмся первой группой. Это кровопотери. Они могут быть массивными. Однократными, но опасными для жизни. А могут быть крошечными, незаметными, но или частыми, или постоянными.
Кровотечения после травм. Бывают опасными. Хотя менее опасными, если они наружные, заметные. В этих случаях пациент быстро попадает к хирургу, и принимаются экстренные меры. Хуже, если кровотечение внутреннее. Бывало, что врачи их сразу не обнаруживали. Опасно внутричерепное кровотечение, сдавливающее мозговую ткань. Но не только. Мне в практике встречались кровотечения от внутренних разрывов селезёнки и печени. Короче: если после травмы у Вас нарастают симптомы анемии (см. выше) – срочно к врачу! При сильных внутренних (и наружных, естественно, тоже) кровотечениях бывает моментальное падение артериального давления и частый слабый пульс, обмороки или глубокая потеря сознания, человек сильно бледнеет, выступает холодный пот.
Сильные внутренние кровотечения опасные для жизни бывают при внематочной беременности, когда рвётся беременная маточная труба. Иногда болей при этом нет, а всё сразу начинается с обморока и резкого падения артериального давления. Поэтому при каких-то неопределённых признаках беременности надо обязательно наблюдаться у гинеколога.
Сильные внутренние кровотечения опасные для жизни могут быть при язвенной болезни желудка и 12-перстной кишки. Характерно то, что при сильных желудочных кровотечениях может не быть болей. А если боль была раньше, она проходит. Ведь язву (по сути – ранку) в желудке с обнаженными нервными окончаниями выделяющаяся кровь защищает от разъедающего действия соляной кислоты желудочного сока.
Но анемию могут вызывать и длительные капельные подкравливания. Чаще всего, источники – желудочно-кишечный тракт и у женщин — гинекологическая патология.
Это язвы и эрозии желудка и 12-перстной кишки, опухоли желудка, кишечника, геморрой.
У женщин причиной железодефицитных состояний могут быть обильные и/или длительные менструации (более 5 дней), эрозии шейки матки, опухоли шейки и тела матки, яичников, кисты яичников; эндометриоз. Постоянные носовые кровотечения и кровотечения из дёсен тоже могут вызывать анемии.
Железо вообще довольно плохо усваивается организмом. И после кровопотерь железодефицит может оставаться годами. Ведь в сутки при обычном питании в лучшем случае усваивается столько железа, сколько его теряется с одной чайной ложкой крови. Поэтому причиной такой анемии могут быть когда-то несколько лет назад перенесенные кровотечения после абортов и в родах. Могут быть длительные анемии после хирургических операций.
Вторая группа. Больший расход железа бывает при беременности и кормлении грудью.
Третья группа. Недостаток поступления железа в организм бывает при неполноценном питании. Из животной пищи железо усваивается лучше. Потому что в ней содержится, так называемое, гемовое железо. Из растительной пищи даже с относительно высоким содержанием железа (гречневая каша, гранаты и др.) железо усваивается хуже и только в присутствии большого количества аскорбиновой кислоты. Потому что в растительной пище оно не гемовое. Поэтому анемии часто встречаются у вегетарианцев, особенно у веган, которые не употребляют не только мясо, но и молочные продукты и яйца. И довольствуются исключительно растительной пищей.
Нарушение усвоения железа. Плохо всасывается железо из желудочно-кишечного тракта при атрофических (с истончением слизистой оболочки и снижением секреции желудочного сока) гастритах. Хотя всасывание идёт не в желудке, а в 12-перстной и тонкой кишках. И кислотность желудочного сока тут не причём, а вот недостаток в желудочном соке особого вещества – гастроферрина препятствует усвоению железа в кишечнике. При дефиците железа в организме ферментативная недостаточность желудочного сока усиливается. И т.д. Образуется, так называемый, порочный круг. Хуже всасывается железо при дисбактериозах кишечника.
Глисты, особенно ленточные сами потребляют железо и, кроме того, вызывают микрокровотечения.
За одно я назову часто встречающиеся факторы, которые в определённой степени мешают усвоению железа. Каждый из них вызвать значительную анемию не может, а вот в комплексе усугубить ситуацию, мешать лечить анемию могут.
«Железо — не редкий микроэлемент: им богаты многие продукты — гречка, гранаты, бобовые, петрушка, горох, чернослив, курага и т. д. (см. инфографику), — рассказывает Сергей Вялов, кандидат медицинских наук, гастроэнтеролог-гепатолог Европейского медицинского центра. — Но из пищи усваивается до 1,5 мг только двухвалентного железа (им богаты мясные продукты). В растительной пище содержится железо трёхвалентное, которое в организме должно преобразоваться в двухвалентное. Но этот процесс не всегда проходит гладко — при низкой кислотности желудка, например, железо из растительных продуктов в организме вообще не задерживается».
Мешают всасыванию железа бобовые, отруби, кукуруза, пшеница (не мука, цельные зерна), продукты, содержащие танин (чай, кофе), продукты, содержащие фосфаты и кальций (молочные), оксалаты (зелень). Мешают усваиваться железу препараты магния и алюминия, эстрогены (женские половые гормоны).
И так, у вас железодефицитная анемия, никаких видимых причин нет. Что искать будем?
1. Ищем патологию желудочно-кишечного тракта. Обратите внимание на стул. Если кровотечение из нижних отделов желудочно-кишечного тракта в нём может быть примесь алой крови. Если из верхних – кровь переварится, и стул будет темнее, чем обычно. Классически – виде дёгтя, совсем черный. Если это есть – расскажите об этом гастроэнтерологу. А может быть, ничего не будет видно, потому что кровь выделяется понемножку.
На всякий случай надо сделать анализ кала на скрытую кровь. Причём раза три.
А ещё, чтобы не терять время, надо сразу взять направления на анализ кала на яйца глист и на дисбактериоз.
Возьмите у гастроэнтеролога направления на фиброгастроскопию (эндоскопическое исследование пищевода и желудка), фиброколоноскопию (исследование с помощью оптики толстой кишки), ирригоскопию (рентгеновское исследование тонкой кишки). Обратитесь к проктологу для исключения геморроя и опухоли прямой кишки.
Надо так же сделать УЗИ-обследование органов брюшной полости.
Женщинам надо обратиться к гинекологу. Пройти гинекологический осмотр, УЗИ органов малого таза.
И последнее: советую ещё обследоваться на предмет возможной почечной патологии. Сделать анализы мочи клинические, по Нечипоренко, сделать биохимические анализы крови на функцию почек, сделать УЗИ почек. Хотя эти анемии не относятся к железодефицитным, они бывают при хронических недиагностированных пиелонефритах очень часто. В этих случаях снижение гемоглобина крови связано с тем, что больные почки не вырабатывают достаточно стимулятора синтеза гемоглобина – гемопоэтина. А изменения в анализах при анемии не всегда бывают строго классическими, как по учебнику. И лаборатории могут работать с разной степенью точности. Да и две и более причин анемии тоже могут сочетаться.
Другие причины анемий, к счастью, встречаются гораздо реже. Так что сейчас мы ограничились только железодефицитными анемиями.
Таким образом, как вы понимаете, установление причины анемии может быть очень простым, а может быть и очень сложной задачей.
Ликвидируя дефицит железа, главное — не переусердствовать. Избыток его ещё хуже.
«Симптомы избытка железа сходны с признаками гепатита — желтушное окрашивание кожи, склер, нёба и языка, зуд, увеличение печени, — рассказывает Александр Гаврилов, кандидат медицинских наук, член Института функциональной медицины (IFM, США). — Нарушается сердечный ритм, люди бледнеют и худеют. При избытке молекулы железа окисляются и повреждают ткани, провоцируя рак кишечника, печени, лёгких». Устранить избыток железа сложнее, чем недостаток. Если лекарства не помогают, врачи прибегают даже к дедовскому способу — флеботомии (кровопусканию).
Постоянная ссылка на это сообщение: https://vitnik.ru/eritrotsitik-poblednel.htm
Патогенез
Железодефицитная анемия связана с физиологической ролью железа в организме и его участием в процессах тканевого дыхания. Оно входит в состав гема — соединения, способного обратимо связывать кислород. Гем представляет собой простетическую часть молекулы гемоглобина и миоглобина. В депонировании железа в организме основное значение имеет ферритин и гемосидерин. Транспорт железа в организме осуществляет белок трансферрин (сидерофилин).
Организм только в незначительной степени может регулировать поступление железа из пищи и не контролирует его расходование. При отрицательном балансе обмена железа вначале расходуется железо из депо (латентный дефицит железа), затем возникает тканевый дефицит железа, проявляющийся нарушением ферментативной активности и дыхательной функции в тканях, и только позже развивается железодефицитная анемия.
Клиническая картина и стадии развития болезни
ЖДА является последней стадией дефицита железа в организме. Клинических признаков дефицита железа на начальных стадиях нет, и диагностика предклинических стадий железодефицитного состояния стала возможной лишь благодаря развитию методов лабораторной диагностики. В зависимости от выраженности дефицита железа в организме различают три стадии:
- прелатентный дефицит железа в организме;
- латентный дефицит железа в организме;
- железодефицитная анемия.
Прелатентный дефицит железа в организме
На этой стадии в организме происходит истощение депо. Основной формой депонирования железа является ферритин — водорастворимый гликопротеиновый комплекс, который содержится в макрофагах печени, селезенки, костного мозга, в эритроцитах и сыворотке крови. Лабораторным признаком истощения запасов железа в организме является снижение уровня ферритина в сыворотке крови. При этом уровень сывороточного железа сохраняется в пределах нормальных значений. Клинические признаки на этой стадии отсутствуют, диагноз может быть установлен лишь на основании определения уровня сывороточного ферритина.
Латентный дефицит железа в организме
Если не происходит адекватного восполнения дефицита железа на первой стадии, наступает вторая стадия железодефицитного состояния — латентный дефицит железа. На этой стадии в результате нарушения поступления необходимого количества металла в ткани отмечается снижение активности тканевых ферментов (цитохромов, каталазы, сукцинатдегидрогеназы и др.), что проявляется развитием сидеропенического синдрома. К клиническим проявлениям сидеропенического синдрома относится извращение вкуса, пристрастие к острой, соленой, пряной пище, мышечная слабость, дистрофические изменения кожи и придатков и др.
На стадии латентного дефицита железа в организме более выражены изменения в лабораторных показателях. Регистрируются не только истощение запасов железа в депо — снижение концентрации ферритина сыворотки, но и снижение содержания железа в сыворотке и белках-переносчиках.
Сывороточное железо — важный лабораторный показатель, на основании которого возможно проведение дифференциальной диагностики анемий и определение тактики лечения. Но следует помнить, что делать выводы о содержании железа в организме лишь по уровню сывороточного железа нельзя. Во-первых, потому что уровень сывороточного железа подвержен значительным колебаниям в течение суток, зависит от пола, возраста и др. Во-вторых, гипохромные анемии могут иметь различную этиологию и патогенетические механизмы развития, и определение лишь уровня сывороточного железа не дает ответа на вопросы патогенеза. Так, если при анемии отмечается снижение уровня сывороточного железа наряду со снижением ферритина сыворотки, это свидетельствует о железодефицитной этиологии анемии, и основной тактикой лечения является устранение причин потери железа и восполнение его дефицита. В другом случае сниженный уровень сывороточного железа сочетается с нормальным уровнем ферритина. Это встречается при железоперераспределительных анемиях, при которых развитие гипохромной анемии связано с нарушением процесса высвобождения железа из депо. Тактика лечения перераспределительных анемий будет совершенно другой — назначение препаратов железа при данной анемии не только нецелесообразно, но может причинить вред больному.
Общая железосвязывающая способность сыворотки (ОЖСС) — лабораторный тест, который дает возможность определить степень так называемого «Fe-голодания» сыворотки. При определении ОЖСС в исследуемую сыворотку добавляют определенное количество железа. Часть добавленного железа связывается в сыворотке с белками-переносчиками, а железо, которое не связалось с белками, удаляют из сыворотки и определяют его количество. При железодефицитных анемиях сыворотка пациента связывает больше железа, чем в норме, — регистрируется увеличение ОЖСС.
Насыщение трансферрина железом, %. Основным белком-переносчиком железа в сыворотке крови является трансферрин. Синтез трансферрина происходит в печени. Одна молекула трансферрина может связать два атома железа. В норме насыщение трансферрина железом составляет около 30 %. На этапе латентного дефицита железа в организме происходит снижение насыщения трансферрина железом (менее 20 %).
Железодефицитная анемия
Железодефицитное состояние зависит от степени дефицита железа и скорости его развития и включает признаки анемии и тканевого дефицита железа (сидеропении). Явления тканевого дефицита железа отсутствуют лишь при некоторых железодефицитных анемиях, обусловленных нарушением утилизации железа, когда депо переполнены железом. Таким образом, железодефицитная анемия в своем течении проходит два периода: период скрытого дефицита железа и период явной анемии, вызванной дефицитом железа. В период скрытого дефицита железа появляются многие субъективные жалобы и клинические признаки, характерные для железодефицитных анемий, только менее выраженные. Больные отмечают общую слабость, недомогание, снижение работоспособности. Уже в этот период могут наблюдаться извращение вкуса, сухость и пощипывание языка, нарушение глотания с ощущением инородного тела в горле (синдром Пламмера — Винсона), сердцебиение, одышка.
При объективном обследовании больных обнаруживаются «малые симптомы дефицита железа»: атрофия сосочков языка, хейлит («заеды»), сухость кожи и волос, ломкость ногтей, жжение и зуд вульвы. Все эти признаки нарушения трофики эпителиальных тканей связаны с тканевой сидеропенией и гипоксией.
Скрытый дефицит железа может быть единственным признаком недостаточности железа. К таким случаям относятся нередко выраженные сидеропении, развивающиеся на протяжении длительного времени у женщин зрелого возраста вследствие повторных беременностей, родов и абортов, у женщин — доноров, у лиц обоего пола в период усиленного роста. У большинства больных при продолжающемся дефиците железа после исчерпания его тканевых резервов развивается железодефицитная анемия, являющаяся признаком тяжелой недостаточности железа в организме. Изменения функции различных органов и систем при железодефицитной анемии являются не столько следствием малокровия, сколько тканевого дефицита железа. Доказательством этого служит несоответствие тяжести клинических проявлений болезни и степени анемии и появление их уже в стадии скрытого дефицита железа.
Больные железодефицитной анемией отмечают общую слабость, быструю утомляемость, затруднение в сосредоточении внимания, иногда сонливость. Появляются головная боль после переутомления, головокружение. При тяжелой анемии возможны обмороки. Эти жалобы, как правило, зависят не от степени малокровия, а от продолжительности заболевания и возраста больных.
Железодефицитная анемия характеризуется изменениями кожи, ногтей и волос. Кожа обычно бледная, иногда с легким зеленоватым оттенком (хлороз) и с легко возникающим румянцем щек, она становится сухой, дряблой, шелушится, легко образуются трещины. Волосы теряют блеск, сереют, истончаются, легко ломаются, редеют и рано седеют. Специфичны изменения ногтей: они становятся тонкими, матовыми, уплощаются, легко расслаиваются и ломаются, появляется исчерченность. При выраженных изменениях ногти приобретают вогнутую, ложкообразную форму (койлонихия).
Симптомы железодефицитной анемии
Железодефецитная анемия развивается медленно, поэтому ее симптомы не всегда ярко выражены. При анемии часто слоятся, деформируются и ломаются ногти, секутся волосы, кожа становится сухой и бледной, появляются заеды в углах рта, появляется слабость, недомогание, головокружение, головная боль, мелькание мушек перед глазами, обмороки.
Очень часто у пациентов с анемией отмечается изменение вкуса, появляется непреодолимая тяга к непищевым продуктам, таким как мел, глина, сырое мясо. Многих начинает привлекать резкие запахи, например, бензина, эмалевой краски, ацетона. Полная картина заболевания открывается только после общего анализа крови на основные биохимические показатели.
Диагностика
Клинический анализ крови
В общем анализе крови при ЖДА будут регистрироваться снижение уровня гемоглобина и эритроцитов. Умеренная эритроцитопения может проявляться при Hb <98 г/л, однако снижение эритроцитов <2·1012/л для ЖДА не характерно. При ЖДА будут регистрироваться изменения морфологических характеристик эритроцитов и эритроцитарных индексов, отражающих количественно морфологические характеристики эритроцитов.
Морфологические характеристики эритроцитов Размер эритроцитов — нормальный, увеличенный (макроцитоз) или уменьшенный (микроцитоз). Для ЖДА характерно наличие микроцитоза. Анизоцитоз — различия в размерах эритроцитов у одного и того же человека. Для ЖДА характерен выраженный анизоцитоз. Пойкилоцитоз — наличие в крови одного и того же человека эритроцитов разной формы. При ЖДА может быть выраженный пойкилоцитоз. Цветовой показатель эритроцитарных клеток (ЦП) зависит от содержания в них гемоглобина. Возможны следующие варианты окрашивания эритроцитов:
- нормохромные эритроциты (ЦП= 0,85-1,05) — нормальное содержание гемоглобина в эритроцитах. Эритроциты в мазке крови имеют равномерную розовую окраску умеренной интенсивности с небольшим просветлением в центре;
- гипохромные эритроциты (ЦП<0,85) — содержание гемоглобина в эритроците снижено. В мазке крови такие эритроциты имеют бледно-розовую окраску с резким просветлением в центре. Для ЖДА гипохромия эритроцитов является характерной и часто сочетается с микроцитозом;
- гиперхромные эритроциты (ЦП>1,05) — содержание гемоглобина в эритроцитах повышено. В мазке крови эти эритроциты имеют более интенсивную окраску, просвет в центре значительно уменьшен либо отсутствует. Гиперхромия связана с увеличением толщины эритроцитов и часто сочетается с макроцитозом;
- полихроматофилы — эритроциты, окрашенные в мазке крови в светло-фиолетовый, сиреневый цвет. При специальной суправитальной окраске это — ретикулоциты. В норме могут быть единичными в мазке.
Анизохромия эритроцитов — различная окраска отдельных эритроцитов в мазке крови.
Биохимический анализ крови
При развитии ЖДА в биохимическом анализе крови будут регистрироваться:
- уменьшение концентрации сывороточного ферритина;
- уменьшение концентрации сывороточного железа;
- повышение ОЖСС;
- уменьшение насыщения трансферрина железом.
Дифференциальная диагностика
При постановке диагноза ЖДА необходимо проводить дифференциальный диагноз с другими гипохромными анемиями. Железоперераспределительные анемии — достаточно частая патология и по частоте развития занимает второе место среди всех анемий (после ЖДА). Она развивается при острых и хронических инфекционно-воспалительных заболеваниях, сепсисе, туберкулёзе, ревматоидном артрите, болезнях печени, онкологических заболеваниях, ИБС и др. Механизм развития гипохромной анемии при этих состояниях связан с перераспределением железа в организме (оно находится преимущественно в депо) и нарушением механизма реутилизации железа из депо. При вышеперечисленных заболеваниях происходит активация макрофагальной системы, когда макрофаги в условиях активации прочно удерживают железо, тем самым нарушая процесс его реутилизации. В общем анализе крови отмечается умеренное снижение гемоглобина (<80 г/л). Основным отличием от ЖДА являются:
- повышенный уровень ферритина сыворотки, что свидетельствует о повышенном содержании железа в депо;
- уровень сывороточного железа может сохраняться в пределах нормальных значений или быть умеренно сниженным;
- ОЖСС остается в пределах нормальных значений либо снижается, что говорит об отсутствии Fe-голодания сыворотки.
Железонасыщенные анемии развиваются в результате нарушения синтеза гема, которое обусловлено наследственностью либо может быть приобретенным. Гем образуется из протопорфирина и железа в эритрокариоцитах. При железонасыщенных анемиях происходит нарушение активности ферментов, участвующих в синтезе протопорфирина. Следствием этого является нарушение синтеза гема. Железо, которое не было использовано для синтеза гема, депонируется в виде ферритина в макрофагах костного мозга, а также в виде гемосидерина в коже, печени, поджелудочной железе, миокарде, в результате чего развивается вторичный гемосидероз. В общем анализе крови будет регистрироваться анемия, эритропения, снижение цветового показателя. Для показателей обмена железа в организме характерно повышение концентрации ферритина и уровня сывороточного железа, нормальные показатели ОЖСС, повышение насыщения трансферрина железом (в некоторых случаях достигает 100 %). Таким образом, основными биохимическими показателями, позволяющими оценить состояние обмена железа в организме, являются ферритин, железо сыворотки, ОЖСС и % насыщения трансферрина железом. Использование показателей обмена железа в организме дает возможность врачу-клиницисту:
- выявить наличие и характер нарушений обмена железа в организме;
- выявить наличие дефицита железа в организме на доклинической стадии;
- проводить дифференциальную диагностику гипохромных анемий;
- оценить эффективность проводимой терапии.
Основные показатели анализа крови и их значения, указывающие на анемию
На начальном этапе для определения наличия какой-либо анемии сравнивают основные показатели анализа крови с референсными значениями. Основные значения исследуемых величин представлены в таблице:
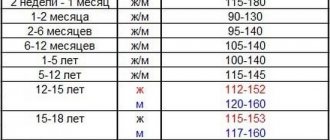
| Пациенты | Гемоглобин, г/л (HB) | Эритроциты, млн/мкл (RBC) | Цветовой показатель | Ретикулоциты, % (RTC) |
| Мужчины | 130 – 160 | 3,8 – 5,6 | 0,83 – 1,05 | 5,1 – 18,0 |
| Женщины | 120 – 140 | 3,7 – 5,3 | 5,0 – 17,0 | |
| Подростки (14-18 лет) | 125 – 145 | 3,7 – 5,2 | 0,9 – 1,0 | 4,8 – 18,0 |
| Дети (10-14) | 120 – 140 | 3,8 – 5,0 | 4,8 – 18,0 | |
| Дети (5-10) | 110 – 135 | 3,9 – 5,1 | 4,8 – 18,0 |
Уровень гемоглобина
Это основное красящее вещество, входящее в состав эритроцитов, которое отвечает за перенос кислорода. Пониженная составляющая гемоглобина указывает на наличие малокровия различной этиологии.
На основании показателей количественного отклонения гемоглобина от референсных значений выявляют характер протекания анемии по степени интенсивности:
- лёгкая – содержание гемоглобина от 110-90 г/л;
- средняя – от 90-70 г/л;
- тяжёлая – менее 70 г/л.
Определить характер и возможные причины, вызывающие анемию, помогают и другие показатели.
Эритроциты
Красные безъядерные кровяные клетки, которые имеют форму диска. Благодаря двояковыпуклой форме эритроциты могут деформироваться, приспосабливаясь к узким капиллярам. Эритроциты доставляют кислород из лёгких ко всем тканям и забирают углекислоту. Низкий уровень этих клеток характеризует любой тип анемии.
Ретикулоциты
Эти клетки представляют собой недозрелую форму эритроцитов. Выявляются в костном мозге, в некотором количестве содержатся в периферической крови. Увеличение доли ретикулоцитов говорит о разрушении эритроцитов, что указывает на прогрессирование анемии. Расчёт ведётся в % отношении от всех эритроцитов. Значение ретикулоцитов помогает оценить степень тяжести заболевания.
Цветовой показатель
Этот показатель нужен для определения степени насыщения гемоглобином кровяных клеток (эритроцитов). Если он ниже нормы, это может указывать на наличие анемии. По значению ЦП различают:
- гипохромную анемию (менее 0,8);
- нормохромную анемию (0,8-1,05);
- геперхромную анемию (свыше 1,05).
Эти данные помогают выявить тип заболевания. Высокий цветовой показатель указывает на фолиеводефицитную и В12 анемию. Нормальное значение ЦП бывает при острой постгеморрагической анемии. Сниженный показатель свидетельствует о дефиците железа.
Для более точной диагностики видов анемии определяют другие неспецифические показатели анализов крови.
Эритроцитарные индексы
МCV
– средний объём эритроцита. Выявленные значения свидетельствуют о наличии таких анемий:
| Тип | Значение MCV | Вид анемии |
| Нормоцитарная | от 80-100 фл | Гемолитические |
| Микроцитарная | менее 80 фл | Железодефицитные |
| Макроцитарная | более 100 фл | Фолиево и В12 дефицитные |
Лечение
Лечение проводится только длительным приёмом препаратов двухвалентного железа внутрь в умеренных дозах, причём существенный прирост гемоглобина, в отличие от улучшения самочувствия, будет не скорым — через 4—6 недель.
Обычно назначается любой препарат двухвалентного железа — чаще это сульфат железа — лучше его пролонгированная лекарственная форма (сорбифер дурулес, тардиферон), в средней лечебной дозе на несколько месяцев, затем доза снижается до минимальной ещё на несколько месяцев, а затем (если причина малокровия не устранена), продолжается приём поддерживающей минимальной дозы в течение недели, ежемесячно, многие годы. Так, эта практика хорошо оправдала себя при лечении сорбифером, тардифероном женщин с хронической постгеморрагической железодефицитной анемией вследствие многолетней гиперполименорреи — одна таблетка утром и вечером 6 месяцев без перерыва, затем одна таблетка в день ещё 6 месяцев, затем несколько лет каждый день в течение недели в дни месячных. Это обеспечивает нагрузку железом при появлении затянутых обильных месячных в период климакса. Бессмысленным анахронизмом является определение уровня гемоглобина до и после месячных.
При агастральной (гастрэктомия по поводу опухоли) анемии хороший эффект даёт приём минимальной дозы препарата постоянно много лет и введение витамина В12 по 200 микрограмм в день внутримышечно или подкожно четыре недели подряд каждый год пожизненно.
Беременным с дефицитом железа и малокровием (небольшое снижение уровня гемоглобина и числа эритроцитов физиологично вследствие умеренной гидремии и не требует лечения) назначается средняя доза сульфата железа внутрь до родов и в период кормления грудью, если у ребёнка не возникнет диарея, что обычно случается редко.
Лечение железодефицитной анемии
Во всех случаях железодефицитной анемии перед началом лечения необходимо установить непосредственную причину возникновения данного состояния и по возможности ликвидировать ее (чаще всего устранить источник кровопотери или провести терапию основного заболевания, осложнившегося сидеропенией).
Лечение железодефицитной анемии у детей и взрослых должно быть патогенетически обоснованным, комплексным и нацеленным не только на ликвидацию анемии как симптома, но и на ликвидацию дефицита железа и восполнение его запасов в организме.
Классическая схема лечения анемии:
- ликвидация этиологического фактора;
- организация правильного питания;
- прием препаратов железа;
- профилактика осложнений и рецидивов болезни.
При правильной организации вышеописанных процедур можно рассчитывать на избавление от патологии в течение нескольких месяцев.

Литература
- Воробьев А. И. Руководство по гематологии. Москва., «Медицина». 1985.
- Дворецкий Л. И. Железодефицитные анемии. Москва., «Ньюдиамед», 1998, с. 37.
- Conrad М. Е. Iron Overloading Disorders and Iron Regulation. Seminars in Hematology. W.B. Saunders Company. 1998, v 35, n1, 1-4.
- Umbreit J.N., Conrad M.E., Moore E.G. and Latour L.F. Iron Absorption and Cellular Transport: The Mobilferrin \ Paraferritin Paradigm. Seminars in Hematology. W.B. Saunders. 1998, 35, 1, 13-26.
- Perkins Sherrie L. Normal blood and bone marrow values in humans. In Wintrobe’s Clinical Hematology. eds Lee G.R., Foerster J., Lukens J., Paraskevas F., Greer J.P., Rodgers G.M. 10-th ed. l998, v 2, p 2738-41, Williams &Wilkins.
- Wharton B.A. Iron Deficiency in Children: Detection and Prevention. Review. British Journal of Haematology 1999, 106, 270—280.