Пневмония относится к заболеваниям острой формы, которые сопровождаются нарушением работы легких. Недуг появляется самостоятельно и в виде осложнения, как следствие перенесенных болезней.
Патогенами становятся клетки бактерий, вирусов, грибков. Поводом для развития заболевания выступает ослабление иммунитета, аллергии.
Такие состояния не дают иммунной системе организма бороться с патогенными микробами самостоятельно. Установить этап, вид пневмонии и назначить эффективный план лечения помогает назначение анализа крови.
Диагностика болезни на начальном этапе
Выявление недуга на ранней стадии помогает избежать его прогрессирования и развития осложнений. Особое значение ранняя диагностика имеет при атипичных типах пневмонии, возникающих в результате поражения организма грибками, микоплазмами, хламидиями. Найти начальные стадии воспаления тканей легких позволяют процедуры:
- полимеразная цепная реакция;
- реакция связывания комплемента (РСК);
- иммуноферментный анализ (ИФА);
- определение титра специфических иммуноглобулинов.
Отличительной чертой процедур выступает возможность показать тип возбудителя, при усугубленных формах болезни. Полученные результаты могут указывать на изменения в организме:
- Наличие иммуноглобулинов IgМ, что подтверждает первичное заражение. Рост числа этих клеток сообщает о развитии патологии.
- Присутствие иммуноглобулинов IgG – указывает на продолжительный ход воспаления.
- Отсутствие иммуноглобулинов IgG и IgM – сообщает об отсутствии инфекции.
Чтобы удостовериться в правдивости исследований, медики рекомендуют проводить вторичное исследование с двухнедельным интервалом.
Как подготовиться к анализам
По наблюдениям из практики, часто результаты исследований кровяной жидкости бывают ложноположительными. Это обусловлено пренебрежением правил подготовки пациентами. Чтобы показатели крови при пневмонии у малышей были точными, нужно соблюдать правила:
- Набор сыворотки крови выполняется на голодный желудок. Поэтому последнее употребление пищи должно быть за 8-9 часов до процедуры. С утра допускается лишь выпить стакан воды.
- За пару суток убрать из рациона жирные, жареные, соленые блюда.
- Избегать нагрузок (физических, эмоциональных) за полчаса перед исследованием.
- Сторониться посещения других исследований перед сдачей крови.
Важно принимать во внимание, что изменить результаты способны определенные медицинские средства. Когда пациент постоянно принимает какие-то лекарства, об этом надо сообщить доктору, назначившему сдачу крови.
Расшифровка результатов
Врач оценивает показатели крови комплексно, что позволяет ему точно определить стадию пневмонии и ее тип. Анализ крови при пневмонии у ребенка имеет следующую клиническую картину:
- Эритроциты при пневмонии на начальной стадии остаются в норме либо их уровень немного понижен. Если заболевание запущено и вызывало обезвоживание, количество их повышается. После восстановления водно-солевого баланса врач видит клиническую картину анемии – низкое количество эритроцитов.
- СОЭ при этой патологии всегда показывает высокий результат.
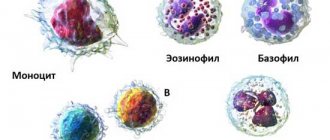
- Соотношение эозинофилов, моноцитов и базофилов снижается, при этом абсолютное количество клеток сохраняется в пределах нормы.
- Значительно повышенный уровень лейкоцитов – характерный признак бактериальной природы заболевания. При вирусной пневмонии уровень лейкоцитов всегда снижен.
- Самой важной частью при диагностике пневмонии является исследование лейкоцитарной формулы. При вирусной инфекции в ней снижаются нейтрофилы и повышаются лейкоциты. Бактериальная природа недуга подтверждается увеличением палочкоядерных нейтрофилов и миелоцитов.
Такие результаты исследования появляются не только на фоне пневмонии. Клиническая картина может быть смазанной при:
- прорезывании зубов;
- введении прикорма;
- недавно проведенной вакцинации.
Если в момент диагностики присутствуют физиологические факторы, способные повлиять на результат исследования, необходимо сообщить об этом врачу. Самостоятельно пытаться оценить показатели крови не стоит, так как при рассмотрении соотношения клеток необходимо учитывать возраст ребенка и сторонние заболевания.
Анализы при пневмонии у детей
Диагностические мероприятия пневмонии включают лабораторные анализы и лучевую диагностику. Первый вид включает такие манипуляции:
- клинические исследования крови;
- биохимия кровяной жидкости;
- анализ мочи;
- микроскопия жидкости мокроты.
Метод лучевой диагностики предполагает проведение:
- рентгенографии;
- флюорографии;
- компьютерной томографии;
- рентгеноскопии.
Лечащий доктор назначает исследования, согласно возрасту маленького пациента и степени тяжести болезни.
Отличительные черты диагностики
Малютки до 3-х лет принадлежат к особой категории пациентов, поэтому грамотная диагностика требует следования такой схеме:
- зрительная оценка состояния здоровья малютки;
- тщательный осмотр педиатром, простукивание области грудины, аускультация при помощи фонендоскопа;
- общие исследования крови и мочи.
Опытный доктор выявит воспаление легких у малыша без исследований. Диагностика пневмонии у детей, достигших возраста от 4 до 10 лет, включает стандартные манипуляции: аускультация легких при помощи фонендоскопа, анализы кровяной сыворотки, мочи, мокроты. Если полученные результаты не дают возможности для полноценной диагностики, назначается рентгенография.
Для детей старше 10 лет допускается применение всех подходящих манипуляций диагностики. Исследование жидкости мокроты проводят лишь у деток старшего возраста. Собрать такой биоматериал у малюток сложно, потому как они его заглатывают. Метод позволяет выявить число эритроцитов, нейтрофилов и фибрина.
Полученные результаты позволяют установить возбудителя патологии. Однако будет неверным назвать такой метод вполне информативным, ведь во время сбора биоматериала существует вероятность попадания микроорганизмов из полости рта.
Симптомы пневмонии у ребенка
Пневмония у ребёнка – острое инфекционное заболевание, протекающее с воспалением дыхательных отделов лёгких. Болезнь сопровождается накоплением воспалительной жидкости в лёгочных пузырьках-альвеолах. Симптомы пневмонии у детей, похожи на таковые у взрослых, но дополняются выраженными лихорадкой и интоксикацией.
Термин «острая пневмония у детей» вышел из употребления в медицине, потому что само определение болезни включает характеристику острого процесса. Международный совет учёных-экспертов принял решение делить пневмонии на группы по другим признакам, определяющим исход заболевания.
Насколько опасна пневмония?
Несмотря на достигнутый прогресс в медицине, заболеваемость воспалением лёгких у детей сохраняется на высоком уровне. Пневмония является смертельно опасным состоянием, угрожающим жизни. Детская смертность от воспаления лёгких остаётся достаточно высокой. В Российской Федерации в течение года умирает от пневмонии >до 1000 детей. В основном эта страшная цифра объединяет грудных детей, погибших от воспаления лёгких в возрасте до 1 года.
Основные причины смертельного исхода пневмонии у детей:
- Позднее обращение родителей за медицинской помощью.
- Позднее установление диагноза и отсрочка правильного лечения.
- Наличие сопутствующих хронических болезней, ухудшающих прогноз.
Для того чтобы вовремя установить точный диагноз и предпринять меры по лечению опасной болезни, надо знать её внешние признаки – симптомы.
Основные симптомы пневмонии у детей:
- Лихорадка – повышение температуры тела до высоких цифр (>38°C).
- Одышка – учащение частоты дыхания более 40 в 1 минуту (у детей 1-6 лет).
- Кашель сухой или с мокротой.
- Появление синюшной окраски кожи губ, носогубной области, кончиков пальцев.
- Изменения дыхательных шумов в лёгких при выслушивании (хрипы, жёсткое дыхание).
- Интоксикация, выраженная общая слабость, отказ от еды.
Повышение температуры тела у ребёнка – первый симптом многих заболеваний, например, обычной вирусной инфекции (ОРЗ). Для того чтобы распознать пневмонию, следует помнить: значимую роль играет не высота лихорадки, а её длительность. Для микробного воспаления лёгких характерно продолжение лихорадки более 3 дней на фоне грамотного лечения вирусной >инфекции.
Если оценивать значимость симптомов для диагностики пневмонии у детей, то самым грозным признаком будет появление одышки. Одышка и напряжение дополнительных мышц – более важные признаки, чем наличие хрипов при выслушивании грудной клетки.
Кашель – симптом, характерный для пневмонии у детей. В первые дни болезни кашель может быть сухим. По мере разрешения острого воспаления лёгочной ткани кашель будет становиться продуктивным, влажным.
Если у ребёнка, больного респираторной вирусной инфекцией (ОРЗ), появились подобные симптомы, необходимо срочное обращение к врачу. Недооценка тяжести состояния малыша может привести к печальным последствиям – развитию острой дыхательной недостаточности и смерти от пневмонии.
Врач осмотрит маленького пациента, назначит обследование и эффективное лечение. Выслушивание лёгких в первые дни болезни может не выявить характерных признаков воспаления. Наличие рассеянных хрипов при выслушивании часто является симптомом бронхита. Для уточнения диагноза при подозрении на пневмонию необходим рентгеновский снимок лёгких. Рентгенологические симптомы воспаления лёгких – это затемнение (инфильтрация) лёгочных полей, которое подтверждает диагноз.
Лабораторные симптомы пневмонии
Ценные сведения о факте воспаления в организме несёт общий анализ крови. Признаки, повышающие наличие пневмонии: высокое содержание белых кровяных клеток в 1 куб. мм крови (больше 15 тыс.) и повышение СОЭ. СОЭ – это скорость оседания красных кровяных клеток. Этот анализ отражает количество воспалительных продуктов обмена веществ в жидкой части крови. Величина СОЭ показывает интенсивность любых процессов воспаления, в том числе и воспаления лёгких.
Как определить риск заболевания пневмонией у ребёнка?
Выявлены следующие факторы, повышающие риск воспаления лёгких у детей:
- Задержка физического и психического развития ребёнка.
- Низкий вес новорождённого младенца.
- Искусственное вскармливание малыша в возрасте до 1 года.
- Отказ от вакцинации против кори.
- Загрязнённость воздуха (пассивное курение).
- Перенаселённость жилища, где проживает малыш.
- Курение родителей, в том числе курение матери во время беременности.
- Недостаток микроэлемента цинка в питании.
- Неумение матери ухаживать за младенцем.
- Наличие сопутствующих заболеваний (бронхиальная астма, болезни сердца или пищеварительной системы).
Какие формы может иметь заболевание?
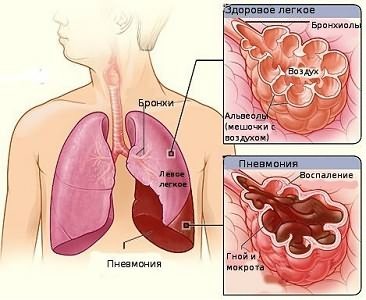
Пневмонии у детей различаются по причинам и механизму возникновения. Болезнь может поражать всю долю лёгкого – это долевая пневмония. Если воспаление занимает часть доли (сегмент) или несколько сегментов, то она называется сегментарной (полисегментарной) пневмонией. Если воспалением охвачена небольшая группа лёгочных пузырьков, такой вариант болезни будет называться «очаговая пневмония».
При воспалении, перешедшем на дыхательную ткань из бронхов, заболевание иногда называют бронхопневмонией. Процесс, вызванный вирусами или внутриклеточными паразитами типа хламидий, проявляется набуханием (инфильтрацией) околососудистой ткани лёгких с обеих сторон. Такой тип болезни получил название «двусторонняя интерстициальная пневмония». Эти симптомы различия можно определить при врачебном осмотре и рентгеновском обследовании больных детей.
Воспаление лёгких у детей врачи разделяют по условиям возникновения на домашние (внебольничные) и госпитальные (больничные). Отдельными формами являются внутриутробные пневмонии у новорождённых и пневмонии при выраженном недостатке иммунитета. Внебольничной (домашней) пневмонией называют воспаление лёгких, возникшее в обычных домашних условиях. Госпитальными (внутрибольничными) пневмониями являются случаи болезни, возникшие через 2-е и более суток пребывания ребёнка в больнице по другой причине (либо в течение 2-х дней после выписки оттуда).
Механизм развития воспаления лёгких
Попадание микроба-возбудителя болезни в дыхательные пути может произойти несколькими способами: вдыхание, затекание носоглоточной слизи, распространение через кровь. Этот путь внедрения болезнетворного микроба зависит от его вида.
Самый частый возбудитель болезни – пневмококк. Микроб попадает в нижние отделы лёгких путём вдыхания или затекания слизи из носоглотки. Внутриклеточные паразиты, такие как микоплазмы, хламидии и легионеллы, попадают в лёгкие путём вдыхания. Распространение инфекции через кровь наиболее характерно для заражения золотистым стафилококком.
Вид возбудителя, вызывающего пневмонию у детей, зависит от нескольких факторов: возраста ребёнка, места возникновения болезни, а также от предыдущего лечения антибиотиками. Если в течение 2-х месяцев до настоящего эпизода малыш уже принимал антибиотики, то возбудитель нынешнего воспаления дыхательных путей может быть нетипичным. В 30–50% случаев внебольничная пневмония у детей может быть вызвана несколькими видами микробов одновременно.
Общие правила лечения пневмоний у детей
Лечение болезни врач начинает с немедленного назначения противомикробных препаратов любому пациенту с подозрением на воспаление лёгких. Место лечения определяется тяжестью проявления симптомов.
Иногда при нетяжёлом течении заболевания у детей старших возрастных групп возможно лечение на дому. Решение о месте лечения принимает врач, по состоянию больного.
Показаниями к лечению в больнице детей с пневмонией являются: тяжесть симптомов и высокий риск неблагоприятного исхода болезни:
- Возраст ребёнка моложе 2-х месяцев вне зависимости от тяжести симптомов.
- Возраст малыша моложе 3-х лет при долевой пневмонии.
- Воспаление нескольких долей лёгких у ребёнка любого возраста.
- Тяжёлые сопутствующие болезни нервной системы.
- Пневмония новорождённых (внутриутробное заражение).
- Маленький вес младенца, задержка его развития по сравнению со сверстниками.
- Врождённые пороки развития органов.
- Хронические сопутствующие болезни (бронхиальная астма; заболевания сердца, лёгких, почек; онкологические болезни).
- Пациенты со снижением иммунитета от разных причин.
- Невозможность заботливого ухода и точного выполнения всех врачебных назначений дома.
Показания для срочного помещения ребёнка, больного пневмонией, в отделение детской реанимации:
- Учащение числа дыханий >60 в 1 мин для малышей в возрасте до года, а для детей старше года одышка >50 в 1 мин.
- Втяжение межрёберных промежутков и яремной ямки (ямка у начала грудины) при дыхательных движениях.
- Стонущее дыхание и нарушение правильного ритма дыхания.
- Лихорадка, не поддающаяся лечению.
- Нарушение сознания ребёнка, появление судороги или галлюцинаций.
При неосложнённом течении болезни температура тела снижается за первые 3-е суток после начала лечения антибиотиками. Внешние симптомы заболевания постепенно уменьшаются по интенсивности. Рентгенологические признаки выздоровления можно увидеть на снимках лёгких не ранее 21 дня от начала лечения антибиотиками.
Кроме антимикробного лечения пациенту необходимо соблюдение постельного режима, обильное питьё. Отхаркивающие лекарства назначаются при необходимости.
Профилактика пневмонии
Важную роль в предупреждении заболеваемости воспалением лёгких играет защита от респираторной вирусной инфекции.
Возможно проведение вакцинации против основных возбудителей пневмонии у детей: гемофильной палочки и пневмококка. В настоящее время разработаны безопасные и эффективные вакцины-таблетки против микробов, вызывающих пневмонию и бронхиты. Препараты из этого класса «Бронховаксом» и «Рибомунил» имеют детскую дозировку. Они назначаются врачом для предупреждения такого опасного заболевания, как пневмония.
ingalin.ru>
Биохимический анализ крови
Показатели крови у детей при пневмонии по общему и биохимическому анализу различаются, согласно природе возникновения, форме и степени болезни. При этом для детей точно разграничить их на группы, обозначающие тип возбудителя (бактерии/вирусы/грибы) не получается.
Наблюдение за изменениями показателей при осложненных формах в случае безрезультативной терапии антибиотиками помогает дать оценку динамики воспалительного процесса.
Просматривая полученные результаты, главное внимание доктор обращает на такие показатели анализа крови при пневмонии:
- Общий белок. В здоровом организме уровень белка достигает 65-85 г/л. При воспалении тканей легких он не изменяет своих значений и пребывает в допустимых границах.
- Альфа- и гамма-глобулины. Существенно превышают норму, что подтверждает борьбу организма с воспалительным процессом.
- Фибриноген. Несущественно превышает допустимый барьер.
- С-реактивный белок. Находится выше нормы.
- Лактатдегидрогеназа (ЛДГ). Уровень показателя незначительно выше нормы.
Типичная метка любой реакции воспаления, включая пневмонию – лейкоцитоз либо рост абсолютного общего количества лейкоцитов. Такие клетки устраняют инфекцию из организма. Число клеток может быть нормальным (10-15 тыс.) и существенным (достигать пределов 45 тыс.). Проявленный лейкоцитоз отражает бактериальную этиологию.
При тяжелых стадиях возможно падение уровня лейкоцитов. Показатель крови при пневмонии с умеренными лейкоцитами либо сокращением их числа сообщает о вирусной причине развития недуга.
Что показывает анализ крови при пневмонии? | Астманиа
Пневмония — одно из наиболее распространенных тяжелых поражений дыхательной системы, характеризующееся воспалением легочной ткани. Болезнь может вызываться бактериями, вирусами и грибками.
Для подбора эффективного лечения, врачу необходимо установить этиологический фактор и тяжесть болезни.
Анализы при пневмонии помогут специалисту выставить точный диагноз и назначить пациенту соответствующую терапию.
Обязательные анализы и исследования
Воспаление легких — опасная патология, сопровождающаяся массой неприятных симптомов, таких как кашель, боли в грудной клетке, высокая температура тела и ухудшение общего самочувствия.
Нельзя терпеть данные проявления и заниматься самолечением, поскольку пневмонии у взрослых и у детей могут привести к серьезным осложнениям.
При первых признаках болезни необходимо обратиться к врачу терапевту и пульмонологу.
Для точного установления диагноза понадобиться сдать ряд обязательных анализов и пройти дополнительные исследования. Для того, чтобы диагностировать пневмонию, потребуются:
- Анализы крови с подсчетом лейкоцитарной формулы.
- Общий анализ мочи.
- Биохимический анализ крови.
- Микроскопическое исследование и посев мокроты с определением чувствительности.
- Рентгенография органов грудной клетки в двух проекциях.
- Мазок из носа и зева на дифтерийную палочку.
- Анализ крови на ВИЧ и сифилис (являются обязательными при госпитализации в стационар).
Данные исследования покажут наличие, локализацию и интенсивность воспалительного процесса в легких, а также помогут установить чувствительность микроорганизмов к антибактериальным средствам, что позволит подобрать максимально эффективное лечение.
Дополнительные исследования и анализы при воспалении легких
Общий анализ крови при пневмонии — важное исследование для любого пациента. При воспалении легких, особое диагностическое значение специалисты придают общему количеству лейкоцитов, лейкоцитарной формуле и СОЭ.
Анализ помогает определить степень тяжести заболевания
В общем анализе крови при пневмонии можно обнаружить следующие изменения:
- Изменение количества лейкоцитов — повышение выше 9*109/л или снижение ниже 4*109/л. Это свидетельствует об общем воспалении в организме и указывает на пневмонию. Особенно настораживает врачей сниженное количество белых кровяных клеток при наличии симптомов интоксикации. Это говорит о тяжелом течении болезни, высокой вероятности возникновения осложнений, а также о нарушениях в работе иммунной системы.
- Сегменто-ядерный лейкоцитоз со сдвигом формулы влево. Этим термином специалисты называют увеличение в крови числа палочкоядерных лейкоцитов более 5%. Возрастание их количества, а также появление в периферической крови юных форм клеток свидетельствует об усиленном делении данного ростка кроветворения, то связано с воспалением.
- Повышение СОЭ. В подавляющем большинстве случаев, скорость оседания эритроцитов при пневмонии составляет 20-30 мм/ч. Однако при тяжело протекающем заболевании показатель может достигать 50 мм/ч.
- Увеличение количества эозинофилов редко встречается при бактериальной пневмонии. Чаще всего эозинофилия сопровождает аллергические заболевания, в том числе и бронхиальную астму, которая в ряде случаев может давать сходные с воспалением легких симптомы. Также количество эозинофилов повышается при глистной инвазии и может наблюдаться при аскаридозе, который характеризуется наличием легочных симптомов.
- Базофилия может указывать на аллергический компонент заболевания.
- Лимфоцитоз указывает на вирусную природу воспаления легких (грипп, цитамегаловирус, корь).
- Эритроциты — чаще всего остаются в норме, однако при хроническом течении воспаления легких может возникать анемия.
При расшифровке данных важно учитывать, что при пневмонии анализы крови находятся в зависимости от тяжести течения болезни. Чем более выражен лейкоцитоз и ускорена СОЭ, тем интенсивнее воспаление и тяжелее состояния больного. Трактовать анализ крови ребенка должен специалист-педиатр, учитывая при этом возрастные особенности пациента.
Как сдавать анализ?
Для наиболее точных результатов необходимо следовать всем правилам подготовки к сдаче общего анализа крови:
- Сдавать кровь необходимо утром, строго натощак. Некоторые специалисты рекомендуют не пить воду и даже не чистить зубы, поскольку это может повлиять на достоверность результатов.
- Последний прием пищи должен быть за 8-12 часов до забора крови.
- Накануне перед сдачей ОАК рекомендуется исключить из рациона жирные, жареные продукты.
- Нельзя употреблять алкоголь, курить перед сдачей анализа.
- В случае, если предстоит сдать кровь из вены, важно ограничить физическую нагрузку (бег, интенсивный подъем по лестнице, быстрая ходьба). Перед забором материала на исследование следует посидеть 10 минут.
- Перед тем, как сдать кровь необходимо проконсультироваться с врачом, поскольку определенные препараты, принимаемые для лечения сопутствующих болезней, могут повлиять на результаты.
- Анализ крови определяется до начала лечения антибактериальным препаратом, через 48 часов после начала терапии и при выздоровлении, с целью контроля за эффективностью лечения.
- Важно сдавать анализы в одной и той же лаборатории, поскольку разные учреждения могут предоставлять результаты в различных единицах измерения.
Источник: https://astmania.ru/zabolevaniya/chto-pokazyivaet-analiz-krovi-pri-pnevmonii.html
Скорость оседания эритроцитов
При воспалении легких острой формы одним из главных признаков присутствия болезни в детском организме считается СОЭ. У малышей этот показатель варьируется, согласно возрасту. Рост СОЭ при пневмонии у ребенка входит в число самых характерных признаков. Скорость способна достигать более 30 мм/ч. Согласно возрасту маленького пациента скорость оседания эритроцитов у детей должна составлять:
- для младенцев – 2-4 мм/ч;
- для детей младше года – 3-10 мм/ч;
- малыши от года до 5 лет – 5-11 мм/ч;
- дети от 6 до 14 лет – 4-12 мм/ч.
Превышение нормального для возраста значения считается патологией, врач дает оценку степени роста СОЭ и соответствие изменения симптоматике заболевания.
Увеличение показателя характерно для инфекционных недугов, это свидетельствует об адекватной работе иммунитета. Значения, в несколько раз превышающие нормальные говорят о воспалительном процессе.

Анализ крови при пневмонии: симптомы, подготовка и расшифровка
Пневмония – это название целой группы воспалительных заболеваний, протекающих с экссудативным компонентом, и поражающих респираторный отдел легких (альвеолярную ткань).
Для того чтобы узнать причину развития заболевания проводятся лабораторные исследования: общий анализ крови, биохимический и общий анализ мокроты, рентгеновское и бактериологическое исследование.
О пневмонии
Пневмонию в медицине определяют как инфекционно-воспалительное поражение тканей легкого.
Факторы, которые делают организм уязвимым к данному заболеванию, следующие:
- Неполноценный рацион,
- Застойные явления в легочной ткани (эмфизема, пневмосклероз). Группа риска — пожилые люди,
- Бактерии (стафилококк, пневмококк),
- курение,
- Переохлаждение,
- Инфекции.
Нарушения развиваются в верхнем дыхательном отделе, создавая благоприятную среду для размножения микроорганизмов.
На сегодняшний день применяется множество методик диагностики, чтобы выявить воспаление легких как можно раньше.
Одной из самых востребованных методик является анализ крови при пневмонии.
Симптоматика
При пневмонии у детей наблюдаются следующие симптомы:
- Температура 38-39°С,
- Сильный кашель,
- Мокрота с гноем,
- Озноб,
- У ребёнка помладше частое дыхание (40 вдохов/мин.),
- Одышка. На начальной стадии она возникает только при физических нагрузках, а при прогрессировании ее наблюдают и в состоянии покоя,
- Болезненные ощущения в районе грудной клетки,
- Потливость.
Помимо выше описанных симптомов, на развитие воспаления легких указывают: слабость, плохой сон, постоянная усталость и плохой аппетит.
Болезнь атакует не только детей, ее могут диагностировать и у взрослых.
Подготовка к анализу
Анализы крови сдаются утром на голодный желудок. Последний прием пищи должен быть за 8 часов до сдачи биоматериала. Чтобы утолить чувство голода, можно пить негазированную воду. Перед исследованием не следует принимать лекарства, так как многие их составляющие способны изменить показатели крови.
Распознать пневмонию помогают:
- Общий анализ крови,
- Биохимический анализ крови,
- Посев мокроты (бактериологическое исследование с определением чувствительности к антибиотикам),
- Рентгенография грудной клетки.
Анализ крови
Общий анализ крови при пневмонии может обнаружить такие отклонения показателей, как:
- Лейкоцитарная формула со сдвигом влево,
- Лейкоцитоз,
- Высокий уровень СОЭ (скорость оседания эритроцитов)
В редких случаях, несмотря на острый воспалительный процесс, уровень этих значений остается в норме. Подобная ситуация свидетельствует о слабом иммунитете. В данном случае, назначаются специфические иммунные исследования
Как правило, пациенты сдают кровь на анализ минимум 2 раза:
- До начала лечения, на этапе диагностики,
- В процессе лечения для промежуточного контроля.
В биохимическом анализе крови можно узнать о характере патологического процесса по следующим данным:
- Фибриноген – белок в плазме крови, играющий важнейшую роль в свертывании крови, а также реагирующий на воспаление.
Норма фибриногена: 2–4 г/л.
Норма фибриногена новорожденных: 1,25–3 г/л.
- С-реактивный белок (СРБ). Норма — 0 — 5 мг/л.
Уровень СРБ быстро и многократно увеличивается при воспалениях различной природы и локализации, паразитарных инфекциях, травмах и опухолях, сопровождающихся воспалением и некрозом тканей.
Если они оба повышены, это значит, что воспалительный процесс в районе легкого интенсивно развивается.
Тест на СРБ чаще всего сравнивают с СОЭ (скорость оседания эритроцитов). Оба показателя резко возрастают в начале заболевания, но СРБ появляется и исчезает раньше, чем изменяется СОЭ.При успешном лечении уровень СРБ снижается в течение последующих дней, нормализуясь на 6 — 10 сутки, в то время как СОЭ снижается только спустя 2 — 4 недели.
Расшифровка результатов
Расшифровкой результатов ваших анализов занимается лечащий врач-терапевт. К постановке диагноза и выбору методики лечения он подходит индивидуально.
Учитываются особенности каждого больного в отдельности, а именно:
- Возрастная группа,
- Тяжесть состояния,
- Присутствие других сопутствующих заболеваний,
- Данные дополнительных обследований. Таких, как рентген грудной клетки, биохимический анализ мокроты.
Дети значительно тяжелее переносят это заболевание. Курс лечения у них более длительный, чем у людей старшего поколения, им требуется более тщательный уход.
По анализу крови видны следующие признаки пневмонии:
- Важно помнить, что все они являются неспецифическими. То есть, нет анализа, по которому можно выставить диагноз пневмонии. Диагноз выставляется комплексно.
- Количество лейкоцитов (главных «защитников» организма) значительно выше нормы,
- При вирусной пневмонии у больного наблюдается лейкопения – «дефицит» лейкоцитов,
- Бактериальная инфекция снижает уровень лимфоцитов,
- Низкая концентрация будет и у моноцитов, базофилов и эозинофилов,
- СОЭ, напротив, будет выше нормы. Воспалением провоцируется увеличение концентрации белков выполняющих защитные функции – фибриногена и глобулина. Скорость оседания эритроцитов (СОЭ) тоже будет выше. Цифры будут выше 30 мм/ч, тогда как при нормальных условиях у мужчин этот показатель составляет 1-10 мм/ч, у женщин – 2-15 мм/ч, у детей 1-8 мм/ч.
Нейтрофилы – это главная фракция лейкоцитов. Их делят по возрастному критерию на молодые и зрелые.
У здорового человека их процентное содержание практически неизменно:
- Молодые клетки – до 5%,
- Зрелые – в районе 40-60%.
Когда пневмония прогрессирует, данное соотношение не соблюдается. Количество молодых клеток резко возрастает, что свидетельствует о борьбе иммунной системы против инфекции.
При вирусном типе заболевания нейтрофилы снижены, а лимфоциты наоборот повышены.
Данные именно по этим показателям, помогут терапевту определить, какие микроорганизмы (бактерии или вирусы) являются источником данного заболевания. Повышенный уровень лимфоцитов в медицине называют лимфоцитозом.
Именно эти элементы ведут активную борьбу против вирусных агентов.
Если же болезнь перешла в стадию ремиссии, анализ крови может показать результаты, соответствующие общепринятым нормативам.
Это происходит из-за того, что воспалительный процесс временно прекратил свое разрушительное действие на организм.
Загрузка…
Источник: https://KardioBit.ru/analizy/analizy-krovi/analiz-krovi-pri-pnevmonii-simptomy-podgotovka-i-rasshifrovka