Органы представляют собой сложную систему, но кожа самая неопознанная и сложнейшая из них. Функции кожи включают в себя и защиту, и здоровье, и красоту. А поддерживать функции в работоспособном состоянии, зависят оттого как часто делать маску для лица, сколько раз в неделю и месяц, и какие ингредиенты для этого использовать.
Что вы узнаете:
- Какой тип кожи у вас Нормальная кожа
- Сухая кожа
- Жирная кожа
- Сухая кожа и краткая информация
Что представляет собой КТГ?
КТГ относится к группе достаточно простых и безопасных методов диагностирования состояния плода в момент пребывания в утробе матери. С помощью данного исследования, осуществляющегося во время беременности, врач изучает частоту сердечных сокращений ребенка во время его активности и мирного времяпровождения. Также измеряется еще один не менее важный показатель – сокращения самой матки.
Производится проверка благодаря особым датчикам, который «принимают» и регистрирует соответствующие данные в виде 2-х линий, представляющих собой график. Первая линия (тахограмма) отражает особенности сердечной деятельности ребенка, а вторая (гистограмма) – изменение силы маточных сокращений матери.
Среди патологий, которые может выявить КТГ, выделяются:
- возможное влияние заболевания матери на ребенка;
- гипоксия плода (недостаточное количество питательных веществ);
- нарушенное сердцебиение у малыша.
Необходимо помнить о том, что этот метод диагностики не служит единственным индикатором состояния здоровья ребенка, поскольку изменения могли возникнуть по причине ответной реакции на непривычное воздействие извне или применение прописанных препаратов. В некоторых случаях на малыша значительное влияние оказывает настроение матери.
Если у специалиста возникает подозрение на наличие у еще нерожденного дитя каких-либо патологий, дополнительно назначаются более весомые типы исследования, например, доплерография или УЗИ.
Особенности проведения процедуры
Пациентке нужно прилечь на удобную кушетку в положении «полусидя» или перевернуться на левый бок: выбирается более подходящая поза, которая не вызовет дискомфорта. Далее необходимые датчики фиксируются к поверхности живота специальными ремешками. Происходит запись данных.
Практически каждый аппарат оснащен автоматическим регистратором шевеления плода, но в случае отсутствия важной функции акушерка может попросить женщину самостоятельно определять данный показатель. Стоит заранее обговорить вопрос со специалистом.
В момент исследования один датчик, регистрирующий ЧСС плода должен смазываться специальным гелем, а второй, отражающий сокращение матки – нет
КТГ занимает по времени приблизительно 15–45 минут в зависимости от индивидуальных особенностей малыша. Женщине разрешается пить чистую воду по мере надобности в момент осуществления обследования, поэтому можно принести бутыль с собой.
В редких случаях КТГ осуществляется инвазивно во время самих родов по окончании вскрытия плодного пузыря: тонкий электрод крепится к головке ребенка, а катетер, регистрирующий маточные сокращения располагается в полости матки.
Как часто делают КТГ при беременности?
Принято проводить первую кардиотокографию в 3 триместре, а именно на 32 неделе беременности. Иногда исследование назначается на 28-ой неделе, но не ранее. Некоторые женщины не понимают, зачем проводить осмотр плода на столь позднем этапе гестации, не увидев в этом особого смысла. Однако только в этот период прослеживается считываемая частота сердечных сокращений малыша и устанавливается относительно ровный цикл бодрствования и сна.
При отсутствии проблем со здоровьем пациентка должна проходить КТГ примерно 1 раз в 10 дней. Если у плода были выявлены особые патологии, назначается специальная терапия и постоянный мониторинг состояния ребенка. Процедура при лечении проводится почаще: 1 или 2 раза в день.
Как часто делают маммографию после 40
Маммография – это неинвазивное обследование молочной железы при помощи рентгеновских лучей (без проникновения инструментов через кожу), которое позволяет выявить злокачественный опухоли на ранней стадии. Направление на обследование выдают такие специалисты: гинеколог, маммолог, эндокринолог, хирург.
Специалисты не могут выделить точные причины, по которым возникают опухоли, они называют самые распространённые факторы, среди которых:
- наследственные характеристики;
- гормональный стресс на фоне частых абортов или беременностей, а так же в связи с употреблением оральных контрацептивов;
- вредные привычки (особенно, табакокурение);
- техногенные, экологические факторы.
Рекомендуется проводить маммографию в таких случаях:
- в возрасте после 40-45 лет или при ранней менопаузе регулярно каждый год;
- при болезненных ощущениях и уплотнениях в груди или при наличии выделений из сосков, при изменении цвета и формы околососковых кружков;
- в случае хронических заболеваний (гинекологических, эндокринных), при генетической предрасположенности к опухолям;
- для профилактики после лечения опухоли или для оценки проведённого лечения.
На современном оборудовании выделяются минимальные дозы ионизирующего излучения, близкие к естественному радиационному фону окружающей среды. Это обследование считается условно опасным и обычно не вызывает негативных последствий, однако, для проведения маммографии имеются определённые противопоказания:
- беременность на любом сроке;
- период грудного вскармливания и лактации;
- постабортный период до полугода;
- воспаление или повреждение кожи на груди и сосках;
- возраст женщины до 35-36 лет.
Это обусловлено не столько предполагаемым вредом, сколько тем, что в период беременности и лактации изменяется структура и форма молочной железы, поэтому результаты обследования могут быть недостоверными. При необходимости врачи индивидуально решают вопрос о назначении данной процедуры, возможно проведение ультразвуковой маммографии (УЗИ молочной железы).
Описание результатов ультразвуковой диагностики носит субъективный характер из-за изменчивой структуры тканей, очень искажается от гормонального уровня, возраста пациентки и репродуктивного периода, массы тела и прочих показателей. Имеются проблемы с унификацией критериев оценки ультразвукового исследования – что считается нормальным, допустимым или патологическим состоянием.
2 миллиметра
Таков минимальный размер новообразования в молочной железе, которое можно увидеть с помощью маммографии — рентгеновского обследования молочных желез. Понятно, что образование такого размера невозможно прощупать при ручном обследовании груди.
«Маммография — один из самых точных и безопасных методов диагностики рака молочной железы, так как современное оборудование ведущих производителей, например, Philips, обладает высоким качеством изображений при низкой дозе рентгеновского облучения, — рассказывает Максим Валерьевич Гапонов, онколог-маммолог клиники „ABC Медицина“.
Второе исследование, которое позволяет увидеть структуру молочных желез и заметить патологические изменения тканей — это УЗИ. Эти два метода дополняют друг друга.
На ультразвуковом аппарате можно видеть кровоснабжение патологического образования и лучше просматривается субмаммарная зона (область под грудью).
Более того, под контролем УЗИ может проводиться пункция для уточнения характера узлового образования».
Как правило, девушкам и женщинам до 40 лет специалисты рекомендуют ежегодно проходить ультразвуковое обследование груди, а после 40 — ежегодно делать маммографию.
Возможные результаты обследования
Существуют более результативные и современные способы диагностики по сравнению с обычной рентгенологической маммографией.
- Компьютерная (цифровая) рентгенологическая маммография – результаты выводятся на цифровые носители, а не на плёнку, при этом снижается доза излучения. Данная методика позволяет более точно определить патологию и повсеместно вытесняет привычную плёночную фиксацию результатов.
- Радиотермометрическая (микроволновая) маммография – определяет температуру различных участков молочной железы. Для этого в нескольких точках специальным прибором измеряют температуру кожи и выстраивают термограмму. Участки с повышенной температурой требуют особенного внимания, поскольку там может быть выявлена опухоль.
- Электроимпедансная маммография – исследуется сопротивление тканей молочной железы электрическим импульсам. На увлажнённую водой грудь воздействуют переменным маломощным током, который не ощущается пациенткой. Приложенный датчик передаёт подробное изображение на монитор, оно обрабатывается специальной программой и в результате определяется, где мышечная, жировая, соединительная ткань, где жидкость, отложение кальцинатов. Подобная методика полностью безопасна, но не гарантирует точные результаты проверки (патологии выявляется в количестве менее 80 %).
- Магнитно-резонансная маммография – подобная методика не использует ионизирующее излучение, а воздействует на организм посредством магнитных полей, поэтому полностью безопасна. Это обследование можно проводить с использованием контрастных веществ, которые указывают новообразования в груди на самых ранних стадиях формирования. Пациентка предварительно принимает специальные препараты, которые обладают свойством накапливаться в опухолевых тканях, поэтому опухоль при исследовании становится заметной. В результате чего врач получает сведения о размерах и расположении опухоли, о наличии метастазов.
- Томографическая маммография – полученные снимки молочной железы складываются в объёмное изображение, по которому можно определить локализацию новообразования и прочие данные о болезни. Всё чаще применяется томосинтез молочной железы, который выводит изображение в виде тонких срезов. Как и в компьютерной томографии, данные для томосинтеза получаются путём смещения излучателя.
- Томографическая лазерная маммография использует лазерное излучение в инфракрасном диапазоне. При этом получаются трёхмерные изображения с очень информативными результатами. Можно исследовать буквально каждый миллиметр ткани, а точность диагностики достаточно высокая.
Довольно дорогостоящие методики, редко используются для плановых осмотров, но при подозрении на опухоль позволяют быстро и безошибочно поставить диагноз.
В нормальном состоянии на снимках отсутствуют видимые уплотнения или затемнения, ткани выглядят равномерно плотными, без посторонних включений. Просматриваются лимфоузлы обычного размера, сосуды и молочные протоки.
Стандартные результаты описания проведённой маммографии зависят от наличия патологий:
- нулевая категория – неполная оценка, если результаты получились недостаточные или сомнительные, чтобы поставить диагноз;
- I категория – отрицательная, если женщина здоровая, в груди не замечено никаких отклонений;
- II категория – обнаружено доброкачественное образование;
- III категория – выявлено доброкачественное образование, которое требует уточнения и дополнительной проверки, скорее всего, необходима повторная маммография через полгода;
- IV категория – подозрительная опухоль, при которой назначается проведение биопсии для точной диагностики;
- V категория – с высокой вероятностью найдена злокачественная опухоль, поэтому необходима биопсия;
- VI категория – установленная злокачественная опухоль, подтверждённая с помощью биопсии.
При определении результатов специалист ориентируется не только на полученные снимки, но и на историю болезни, и показатели остальных исследований. Если в тканях молочной железы образуются доброкачественные опухоли, то их можно определить по таким признакам:
- затемнённый участок более правильной формы (округлой или овальной);
- чёткие локальные контуры;
- расположенные рядом части не участвуют в опухолевом процессе;
- замедленный рост новообразования без прорастания в окружающие ткани (в динамике наблюдается увеличение поперечника опухоли до 10% в течение года).
Признаки злокачественных опухолей на снимке:
- неправильная форма затемнения (вытянутая, с заметными перетяжками);
- контуры затемнения нечёткие, размытые, прерывистые;
- вокруг опухоли затемнение менее насыщенное (из-за инфильтрации окружающих тканей);
- очаг затемнения может соединяться с кожей или с соском;
- утолщённые кожные покровы в области опухоли;
- при раковых новообразованиях поперечник опухоли интенсивно увеличивается (примерно вдвое за 10-12 месяцев).
10 минут
Столько в среднем занимает процедура маммографии. Пациентка раздевается до пояса, снимает металлические предметы (цепочки, ожерелья, часы) и располагается перед аппаратом. Для более точной диагностики делаются снимки молочной железы в двух проекциях: для этого каждая грудь зажимается между двумя пластинами, расположенными вертикально, а затем горизонтально.
После процедуры врач-рентгенолог описывает снимок, а затем пациентка должна обратиться к врачу онкологу-маммологу, который интерпретирует результаты исследования и осмотрит женщину.
Изменение женского организма в разные периоды менструации
Прогестерон, или «гормон беременности», выделяется в яичниках и надпочечниках, он необходим для того, чтобы подготовить матку к зачатию, помогает сохранить беременность и благотворно влияет на нервную систему. Этот гормон определяет процесс овуляции (появление созревшей яйцеклетки из яичника примерно в середине менструального цикла).
В здоровом состоянии уровень прогестерона в первой половине менструального цикла сравнительно низкий. Далее гормональный уровень поднимается в зависимости от фазы менструации. После овуляции, если наступила беременность, уровень прогестерона повышается дальше, иначе – он снижается и начинаются месячные выделения.
Прогестерон очень сильно воздействует на молочные железы во второй половине цикла, поэтому проведение маммографии во время овуляции или после неё малоинформативно. Лучше проводить обследование груди в первой половине цикла до того, как повысится уровень прогестерона и произойдёт овуляция. В этот период грудные железы самые безболезненные и мягкие на фоне повышенного уровня эстрогенов.
В какой фазе менструального цикла нужно обследоваться?
Делать маммографию или УЗИ молочных желез надо строго в эти сроки, которые соответствуют первой фазе женского менструального цикла.
«Давно установлено, что именно фаза цикла влияет на состояние протоков в молочной железе женщины, — говорит онколог-маммолог Максим Гапонов.
— В первой фазе менструального цикла млечные протоки находятся в суженном нормальном состоянии, поэтому если в груди есть какие-то новообразования или уплотнения, врач сразу сможет заподозрить, что они не являются характерными для этого периода цикла.
Если же проходить обследование после 11-го дня цикла, когда протоки расширяются, врач может просто не заметить какой-либо дефект».
Менструальный цикл зависит от индивидуальных особенностей и может изменяться в различные периоды половой активности. Выделяют такие основные типы по продолжительности цикла:
- Короткий менструальный цикл (продолжается 21-28 дней) – маммографию проводят с 3 по 7 день цикла.
- Средний цикл (продолжается 28-35 дней) – в этом случае можно заниматься обследованием с 5 по 12 день.
- Длительный цикл (дольше 35-36 дней) – наиболее благоприятный промежуток для проведения маммографии с 9 по 18 день.
При нерегулярном цикле маммографию проводят после окончания менструации, при наступлении менопаузы и прекращении месячных можно обследоваться в любое время. Процедура происходит таким образом: женщина становится перед маммографом (рентгеновским аппаратом), грудь фиксируют между двумя пластинами, немного сдавливая.
Каждую грудь проверяют отдельно, это позволяет сравнить их анатомическое состояние и выделить уплотнённые узлы. Выполняют снимок в двух проекциях, по которому врач определяет наличие опухолевых новообразований. Иногда возникает потребность сделать снимки с дополнительными проекциями, чтобы конкретизировать результаты.
1 раз в месяц
С такой регулярностью имеет смысл проводить самоосмотр молочных желез. Для этого простого и доступного способа контроля за состоянием молочных желез подходят 5-11-й день менструального цикла.
Да, аппаратная диагностика позволяет выявить новообразование на самой ранней стадии, когда оно слишком мало для обнаружения на ощупь. Но внимательное отношение к изменениям в груди тоже очень важно.
Как проводить самообследование?
1 этап. Встаньте перед зеркалом прямо, опустите руки и внимательно осмотрите молочные железы. Они должны быть одинакового размера, симметричными.
2 этап. Поднимите руки и повторите осмотр. Молочные железы должны быть одинакового размера, симметричными.
4 этап. Лягте на спину и повторите самообследование.
Чтобы обследовать правую грудь, положите правую руку за голову, пальцы левой руки держите плоско и легко надавливайте ими на молочную железу, по спирали прощупывая всю поверхность.
То же самое проделайте и с левой молочной железой. Убедись, что в тканях молочной железы нет уплотнений. Проводите самообследование каждый месяц. При первых тревожных признаках немедленно обращайтесь к врачу-маммологу.
Образ жизни и способы профилактики рака:
- здоровое сбалансированное питание
- поддержание оптимального веса тела (ожирение повышает вероятность онкологических заболеваний)
- минимальное употребление алкоголя
- физические упражнения, занятия спортом
- исключение резких гормональных скачков (таких, как аборт, резкое прекращение грудного вскармливания)
- продолжительное кормление ребенка грудью.
Насколько часто можно делать маммографию
Раковые заболевания молочной железы занимают вторую позицию (после рака лёгких) среди всех онкологических заболеваний.
Доброкачественные и злокачественные опухоли молочной железы могут возникнуть в любом возрасте, в период менопаузы и климакса вероятность только возрастает.
Опухоли диагностируются у каждой двенадцатой женщины до 40 лет, и с возрастом это соотношение постепенно изменяется: у каждой десятой после 60 лет.
Известно более 50-ти видов мастопатии (доброкачественных опухолей): липомы, фиброаденомы, фибро-кистозные опухоли и множество злокачественных видов.
Все опухоли эффективнее лечатся на первых стадиях, поэтому необходимо проводить маммографию ежегодно после 40 лет или чаще при наблюдении первых подозрительных симптомов.
Для оценки проведённого лечения маммографию назначают неоднократно даже на протяжении месяца.
Источник: https://stopclimax.net.ru/chasto-delayut-mammografiyu-posle/
Когда необходимо исследование
Как правило, КТГ плода в обязательном порядке делается в 3-ем триместре, если при этом были получены хорошие показатели, то в дальнейшем проводить процедуру нужно примерно 1 раз в 6–10 дней или каждую неделю – это зависит от предписаний лечащего врача. При наличии удовлетворительных данных не стоит злоупотреблять данной формой исследования: в этом нет особой надобности.
3D УЗИ при беременности
Если же у будущей матери проявляются явные признаки осложнения, мониторинг осуществляется чаще положенного. К особым показаниям регулярного обследования относятся:
- наличие нескольких плодов (многоплодная беременность);
- какие-либо пороки развития у малыша;
- увеличенное или уменьшенное количество околоплодных вод;
- выявление хронических заболеваний у беременной женщины (ОРВИ, грипп и пр.);
- осложнения, выраженные судорогами, повышенным АД и отеками (гестоз);
- преждевременные роды и выкидыши, произошедшие в прошлом;
- переношенная беременность;
- вредные привычки – курение, распитие спиртных напитков и употребление наркотических веществ;
- наличие инфекции хронического характера.
Маммография или УЗИ — что лучше?
Два этих исследования не должны противопоставляться друг другу. УЗИ больше подходит молодым женщинам детородного возраста, так как отсутствует лучевая нагрузка и полностью исключено мутагенное действие. В более старшем возрасте чаще выполняется маммография, так как она менее затратна и значительно быстрее выполняется. Информативность этих двух исследований в целом сопоставима, однако во время проведения УЗИ врач имеет возможность оценить состояние еще и региональных (подмышечных) лимфоузлов. В дополнение периодически стоит сдавать анализ крови на онкомаркеры, особенно если в роду были случаи рака.
Как подготовиться, чтоб не проводить процедуру повторно?
Рассматриваемый метод диагностики не требует особой подготовки. Однако стоит учесть краткие, но важные правила:
- перед процедурой нужно поесть, но переедать крайне нежелательно;
- заранее посетить туалетную комнату и, в случае необходимости, опорожнить мочевой пузырь;
- за 2–3 часа отказаться от курения, если вредная привычка имеет место;
- необходимо перед прибытием в нужный кабинет немного подвигаться: это требуется для того, чтобы ребенок не засыпал при исследовании данных;
- стоит отключить на время телефон, так как излучаемые им волны могут вызвать ненужные помехи.
Какова необходимость татуажа бровей
Обладательницы красивых бровей после татуажа отмечают ещё несколько достоинств: макияж никогда не растекается, можно смело ходить в бассейн, уход за бровями занимает совсем мало времени и сил.
Выгода процедуры татуажа бровей состоит в том, она даёт возможность выглядеть ярко и в то же время естественно с минимумом усилий. Сам процесс нанесения краски на кожу в области бровей вовсе не новый. Он существует ещё со времён древнего Египта.
Современные технологии сделали процедуру практически безболезненной, с длительным эффектом. Как часто нужно делать перманентный макияж бровей? Процедура проводится только один раз. При этом результат выглядит очень натурально.
Затем периодически необходимо корректировать результат для того, чтобы освежить цвет и подвести форму бровей. Как часто надо делать коррекцию при татуаже бровей? Частота процедур подбирается индивидуально, но она повторяется не чаще чем один раз в полгода.
Влияние частого проведения кардиотокографии на плод
Официальная медицина не располагает данными, доказывающими вредное воздействие рассматриваемой процедуры на ребенка. Иногда можно услышать истории от молодых матерей о том, что малыш начинал подозрительно вести себя при проведении исследования. Специалисты связывают подобное поведение с появлением в «обители ребенка» нового неизведанного звука, который, возможно, и вызывает у малыша легкий дискомфорт.
В медицинской практике существует невысокая вероятность диагностирования патологии у совершенно здорового плода. Подобные нарушения наблюдаются при особых обстоятельствах:
- сонное состояние малыша на момент записи показателей:
- употребление чрезмерного количества пищи женщиной перед процедурой;
- высокая активность ребенка в утробе матери;
- недостаточное количество проводимого геля на датчике;
- лишний вес обследуемой пациентки;
- наличие нескольких плодов.
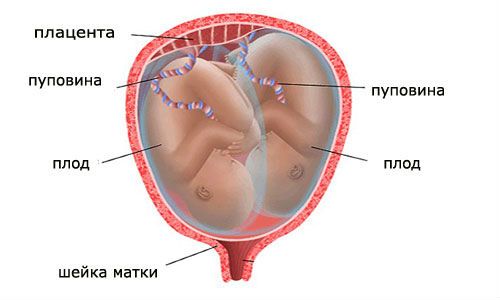
В случае столкновения с многоплодной беременностью КТГ делают чаще обычного
Один сеанс кардиотокографии в среднем равен приблизительно 800–1300 рублям. Но частенько можно наблюдать чуть более высокую цену на проведение процедуры, например, на территории Московской области (1500 руб.) и Ленинградской области (1700–1800 руб.).
Исследование проводится в специализированных медицинских центрах и больницах, в которых присутствует необходимый прибор. Специалист, проводящий изучение показателей, должен обладать соответствующим уровнем квалификации.