Несмотря на то, что рентгеновские лучи были открыты более ста лет назад, они часто применяются в диагностике различных заболеваний. Рентген пережил множество модификаций и перевоплощений: простой пленочный аппарат почти везде уступил место более точному цифровому, компьютерные технологии позволяют использовать рентген для виртуальных реконструкций внутренних органов и так далее. Но суть остается прежней – рентгеновские лучи проходят через разные по плотности объекты, оставляют разные по интенсивности тени, за счет чего и получается рентгенограмма.
Что показывает рентген грудной клетки?
Рентген грудной клетки способен выявить:
- присутствие в легких очагов воспаления, в том числе характерных для таких заболеваний как пневмония и туберкулёз;
- наличие опухолевых образований и отеков, которые могут быть следствием сердечной недостаточности;
- наличие патологических скоплений газов и жидкостей;
- скопление жидкости в околосердечной сумке, увеличение размера сердца, аорты и лимфатических узлов;
- инородные предметы в легких, пищеводе и дыхательных путях.
Области применения
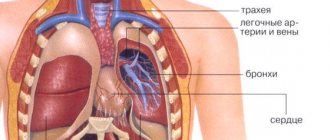
Обзорная рентгенография органов грудной клетки – это рентген обследование, позволяющее получить представление не только о состоянии легких, но и других структур верхней половины туловища: сердца, анатомического пространства в средних отделах грудной полости, а также щелевидного пространства между париетальным и висцеральным листками плевры.
С помощью рентгенографии грудной клетки можно выявлять такие заболевания:
- воспаление легких;
- воспалительное заболевание перикарда, утолщение миокарда, аномальные патологические изменения в сердце;
- патологическое изменение легочной ткани, характеризующееся ее повышенной воздушностью;
- онкопатологии бронхов или легких;
- увеличение лимфоузлов, локализованных в грудной клетке;
- воспаление плевры с образованием фиброзного налёта на её поверхности или выпота внутри её;
- скопление воздуха/газов или крови в плевральной полости;
- нарушение целостности ребер.
Рентгенография позволяет контролировать состояние и работу искусственных водителей сердечного ритма, вживленных дефибрилляторов и других медицинских приспособлений. Кроме того, рентгенологическое исследование может быть направлено на выявление определенных патологий грудного отдела позвоночника.
Рентген грудного отдела позвоночника позволяет выявить такие патологии:
- структурные и форменные изменения костной ткани;
- неправильное положение структурных единиц позвоночника;
- искривления и снижения подвижности суставов;
- возможные осложнения после стойкого смещения или нарушения целостности суставов и костных структур;
- патологии костной ткани;
- нарушения в функционировании межпозвоночных дисков;
- наличие вторичных очагов онкологического процесса;
- обменные заболевания скелета.
Отдельное место в рентгенологии занимает рентгеноскопия. Она позволяет увидеть органы грудины во время их рабочего момента (в движении). Все изменения, происходящие в грудной клетке, в момент диагностики фиксируются на мониторе.
оказания и противопоказания к рентгенографии ОГК
Понимая важность рентгена уточним, для чего делают рентген грудной клетки и какие заболевания диагностируют:
- пневмония (воспаление легких);
- обструктивный бронхит или бронхиальная астма;
- абсцесс легкого;
- пневмоторакс, гидроторакс;
- плевриты;
- эмфизема;
- туберкулез;
- онкологические заболевания ОГК;
- перикардит, пороки сердца, гипертрофия миокарда (рентген ОГК должен дополнять УЗИ сердца и ЭКГ);
- повреждения ребер, ключиц и грудного отдела позвоночника.
Обзорная рентгенография грудной клетки назначается после осмотра лечащего врача. Основные жалобы, при которых пациент направляется на рентген:
- одышка экспираторного (на выдохе) или смешанного характера;
- тахипноэ (учащенное дыхание);
- температура выше 37,5 градусов без выявленной причины;
- появление хрипов в легких при аускультации (выслушивании);
- кашель;
- боль в области грудной клетки;
- нарушение осанки.
Сами по себе эти жалобы не являются прямым показанием для проведения рентгенографии ОГК. Вывод о необходимости рентгена все равно делает доктор.
Как и у многих других медицинских процедур, у рентгена также есть противопоказания и ограничения. Во-первых, с осторожностью относятся к назначению рентгена детям до 15 лет и беременным. Для проведения рентгенографии у этих групп населения должны быть серьезные основания.
Во-вторых, пациентам в тяжелом состоянии, а также при наличии кровотечения или напряженного пневмоторакса также сложно провести рентгенографию. Их состояние должно быть стабилизировано.
Почему болит в груди – основные причины
Сердечно-сосудистая система
Стенокардия – симптом, сопровождающий различные болезни сердечно-сосудистой системы, характеризующийся сильной давящей и жгучей болью в области сердца, что обусловлено нарушением коронарного кровообращения сердца (атеросклероз, ИБС). Часто сопровождается одышкой, тахикардией, головокружением, особенно при физической нагрузке, эмоциональных стрессах, переедании или вдыхании ртом холодного воздуха. Может иррадиировать (отдавать) в локти, область плечевого пояса или шеи, нижнюю челюсть. Длительность приступа – до 10-15 минут. Проходит при устранении патогенного фактора и приеме под язык препарата «Нитроглицерин».
Инфаркт миокарда – острое состояние, обусловленное прекращением кровоснабжения одного из участков сердечной мышцы, который через 15-20 минут начинает отмирать (процесс некроза). Характеризуется сильной давящей и жгучей болью в области сердца даже в состоянии покоя, которая может отдавать близкие от сердца части тела, а также затрудненным дыханием, сильной слабостью, повышенной потливостью, побледнением кожи, аритмией, головной боль, головокружением, тошнотой, приступами рвоты. Симптоматика снижается от приема под язык препарата «Нитроглицерин».
Расслоение аорты – патологический процесс, характеризующийся растяжением стенок аорты, при котором человек внезапно ощущает сильную боль в области сердца, в передней стенке, могущую иррадиировать в поясницу, межлопаточную зону. Другими признаками являются – высокое давление, которое при измерении в разных конечностях показывает разные данные. При прослушивании стетоскопом обнаруживаются шумы нарушения в работе аортального клапана.
Перикардит – воспалительное заболевание внешней оболочки сердца (перикарда), которая участвует в сократительной функции сердечной мышцы. Проявляется аритмиями, слабостью, пониженным артериальным давлением, давящей с жжением болью в области сердца, иррадиирующей в эпигастрий или трапециевидные мышцы, усиливающейся при лежании, глубоком вдохе. Причины – инфекции, аллергии, другие болезни сердечно-сосудистой системы или расположенных рядом органов дыхания.
Читать также Наркомания — причины, симптомы, диагностика и лечение
Желудочно-кишечный тракт
Гастроэзофагеальный рефлюкс (ГЭР) – обратный заброс содержимого желудка в пищевод, что сопровождается давящей или жгучей болью в эпигастральной области, могущей иррадиировать в спину, тошнотой, тяжестью или болью в животе, метеоризмом. Основная причина – чрезмерное употребление пищи и резкая смена положения тела. Осложнением может стать ГЭРБ.
Желчнокаменная болезнь (ЖКБ) – заболевание желчного пузыря, обусловленное наличием в этом органе камней, препятствующие нормальному отхождению желчи, что приводит к воспалительному процессу. Характеризуется острыми болями в животе и низу грудины, коликами в правом подреберье с отдачей в грудину, спину. Усиление симптоматики происходит при резкой смене положения тела или его встряске (поездка на велосипеде по бездорожью, танцы), употреблении жирной пищи, а стихание боли происходит при лежании на ровной поверхности. Среди других симптомов выделяют тошноту, тяжесть в животе, рвоту, нежелание кушать.
Язва желудка – воспалительное заболевание желудка, характеризующееся изъязвлением его стенок. При этом больной ощущает тупую, иногда обостряющуюся боль в эпигастральной области или нижней части грудной клетки, области сердца, правом подреберье, тошноту, изжогу, появляется кислая отрыжка, вздутие живота. Симптоматика обостряется при употреблении жирной или острой пищи, соленья, алкоголя.
Эзофагит – воспалительное заболевание слизистой пищевода, сопровождающееся ощущением комка в горле, дискомфортом в груди при употреблении пищи, а в некоторых случаях и некоторыми другими симптомами, связанными с пищеварением – изжогой, метеоризмом, тошнотой, приступами рвоты, кислой отрыжкой. Основная причина – инфекции, травмирование грубыми продуктами питания, химический или термический ожог, осложнение ГЭРБ и других болезней ЖКТ.
Разрыв пищевода (синдром Бурхаве) – сопровождается внезапной очень сильной и жгучей болью за грудиной и эпигастрии, отдающей в спину, а также нарушением функции глотания, рвотой, сбоем в дыхании и развитием шокового состояния.
Органы дыхания
Трахеит – воспалительное заболевание трахеи, сопровождающееся болью в верхней части грудной клетки, а также такими симптомами как – кашель, дискомфорт при дыхании, повышенная или высокая температура тела, слабость. Основная причина – инфекция, переохлаждение организма, осложнение инфекционных болезней других органов или систем, чаще ларингита или бронхита.
Читать также Болит шея? Некоторые советы по снятию боли в шее
Бронхит – воспалительное заболевание бронхов, являющихся участком дыхательных путей между трахеей и легкими. Основные симптомы – кашель, боль за грудиной (в центральной части), затрудненное дыхание, повышение температуры тела, слабость. Причины – инфекции, переохлаждение организма, осложнение других болезней.
Пневмония – воспалительное заболевание легких, характеризующееся болью за грудиной в месте поражения легкого (или обоих легких), а также кашлем, слабость, повышением температуры тела, ознобом, затруднением при дыхании. Причины – инфекция, переохлаждение.
Плеврит – воспалительное заболевание слизистой, покрывающей легкие, характеризующееся нарушением двигательной функции легких, что приводит к одышке, нарушением дыхательной функции, дискомфорте и болям в грудной клетке. Основная причина инфекция. Болезнь обычно развивается в качестве осложнения других ОРЗ (пневмония).
Туберкулез легких – инфекционное заболевание, характеризующееся поражением легких, причиной которого является инфицированием микобактериями туберкулеза (Mycobacterium tuberculosis). Симптомы – боль в груди, которая может иррадиировать в зону лопаток и подреберья, а также хрипами при дыхании, увеличением лимфоузлов, кашлем и стремительной потерей веса, одышкой, повышенной температурой тела, слабостью.
Нервная система
Невралгия – заболевание неврологического характера, связанное прежде всего с воспалительными процессами в нервных волокнах. Причины могут быть различные – от инфекции, например при опоясывающем лишае, так и деструктивные изменения в позвоночнике (остеохондроз, протрузии, сколиоз и другие). Помимо дискомфорта и боли в грудной клетке, чаще со стороны спины и между ребрами, может сопровождаться повышенной чувствительностью кожи в месте поражения, онемениями, местными судорогами, сыпью, что зависит от этиологии болезни. По локализации, по сегодняшней теме, популярной является межреберная невралгия.
Стресс — сильное нервное перенапряжение, которое может приводить к расстройствам дыхательной функции и дискомфортным, а иногда и болевым ощущением в грудной клетке.
Костно-мышечная система
Костохондрит – воспалительное заболевание хрящевой ткани что приводит к их дистрофии в месте, где соединяются ребра и грудина. Из-за места локализации этот процесс по симптоматике напоминает стенокардию и другие проблемы с сердцем. Больные жалуются на острую и давящую боль в центре грудины (в месте соединения между 2 и 5 ребром), иррадиирующую в реберные мышцы, усиливающуюся при попытке глубоко вздохнуть. Причины – травмы, удар в грудь, инфекции, артриты, онкология.
Читать также Вирус гриппа (А, В, С, D) – симптомы, лечение, классификация и профилактика вируса гриппа
Остеохондроз — заболевание позвоночника, характеризующееся дегенеративно-дистрофическим поражением межпозвонковых дисков, с последующим вовлечение в патологический процесс позвонков. Боль в грудной клетке человек может ощущать из-за пережатого, а после воспаленного нерва, выходящего из позвоночного столба в месте болезни. Среди других симптомов могут быть онемения, нарушение чувствительности, проблемы с дыханием.
Какие заболевания помогает диагностировать рентген грудной клетки?
Рентген грудной клетки назначается в целях диагностики и оценки состояния при таких заболеваниях, как:
- пневмония. В сложных случаях данные рентгена легких являются базовыми для постановки диагноза острой пневмонии;
- туберкулёз;
- воспалительные заболевания плевры (плеврит, эмпиема плевры);
- опухолевые заболевания легких, бронхов, трахеи;
- тромбоэмболия легочной артерии;
- профессиональные заболевания легких, вызванные длительным вдыханием пыли и других мелких частиц;
- пневмотракс (механический разрыв легочной ткани);
- паразитарные заболевания грудной клетки (эхинококкоз);
- заболевания грудного отдела позвоночника.
Пальпация грудной клетки
При пальпации грудной клетки выявляют различные изменения кожных покровов, мышц, ключиц, ребер, грудины, позвонков. При пальпации ключицы ее захватывают между большим и указательным пальцем и прощупывают от акромиального отростка до грудино-ключичного сочленения. В случае перелома ключицы при осторожной пальпации зачастую обнаруживают типичное смещение внутреннего отломка в результате тяги грудино-ключично-сосцевидной мышцы кверху и кзади, а наружного — под влиянием тяжести плеча книзу и кпереди.
При сравнительной пальпации надключичных ямок исследуют состояние лимфатических узлов, особенно при злокачественной опухоли органов брюшной, грудной полостей, забрюшинной клетчатки и молочной железы. У ряда больных в надключичной области определяется Добавочное шейное ребро, оказывающее Давление на плечевое сплетение и на подключичные сосуды. Определяемая пальпаторная болезненность внутреннего отдела ладключичной ямки может свидетельствовать о плексите.
Подушечками II, III и IV пальцев ощупывают каждое ребро на протяжении от грудины до позвоночника, при этом обраща-10т внимание на место соединения ребер и хрящей (рахитические четки), периостит, костные утолщения (мозоль, опухоль), локализованную болезненность.
Ладонью, положенной на место острого перелома ребра, ощущают так называемую «нежную» крепитацию вследствие подкожной эмфиземы из-за повреждения париетальной и висцеральной плевры. Дистальными фалангами пальцев определяют «грубую, костную» крепитацию из-за трения костных фрагментов. Для определения порядкового номера сломанного ребра подсчет их начинают сверху вниз, помня при этом, что ниже ключицы прощупывается II ребро. Подсчет ребер можно начинать и снизу — с XII ребра. Определяемые пальпаторно неровность и шероховатость ребра при сохранении его целостности могут свидетельствовать о воспалении надкостницы. Изолированная болезненность межреберного промежутка при наличии данных, свидетельствующих о воспалительном процессе, позволяет предполагать в глубине (плевра, легкое) наличие гнойного фокуса.
Воспаление грудных мышц (миозит) проявляется отечностью кожи и местным повышением ее температуры. Диагноз межреберной невралгии ставят при обнаружении болезненности в точках выхода кожных ветвей межреберных нервов у позвоночника, в подмышечной области, у грудины. При остеохондрозе грудного отдела позвоночника обнаруживают болезненные точки на 1-1,5 см справа и слева от остистых отростков.
Эластичность (податливость в ответ на пальпацию) грудной клетки оценивают путем осторожного сдавления ее ладонями спереди и сзади, а также с боков.
Этот прием также применяют в сомнительных случаях, для диагностики перелома прикрепляющихся к грудине I—VIII ребер, так как компрессия приводит к изменению их кривизны и, соответственно, к появлению в этом месте грудной клетки болевых ощущений.
Посмотрите, как проводится пальпация грудной клетки на видео, где продемонстрирована основная техника этого диагностического приема:
Показания и противопоказания
Ориентируясь на показания и предварительный диагноз, пациенту может быть назначен обзорный или локальный снимок. В первом случае удается рассмотреть все органы грудной клетки: дыхательные пути, лимфотические узлы, кровеносные сосуды, дыхательное горло и его ветви, легкие и сердце. Локальный рентгеновский снимок дает представление о конкретном органе или его части. В таком случае очаг поражение визуализируется еще четче, что значительно повышает диагностическую ценность данного метода.
Рентгенография грудной клетки показана в таких случаях: совокупность симптомов, которая субъективно характеризуется ощущением нехватки воздуха, хронический кашель, выделение мокроты с примесями гноя, болевой синдром в грудной клетке, пережитые травмы, затронувшие грудину, лихорадочные состояния неясной этиологии.
Кроме того, существует ряд симптомов, когда рекомендована рентгенография грудного отдела позвоночника:
- дискомфорт в грудине и верхних конечностях;
- инфекционные заболевания;
- механические повреждения позвоночного столба;
- подозрение на онкопатологию;
- врожденное, приобретенное или посттравматическое искривление позвоночника;
- аномалии развития скелета.
Рентгенографию проводят в обязательном порядке после операций на позвоночнике. Однако при рентгенографии не видны мягкие ткани (мышцы, связки). Рентген ОГК противопоказан в таких случаях: женщинам во время вынашивания ребенка выполнять рентгенологическое исследование категорически запрещено, особенно в первом триместре, пациентам в крайне тяжелом общем состоянии, пациентам с сильными кровотечениями и открытым пневматораксом.
Не рекомендуется проводить рентген людям, в состоянии эмоционального возбуждения и повышенной двигательной активности (качество снимков будет испорчено). Возрастных ограничений рентгенографическое исследование не имеет. О необходимости и целесообразности выполнения рентгена ребенку принимает решение педиатр, посоветовавшись с другими специалистами. Лучевые методы диагностики, проводимые детям, имеют свои особенности
Рентген — это далеко не единственным источником радиации, с которым приходится сталкиваться больным. В ходе исследований было подсчитано, что облучение, которое получает организм после одной порции во время рентгеновского исследования, равняется лучевой нагрузке, получаемой от обычного окружающего радиационного фона в течение 10 дней.
Проведение обследования
Рентген грудного отдела позвоночника и ОГК выполняется в специальном рентген-кабинете. Перед процедурой пациента просят снять всю одежду до пояса, а также металлические предметы (часы, украшения). Затем он должен расположиться перед специальным щитом, содержащим кассету с пленкой, и прижаться к нему грудной клеткой. По команде рентгенолога необходимо будет сделать глубокий вдох, и в таком состоянии ненадолго задержать дыхание.
Особенности рентгена ОГК:
- обычно выполняют снимки в двух проекциях — прямой и боковой;
- один снимок делается за несколько секунд, а для серии снимков может понадобиться немного больше времени;
- в процессе выполнения снимков пациент не испытывает дискомфорта или боли;
- расшифровка и описание результатов может будет получить в течение 30 минут, а в отдельных сложных случаях в течение 1–2 дней.
Дыхательная экскурсия грудной клетки: что такое, как измерить, норма
Для того чтобы правильно собрать анамнез, студенты учатся годами учатся опрашивать, осматривать и обмерять пациента.
Это целое искусство – быстро и качественно заполнить первичную карту так, чтобы даже врачу, который никогда не встречался с вашим больным, было сразу все понятно.
Одним из этапов сбора анамнеза является антропометрическое исследование, включающее в себя определение размеров грудной клетки, объема дыхательных движений, их симметричности и частоты, участие в акте дыхания мускулатуры.
Форма грудной клетки
К чему врач стремится в процессе осмотра? В первую очередь это выявление характеристик грудной клетки в покое и в процессе движения наряду с показателями спирометрии, например, такими как объем вдоха, скорость и объем выдоха и многие другие. Их взаимоотношение поможет дифференцировать пульмонологическую патологию от неврологической, от травмы или отека легких.
В первую очередь при визуальном осмотре мы можем посмотреть форму грудной клетки. Различают правильную или неправильную вариации. Далее смотрим на симметричность обеих ее половин и равномерность дыхательных движений.
Тип грудной клетки
В клинической анатомии выделяют следующие возможные варианты развития событий:
- Нормостенический, когда соотношение ширины и глубины правильное, над- и подключичные ямки умеренно вдавлены, ребра идут косо, расстояние между ними сохраняется в норме, лопатки неплотно прижаты к грудной клетке, а угол эпигастрия прямой.
- Астенический тип чаще всего бывает у стройных людей. Размер, представляющий глубину грудной клетки меньше, за счет этого создается впечатлением, что она имеет вытянутую форму. Чаще всего ямки около ключицы выражены резко, кожа над ними западает. Ребра расположены скорее вертикально, чем под углом, угол, сформированный мечевидным отростком, острый. У таких людей чаще всего слабо развиты мышцы плеча и спины, а нижний край ребер легко прощупывается при пальпации.
- Гиперстенический тип, соответствует какому же типу телосложения. Грудная клетка слегка похожа на цилиндр, глубина и ширина одинаковы, промежутки между ребрами узкие, они расположены практически параллельно. Над- и подключичные ямки выделяются слабо, эпигастральный угол тупой.
- Эмфизематозная грудная клетка встречается у больных ХОБЛ и бронхиальной астмой. Она похожа на гиперстеническую, но имеет достаточно широкие межреберные промежутки, ход ребер горизонтальный, практически без уклона, лопатки по отношению к ребрам расположены вплотную, нет явного выделения над- и подключичных ямок.
- Паралитическая грудная клетка по внешним признакам похожа на астеническую. Она встречается у больных туберкулезом, хроническими заболеваниями легких, плевры, у сильно истощенных, кахексичных людей и при генетической патологии – синдроме Морфана.
- Рахитическая, или килевидная грудная клетка – встречается в основном у детей. Ее отличительные особенности – это вдавление в центральной части в области мечевидного отростка грудины. А также наличие симптома четок, утолщений в месте перехода костной части ребра в хрящевую из-за неправильного остеогенеза.
Способ дыхания
Экскурсия грудной клетки зависит не только от ее типа и формы, но и от того, как человек дышит: ртом или носом. В этой связи различают разные типы дыхания.
Грудное – встречается преимущественно у женщин. При этом типе основная нагрузка падает на межреберные мышцы и диафрагму. Брюшной тип дыхания больше характерен для мужчин. У них в акте дыхания активно участвует передняя брюшная стенка.
Различают также ритм дыхания (ритмичное или аритмичное), глубину (глубокое, средней глубины или поверхностное) и частоту (количество дыхательный движений в минуту).
Симметричность
Дыхательная экскурсия грудной клетки в норме симметрична. Для того чтобы проверить этот признак, нужно посмотреть на движение нижних углов лопаток во время глубокого вдоха и выдоха.
Если одна из лопаток не успевает за другой, это говорит о нарушении функции внешнего дыхания и может свидетельствовать о воспалительных процессах, таких как плевриты.
Кроме того, асимметрия может наблюдаться после оперативных вмешательств на грудной клетке, при сморщивании легкого вследствие злокачественных новообразований или некроза.
Еще один случай, когда экскурсия грудной клетки может быть нарушена – это патологическое увеличение легкого. Такая ситуация может наблюдаться при эмфиземе, бронхоэктатической болезни, выпотном или экссудативном плеврите, закрытом пневмотораксе.
Техника измерения
Как определить экскурсию грудной клетки? Довольно просто: путем замеров и несложных вычислений.
Обследуемого просят встать лицом к врачу и развести руки в стороны. Желательно, чтобы верхняя часть туловища при этом была освобождена от одежды. Затем доктор берет сантиметровую ленту и располагает ее так, чтобы она проходила через углы лопаток. Исследуемому предлагается сделать глубокий вдох и задержать дыхание.
В этот момент производится первый замер. После чего пациент может выдохнуть и снова задержать дыхание, чтобы врач смог еще раз измерить окружность грудной клетки. Собственно, это и была экскурсия грудной клетки.
Как измерить частоту вдохов или их глубину в литрах? Тоже достаточно просто, если есть дополнительное оборудование, такое как часы и пикфлуометр.
Деформация грудной клетки
Экскурсия грудной клетки в норме должна быть симметрична над всеми участками, но иногда наблюдается неравномерное сопротивление ее стенок давлению воздуха. И тогда образуются выпячивания или втягивания. Втягивание – это, как правило, следствие фиброза или ателектаза легкого. А одностороннее выбухание грудной клетки может указывать на скопление в этом месте жидкости или воздуха.
Для проверки симметричности врач должен приложить руки к спине больного по обе стороны от позвоночного столба и попросить сделать несколько глубоких вдохов. Отставание одной из половин может говорить доктору о том, что у человека развивается плеврит или пневмония, а равномерное снижение или отсутствие экскурсии легких может натолкнуть на мысль об эмфиземе.
Нормальные показатели
На самом деле, не существует четких критериев, какая должна быть экскурсия грудной клетки. Норма (см) довольно относительна и зависит от возраста, телосложения, пола человека.
В среднем она колеблется в пределах от одного до трех сантиметров.
Окружность грудной клетки – тоже значение относительное, только для детей существуют специальные таблицы, которые отражают динамику и гармоничность их развития.
Частота дыхания
Когда определена экскурсия грудной клетки, врач занимается подсчетом вдохов-выдохов. В этот момент важно отвлечь пациента на что-то другое, иначе он может исказить результаты, дышать более часто или, наоборот, реже.
Поэтому незаметно для больного специалист располагает руку на поверхности грудной клетки. Это удобно делать, когда считаешь пульс и подсчитываешь количество движений в минуту. Нормальная экскурсия грудной клетки предполагает двенадцать-двадцать дыхательных движений.
Если пациент не дотягивает до нижней границы нормы, то, скорее всего, у него скоро проявится неврологическая симптоматика, если же частота значительно выше, то вероятный диагноз связан с патологиями, что препятствуют человеку глубоко дышать (жидкость, перелом ребер, невралгии и т. д.).
Кроме того, учащение дыхания может наблюдаться по причине лабильного психоэмоционального состояния, на высоте лихорадки либо в предагонии.
Экскурсия грудной клетки (разница ее окружности между вдохом и выдохом) не всегда входит в приоритетное исследование врачей скорой помощи или соматических стационаров. Это считается рутинным занятием, хотя и не заслуженно. Раньше, когда еще не были повсеместно распространены аппараты УЗИ, МРТ и КТ, доктора могли выявить скрытую патологию, просто приложив руку к груди больного.
Источник: https://FB.ru/article/241158/dyihatelnaya-ekskursiya-grudnoy-kletki-chto-takoe-kak-izmerit-norma
Подготовка и процедура рентгена ОГК
Обычно не требуется специальная подготовка к рентгену грудной клетки. В большинстве случаев пациенту выполняют рентген либо при поступлении в стационар, либо в поликлинике после приема у доктора. Поэтому вся подготовка заключается в том, чтобы провести объективный осмотр, перкуссию (простукивание), аускультацию пациента и определить показания и степень необходимости проведения рентгенографии.
Единственный вопрос, который может возникнуть – можно ли есть перед рентгеном грудной клетки. Органы пищеварения на рентгенограмму ОГК не попадают. В отличие от рентгена органов брюшной полости, даже продукты, приводящие к повышенному газообразованию, не повлияют на снимок.
Рентгенограмма ОГК отчасти захватывает желудок, но его состояние также не повлияет на проведение процедуры.
Поэтому нет необходимости ограничивать свой нормальный рацион перед рентгеном.