Видеоторакоскопия
Торакоскопи́я (видеоторакоскопи́я, ВТС)
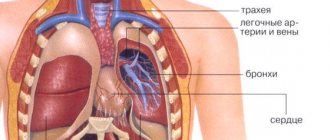
(от др.-греч. θώραξ — грудь и σκοπέω — смотрю, рассматриваю, наблюдаю) — метод эндоскопического обследования, заключающийся в исследовании плевральной полости пациента с помощью специального инструмента — торакоскопа, вводимого через прокол стенки грудной клетки.
История
Ганс Христиан Якобеус (1879—1937)
Впервые плевральную полость с помощью эндоскопа в эксперименте осмотрел в 1901 году G. Kelling. В клинике в качестве диагностического метода торакоскопия впервые была выполнена шведским терапевтом-пульмонологом Гансом Христианом Якобеусом (1879—1937) в 1910 году при помощи цистоскопа для диагностики состояния плевральной полости у больных туберкулёзом. Позднее Якобеус сконструировал оптический прибор, получивший название торакоскопа, при помощи которого первоначально производил осмотр плевральной полости, и с 1910 по 1913 год он выполнил 89 торакоскопий. В 1913 году Якобеус модернизировал торакоскоп, присоединив к нему гальванокаутер, и начал использовать торакоскопию для пережигания плевральный сращений. В 1925 году он впервые выполнил прицельную биопсию плевры у больного мезотелиомой и сообщил о выполнении 120 торакоскопий у больных туберкулёзом лёгких. В этом же году П. А. Герцен выполнил первую в СССР торакоскопию при хронической эмпиеме плевры. В последующем она наиболее часто применялась во фтизиатрии для пересечения спаек путём гальванокаутеризации для формирования лечебного пневмоторакса. Однако внедрение в конце 50-х годов XX века эффективных противотуберкулёзных препаратов, а также развитие хирургии лёгких вызвали снижение интереса к лечебной торакоскопии, так как коллапсотерапия стала неактуальной в лечении туберкулёза. После этого торакоскопия использовалась в основном как диагностический метод при патологии плевры, травме грудной клетки и при воспалительных заболеваниях плевры и лёгких[1][2][3].
В 1966 году были изобретены системы стержневых линз, позднее появились волоконно-оптические кабели источников холодного света.
В 1976 году R.J. Lewis и соавторы, J. Deslaueriers и соавторы описали методику прямой диагностической торакоскопии, выполняемой при помощи медиастиноскопа, которая позволяла брать биопсию и определять распространённость мезотелиомы. В последующем для улучшения визуализации они одновременно пользовались сразу двумя медиастиноскопами, таким образом положив начало торакоскопической хирургии[1].
В 1986 г. была разработана работающая на микросхемах цветная видеокамера с высокой разрешающей способностью, что позволило транслировать изображение с окуляра торакоскопа на экран монитора[1]. Благодаря этому за происходящим в плевральной полости мог наблюдать не только хирург, но и все его ассистенты, что позволило не только производить диагностический осмотр, но и выполнять полноценные оперативные вмешательства. Это послужило началом видеоторакоскопической хирургии.
Противопоказания
При некоторых состояниях вероятный риск процедуры многократно превышает ее пользу. Выполнение торакоскопии может быть опасно в следующих случаях:
- Полная облитерация плевры.
- Тотальный гемоторакс.
- Травмы сердца и гемоперикард.
- Выраженная дыхательная недостаточность.
- Коагулопатии.
- Острый коронарный синдром.
- Аритмии.
- Терминальное состояние пациента.
При сочетанных грудно-брюшных травмах противопоказанием к проведению манипуляции также будут внутреннее кровотечение или перитонит. Повышенную осторожность следует соблюдать при неконтролируемом кашле и гипотонии.
Преимущества перед открытыми операциями на грудной клетке
- малая травматичность;
- низкая частота осложнений;
- экономическая эффективность;
- косметический эффект;
- во многих случаях отсутствие необходимости нахождения больного в отделении реанимации;
- снижение потребности в анальгетических препаратах в послеоперационном периоде;
- уменьшение продолжительности послеоперационной реабилитации больного;
- высокая разрешающая способность камеры позволяет визуализировать на экране отдельные структуры с многократным увеличением.
Показания
- доброкачественная периферическая опухоль лёгкого;
- единичный метастаз в лёгком;
- диссеминированный процесс в лёгком (биопсия лёгкого);
- медиастинальная лимфаденопатия (биопсия внутригрудных лимфоузлов);
- периферический рак лёгкого (T1-2N0M0);
- определение стадии рака лёгкого (биопсия внутригрудных лимфоузлов);
- спонтанный пневмоторакс;
- плеврит неясной этиологии;
- доброкачественная опухоль средостения;
- проникающие ранения грудной клетки (для исключения повреждения органов средостения, перикарда);
- в сомнительных случаях для решения вопроса о целесообразности выполнения торакотомии.
Предоперационная подготовка
Очень важно правильно спланировать исследования, проводимые методом торакоскопии. Врач должен спросить себя: «Почему я выполняю эту процедуру? Как я планирую использовать полученные данные (открытая торакотомия, биопсия и т.д.)? Где находится интересующее меня место повреждения? Каким способом или способами можно получить наилучший доступ к месту повреждения, представляющему интерес? Через какой межреберный промежуток я планирую получить доступ?»
Предоперационная подготовка позволит избежать обычных осложнений, связанных с торакоскопией: перфорации легкого троакаром, рассечения неверно выбранного места в грудной клетке, перфорации внутренних органов из-за большой грыжи диафрагмы или ввода инструмента в плевральную полость, наполненную сгустками крови. Для успешного завершения обследования необходимо максимально ограничить риск, связанный с торакоскопией. Обследование пациента, в том числе рентгенография грудной клетки в течение 24 часов до начала процедуры, позволяет свести до минимума вероятность совершения дорогостоящих ошибок.
Описание
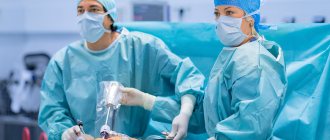
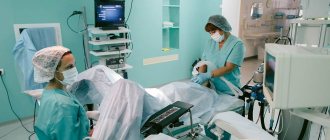
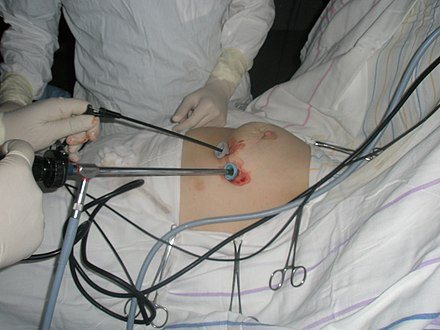
Видеоторакоскопическая операция
Метод обезболивания
: Интубационный наркоз с возможностью выключать оперируемое лёгкое из вентиляции.
Положение больного на столе:
На здоровом боку, рука на стороне операции приведена к голове.
Техника выполнения:
Место введения троакара для последующего проведения через него торакоскопа определяется с учётом локализации наиболее выраженных патологических изменений в плевральной полости. Как правило, при торакоскопии любой из зон плевральной полости первый торакопорт устанавливается в V или VI межреберье по задней подмышечной линии. После выключения из вентиляции лёгкого на стороне операции производится гидравлическая препаровка межреберья с целью предупреждения повреждения элементов сосудисто-нервного пучка. Разрез кожи 1-2 см длиной, торакопортом проникают в плевральную полость. В случае облитерации плевральной полости после разреза производится разведение межрёберных мышц тупым путём, пальцем проникают в плевральную полость и разделяют спайки, после этого вводят торакопорт. Торакоскоп вводится через торакопорт, производится осмотр плевральной полости. В зависимости от планируемого вмешательства и локализации патологических изменений выбирается место для постановки второго, третьего и так далее торакопортов, что производится под визуальным контролем. Как правило, торакопорты располагают в виде равностороннего треугольника. Через дополнительные торакопорты вводится эндоскопический инструментарий. Производится основной этап видеоторакоскопического вмешательства, после окончания которого в места стояния торакопортов устанавливаются дренажи.
Результаты торакоскопии
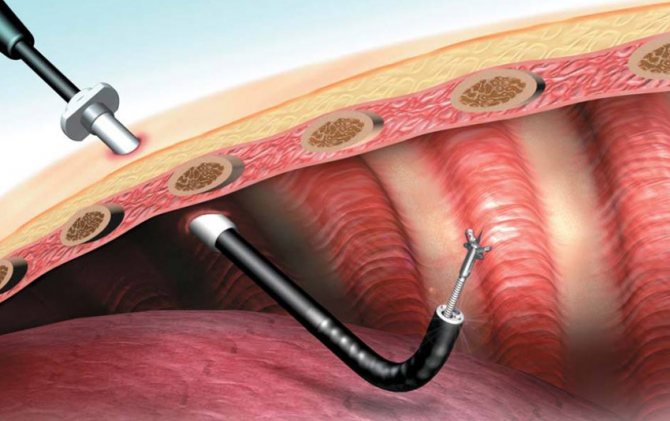
В зависимости от предполагаемой проблемы, образцы тканей и жидкости могут быть отправлены в различные лаборатории для проверки. Например, биопсия ткани может быть проверена под микроскопом на наличие признаков необычных клеток или может быть культивирована на наличие инфекционных организмов.
Если есть подозрение на злокачественную опухоль легкого, образцы биопсии могут быть исследованы во время процедуры при замораживании срезов. Если рак легких обнаружен, дополнительные хирургические процедуры могут быть выполнены немедленно, чтобы удалить все или часть пораженного легкого. Если будет поставлен окончательный диагноз, будет начато соответствующее лечение.
Если врач не может поставить диагноз, могут потребоваться дополнительные анализы, такие как бронхоскопия или биопсия открытого легкого.
Парецкая Алена, врач, медицинский обозреватель
всего, сегодня
(42 голос., средний: 4,95 из 5)
Обследования при гирсутизме у женщин и алопеции
Спермограмма: подготовка, расшифровка, показатели и отклонения
Похожие записи
Примечания
- ↑ 123Трахтенберг А. Х., Чиссов В. И.
Клиническая онкопульмонология. — М.: ГЭОТАР МЕДИЦИНА, 2000. — С. 367—372. — 600 с. — 1500 экз. — ISBN 5-9231-0017-7. - Пландовский В. А., Шнитко С. Н., Анисимовец В. Н.
Видеоторакоскопические операции (рус.) // Хирургия. Журнал им. Н. И. Пирогова. — М.: Медиа Сфера, 1998. — № 11. — С. 25—26. — ISSN 0023-1207. - Добровольский С. Р., Белостоцкий А. В.
Диагностика и лечение экссудативного плеврита (рус.) // Хирургия. Журнал им. Н. И. Пирогова. — М.: Медиа Сфера, 2002. — № 3. — С. 52—57. — ISSN 0023-1207.
Литература
- Авилова О. М., Гетман В. Г., Макаров А. В.
Торакоскопия в неотложной грудной хирургии. — К.: Здоров’я, 1986. - Вишневский А. А., Рудаков С. С., Миланов Н. О.
Хирургия грудной стенки: Руководство. — М.: Видар, 2005. — С. 283-286. — 312 с. — 1000 экз. — ISBN 5-88429-085-3. - Пландовский В. А., Шнитко С. Н., Анисимовец В. Н.
Видеоторакоскопические операции (рус.) // Хирургия. Журнал им. Н. И. Пирогова. — М.: Медиа Сфера, 1998. — № 11. — С. 25—26. — ISSN 0023-1207. - Савальджи Р., Эллис Г.
Клиническая анатомия для хирургов, выполняющих лапароскопические и торакоскопические операции. — М.: Медицина, 2000. — С. 294-295. — ISBN 5-225-00646-9. - Торакальная хирургия: Руководство для врачей / Под редакцией Бисенкова Л.Н.. — СПб.: ЭЛБИ-СПб, 2004. — С. 35-37. — 928 с. — ISBN 5-93979-103-4.
- Трахтенберг А. Х., Чиссов В. И.
Клиническая онкопульмонология. — М.: ГЭОТАР МЕДИЦИНА, 2000. — С. 367—372. — 600 с. — 1500 экз. — ISBN 5-9231-0017-7. - Фергюсон М.К.
Атлас торакальной хирургии. — М.: ГЭОТАР-Медиа, 2009. — С. 44-49. — ISBN 978-5-9704-1021-9. - Франтзайдес К.
Лапароскопическая и торакоскопическая хирургия. — М.: БИНОМ, 2000. — С. 283-315. — ISBN 5-7989-0171-8.
Техника проведения
Чтобы процедура торакоскопии прошла на самом высоком уровне, торакоскопический кабинет должен быть оборудован: видеокамерами, мониторами, жесткими эндоскопами с целым набором лапароскопических инструментов (разными видами троакаров, ножниц, зажимов, щипцов, захватов, электрокоагуляторов) и эндоскопическими аппаратами (инсуфляторами, осветительными приборами, эндовидеосистемами, аспираторами и хотя бы минимальным комплектом инструментария для лапароскопической хирургии).
- Для обезболивания процедуры применяют либо местную инфильтрационную анестезию 1% раствором новокаина, лидокаина или тримекаина, либо эндотрахеальный (общий) наркоз, требующий привлечения врача-анестезиолога. После того как пациент погрузится в глубокий медикаментозный сон, анестезиолог вводит в его трахею особую двухпросветную трубку.
- Для выполнения торакоскопии пациента чаще всего укладывают на здоровый бок, не забыв подложить под него валик, размещенный примерно посередине грудной клетки.
- Определив точку разреза (как правило, она располагается на уровне четвертого или пятого межреберья), ее окружают стерильными салфетками и выполняют антисептическую обработку кожи.
- Добившись спадения легкого, выполняют надсечку кожи при помощи скальпеля (ширина разреза – не более сантиметра). Для прокалывания мягких тканей межреберья используют толстый троакар. Использованный стилет извлекают, а через освободившийся канал троакара (через его канюлю) вводят торакоскоп. Чтобы предотвратить запотевание оптической системы, перед введением прибора в плевральную полость его дистальный конец на некоторое время помещают в сосуд с горячей стерильной водой.
- Осторожно продвигая и поворачивая торакоскоп, начинают осматривать плевральную полость.
- Сделав два или три дополнительных разреза, в них вводят троакары, предназначенные для отсасывания жидкости и забора биологических тканей для последующего гистологического исследования (биопсия берется с помощью специальной иглы, ножниц или бронхоскопических щипцов, введенных через троакар). Данная манипуляция производится под контролем зрения.
- Процедура торакоскопии может быть использована для выполнения лечебных манипуляций: прижигания плевральных булл (провоцирующих возникновение спонтанного пневмоторакса) и бронхоплевральных свищей, пережигания плевральных спаек, плевродеза (искусственного создания плеврита) с применением талька при наличии злокачественных плевральных выпотов. Торакоскопические операции малотравматичны и обеспечивают быстрое восстановление больных. Дренажные трубки, введенные после выполнения операции, удаляются после полного расправления легкого (как правило, это происходит три-четыре часа спустя).
- Завершив процедуру, через один из разрезов вводят плевральный вакуумный дренаж, а остальные разрезы заклеивают лейкопластырем и закрывают дополнительной асептической повязкой (чаще всего – наклейкой).
- Пациента, подвергшегося торакоскопии, оставляют в стационаре и внимательно следят за основными физиологическими показателями. В течение первого часа после процедуры их определяют не менее четырех раз. На протяжении двух следующих часов осуществляют контроль через каждые полчаса. В течение еще двух часов контроль становится ежечасным. После этого показатели проверяют через каждые четыре часа. Как правило, главное внимание лечащий специалист уделяет дыханию и работе дренажной системы.
- Если пациент жалуется на боль, ему незамедлительно назначают наркотические анальгетики и контролируют их действие.