Анализы крови при обследовании на астму: виды, расшифровка результатов
Бронхиальная астма – хроническое заболевание дыхательных путей. Из-за постоянного воспаления бронхов у пациента нарушается дыхательная функция, что может быть опасным для жизни.
Но перед назначением лечения важно точно поставить диагноз, так как есть еще и другие патологии с подобными симптомами, способы лечения которых сильно отличаются. Именно для этого пациенту предлагается сдать тот или иной анализ на астму.
После прохождения назначенного обследования больному ставится точный диагноз и назначается правильное лечение.
Диагностика бронхиальной астмы

Диагностика бронхиальной астмы – это сложный процесс, включающий несколько этапов.
В первую очередь врач осматривает пациента, выслушивает его жалобы и фиксирует наблюдаемые признаки патологии. На разных стадиях развития заболевания симптоматика может быть разной.
Так, например, на начальной стадии пациента может беспокоить только кашель. Гораздо более информативным будет осмотр больного во время приступа, но астму, как и любую другую болезнь, лучше и легче лечит до момента развития осложнений.
После осмотра врач назначает дополнительные обследования для уточнения предварительного диагноза «бронхиальная астма». Для этого врач дает пациенту направление в лабораторию, уточнив, какие анализы требуется сдавать.
Исследования крови требуются для постановки предварительного диагноза.
Если по результатам лабораторных исследований подозрение на бронхиальную астму подтверждается, пациента отправляют на исследование дыхательной функции. Именно после этих процедур выставляется окончательный диагноз.
Лабораторные исследования при диагностике астмы
После осмотра врач в обязательном порядке отправляет пациента сдавать анализы, необходимые для уточнения диагноза бронхиальной астмы. Существует целый комплекс исследований, который требуется провести.
После изучения полученных образцов биоматериала можно не только поставить предварительный диагноз, но также и выявить другие отклонения. К стандартным исследованиям относятся:
Общий анализ крови. Основной его целью является определение уровня гемоглобина, подсчет лейкоцитов и эритроцитов, а также измерение скорости оседания эритроцитов (СОЭ).
- Анализ мокроты.
- Коагулограмма.
- Биохимический анализ крови.
- Иммунологическое исследование крови.
- Анализ бронхоальвеолярного лаважа.
Если этих анализов недостаточно, врач может назначить потенциальным астматикам дополнительное исследование крови или другие виды обследований, позволяющие подтвердить или исключить астму.
Какие анализы назначают
Каждый врач имеет свой индивидуальный подход к диагностике и лечению своего пациента, но, несмотря на это, в случае с диагностикой данного заболевания разработан ряд обязательных мероприятий, которые позволяют безошибочно поставить диагноз, рассчитать риски возможных осложнений, определить стадию болезни.
К стандартным процедурам относятся следующие:
- клинический анализ крови больного с целью определить показатели гемоглобина, число лейкоцитов и эритроцитов, а также скорость оседания эритроцитов (СОЭ);
- изучение отделяемого (слизи) больного;
- коагулограмма (показатель свертываемости);
- биохимическое исследования;
- иммунологическое изучение на предмет клеточного иммунитета, а именно — его уровень в сравнении с нормой в организме больного.
Анализы крови при бронхиальной астме
Анализ крови при подозрении на бронхиальную астму является обязательным. Анализируя результаты этих исследований, специалист делает заключение о характере болезни.
Так, если бронхиальная астма протекает в легкой форме, а приступы редки и быстро проходят, показатели общего исследования крови остаются без изменений.
Если же есть тенденция к увеличению содержания эритроцитов и уровня гемоглобина, есть риск стремительного ухудшения состояния пациента.
Именно поэтому больному требуется сдать целый комплекс необходимых анализов при подозрении на бронхиальную астму, и неоднократно проходить эти исследования в дальнейшем.
Лабораторный контроль за протеканием болезни дает возможность своевременно отреагировать на какие-либо изменения, связанные как с самой патологией, так и с сопутствующими болезнями.
Общий анализ крови
Общий анализ крови – это самое простое и распространенное исследование крови, назначается оно и при бронхиальной астме. Забор крови делают как из вены, так и из пальца.
Подготовка к исследованию стандартная. Никаких дополнительных усилий со стороны пациента не требуется.
Основные определяемые показатели:
- СОЭ;
- уровень гемоглобина;
- количество эритроцитов.
Если заболевание находится в стадии ремиссии или протекает в интермиттирующей форме, все эти показатели останутся в пределах нормы.
Если воспалительный процесс прогрессирует, показатель СОЭ будет расти. При значительном кислородном голодании будет наблюдаться снижение уровня гемоглобина. Возможно развитие анемии.
Биохимический анализ

Биохимический анализ крови считается более точным по сравнению с общим. Даже незначительные изменения в состоянии при возникновении бронхиальной астмы вызовут изменения показателей крови.
Этот анализ позволяет не только уточнить диагноз, но и определить степень тяжести протекания заболевания.
Кровь для исследования берут только из вены.
При бронхиальной астме в крови наблюдается значительное повышение содержания альфа-2- и гамма-глобулинов, фибрина, сиаловых кислот. Если патология вызвана развитием инфекции в организме, то будет увеличен гаптоглобулин.
Иммунологический анализ крови
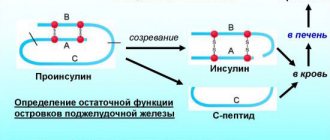
Данное обследование назначается в том случае, если необходимо выяснить аллергическая природа астмы или инфекционная. Диагностика атопической формы патологии заключается в выявлении иммуноглобулина Е и антител.
Иммуноглобулин Е – это белок, относящийся к антителам класса Е. Именно он отвечает за аллергическую реакцию в организме. При контакте белка с аллергеном формируется ответ в виде выброса гистамина, серотонина и прочих соединений, вызывающих приступ.
Анализ берется из вены с соблюдением всех стандартных для забора крови требований.
Анализ газов в артериальной крови
Выявление изменений в газовом составе крови – важное исследование, назначаемое при астме. С его помощью определяется тяжесть заболевания.
Данное исследование назначают в случае, если у больного наблюдаются следующие проявления болезни:
- сильная одышка;
- значительное увеличение частоты сердечных сокращений;
- изменение формы грудной клетки;
- потеря сознания.
Лабораторные показатели при бронхиальной астме
Пациенту с астмой могут быть назначены следующие анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мокроты;
- анализ крови для выявления общего IgE;
- кожные пробы;
- определение в крови аллергенспецифических IgE;
- пульсоксиметрия;
- анализ крови на газы и кислотность;
- определение оксида азота в выдыхаемом воздухе.
Разумеется, не все эти тесты выполняются у каждого больного. Некоторые из них рекомендуются лишь при тяжелом состоянии, другие – при выявлении значимого аллергена и так далее.
Общий анализ крови выполняется у всех пациентов. При бронхиальной астме, как и при любом другом аллергическом заболевании, в крови отмечается увеличение количества эозинофилов (EOS) более 5% от общего количества лейкоцитов. Эозинофилия в периферической крови может возникать не только при астме. Однако определение этого показателя в динамике (повторно) помогает оценить интенсивность аллергической реакции, определить начало обострения, эффективность лечения. В крови может определяться незначительный лейкоцитоз и увеличение скорости оседания эритроцитов, однако это необязательные признаки.
Биохимический анализ крови у больного с астмой часто никаких отклонений не выявляет. У некоторых пациентов отмечается увеличение уровня α2- и γ-глобулинов, серомукоида, сиаловых кислот, то есть неспецифических признаков воспаления.
Обязательно проводится анализ мокроты. В ней находят большое количество эозинофилов – клеток, участвующих в аллергической реакции. В норме их меньше 2% от всех обнаруженных клеток. Чувствительность этого признака высокая, то есть он обнаруживается у большинства больных с астмой, а специфичность средняя, то есть, помимо астмы, эозинофилы в мокроте встречаются и при других заболеваниях.
В мокроте нередко определяются спирали Куршмана – извитые трубочки, образующиеся из бронхиальной слизи при спазме бронхов. В них вкраплены кристаллы Шарко-Лейдена – образования, которые состоят из белка, образующегося при распаде эозинофилов. Таким образом, два этих признака говорят о снижении бронхиальной проходимости, вызванном аллергической реакцией, что часто и наблюдается при астме.
Кроме того, в мокроте оценивается наличие атипичных клеток, характерных для рака, и микобактерий туберкулеза.
Анализ крови на общий IgE показывает уровень в крови этого иммуноглобулина, который вырабатывается в ходе аллергической реакции. Он может быть повышен при многих аллергических заболеваниях, но и нормальное его количество не исключает бронхиальную астму и другие атопические процессы. Поэтому гораздо более информативным является определение в крови специфических IgE – антител к конкретным аллергенам.
Для анализа на специфические IgE используются так называемые панели – наборы аллергенов, с которыми реагирует кровь больного. Тот образец, в котором содержание иммуноглобулина будет выше нормы (у взрослых это 100 ед/мл), и покажет причинно-значимый аллерген. Используются панели шерсти и эпителия разных животных, бытовые, грибковые, пыльцевые аллергены, в некоторых случаях – аллергены лекарств и пищевые.
Для выявления аллергенов применяются и кожные пробы. Их можно проводить у детей любого возраста и у взрослых, они не менее информативны, чем определение IgE в крови. Кожные пробы хорошо себя зарекомендовали в диагностике профессиональной астмы. Однако при этом существует риск внезапной тяжелой аллергической реакции (анафилаксии). Результаты проб могут меняться под действием антигистаминных препаратов. Их нельзя проводить при кожной аллергии (атопическом дерматите, экземе).
Пульсоксиметрия – исследование, проводимое с помощью небольшого прибора – пульсоксиметра, который обычно надевается на палец пациента. Он определяет насыщение артериальной крови кислородом (SpO2). При снижении этого показателя менее 92% следует выполнить исследование газового состава и кислотности (рН) крови. Снижение уровня насыщения крови кислородом свидетельствует о тяжелой дыхательной недостаточности и угрозе для жизни больного. Определяемое при исследовании газового состава снижение парциального давления кислорода и увеличение парциального давления углекислого газа свидетельствует о необходимости искусственной вентиляции легких.
Наконец, определение оксида азота в выдыхаемом воздухе (FENO) у многих больных с астмой выявляет увеличение этого показателя выше нормы (25 ppb). Чем сильнее воспаление в дыхательных путях и больше доза аллергена, тем показатель выше. Однако такая же ситуация бывает и при других болезнях легких.
Таким образом, специальные лабораторные методы диагностики астмы – кожные пробы с аллергенами и определение в крови уровня специфических IgE.
Подготовка к исследованиям

Проведение анализов крови при бронхиальной астме очень важно для уточнения диагноза и определения степени тяжести заболевания.
На основании этих данных назначается лечение или пациент отправляется на дополнительные обследования.
Однако чтобы результаты были достоверными, от пациента требуется несложная, но очень важная подготовка.
Перед процедурой необходимо следовать следующим рекомендациям:
- Анализ крови (как в любом другом случае, а не только на астму) сдается натощак. Перекус допустим не ранее, чем за 7 часов до сдачи биоматериала.
- После приема лекарств должно пройти не менее 12 часов.
- Перед сдачей крови следует исключить употребление алкоголя, жирных и прожаренных блюд.
- Следует избегать интенсивных физических нагрузок.
Иммуноглобулины класса Е при бронхиальной астме
У большинства людей с бронхиальной астмой есть генетическая предрасположенность к выработке аллергических антител, которыми и являются IgE (в отличие от антител классов A, M и G, защищающих организм от различных микробов). Эти антитела вырабатываются лимфоцитами в ответ на определенный аллерген, поступают в кровь и доносятся до тучных клеток, где фиксируются на специальных рецепторах.
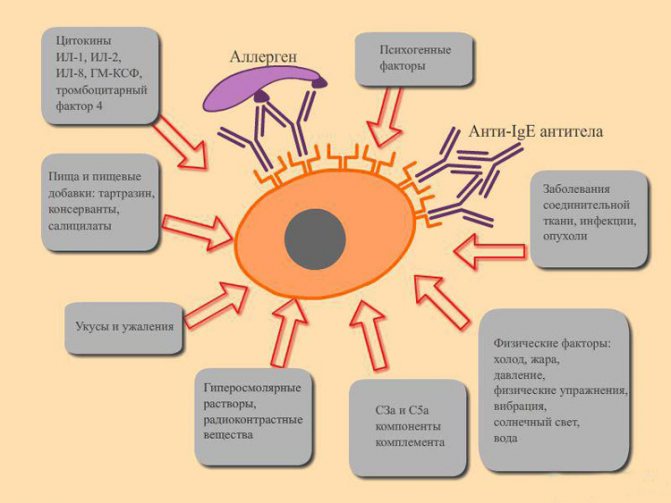
Тучные клетки расположены на «пограничных заставах» организма — в коже, конъюнктиве, слизистых оболочках бронхов, носа, желудочно-кишечного тракта, то есть там, откуда могут проникнуть аллергены. Если аллерген, к которому у человека выработались IgE, попадает в организм, эти фиксированные на тучной клетке антитела узнают его и дают клетке сигнал к запуску каскада аллергического воспаления. А в результате человек ощущает симптомы со стороны того органа, где «сидят» IgE, — бронхов (при бронхиальной астме), кожи (при атопическом дерматите или крапивнице), носа (при аллергическом рините) и т.д.
Чтобы не допустить запуска этого аллергического каскада, и были синтезированы специальные антитела для анти-IgE терапии, которые после подкожного введения связывают IgE в крови, не позволяя им «прилепиться» к тучным клеткам.
Результаты анализов крови и их значение для постановки диагноза
Если у пациента впервые обнаружена бронхиальная астма, результаты анализов крови позволят не только подтвердить диагноз, но и определить степень тяжести болезни.
При изучении результатов врач обращает внимание на следующие параметры:
- СОЭ. Скорость оседания эритроцитов – важный показатель. При бронхиальной астме его значения остаются в пределах нормы. Но если в организм попадает инфекция, СОЭ резко возрастает.
- Эозинофилы. Их уровень является главным диагностическим критерием. При астме (в стадии обострения) их содержание выше нормы. Однако в стадии ремиссии этот показатель приходит в норму.
- Нейтрофилы. Если их количество возрастает, врач может предположить развитие астмы.
- Гемоглобин. При астме его количество растет.
При постановке диагноза врач учитывает не только эти основные показатели крови, но и клинические признаки астмы, а также результаты других обследований.
Один только метод диагностики не может подтвердить, что у пациента именно это заболевание.
Иммуноглобулин Е в норме и при астме
В нормальном состоянии уровень общего иммуноглобулина Е в кровяной плазме будет низким, так как нет необходимости в выработке защитного белка при отсутствии атопических антигенов.
У детей показатель общего IgE меняется с возрастом и отличается от норм для взрослых людей. К периоду полового созревания эти цифры устанавливаются и потом не меняются. В пожилом возрасте количество защитных антител снижается – это нормальное явление.
Если содержание IgE у взрослого человека — 3-423 МЕ/мл, то его уровень в норме. При бронхиальной астме эти показатели составляют 120–1200 МЕ/мл.
Но высокие показатели иммуноглобулина не являются основой для диагностических заключений, так как причин для его повышения много, например, поллиноз и аллергический ринит.
Необходимо провести углубленные исследования, чтобы точно определить, почему повышен аллерген-специфический IgE.
Процедуры обследования для астматиков
Анализы для подтверждения диагноза проводятся только после консультации с врачом. При посещении специалист проверяет наличие характерной симптоматики с помощью нескольких диагностических методов:
- Спирометрия. Способ измерения объёма лёгких. Заключается в выдыхании всего воздуха из лёгких в специальный прибор.
- Пикфлуометрия. Измерение максимальной скорости выдыхаемого воздуха. Требует систематического поведения. Может выполняться в домашних условиях с помощью портативного пикфлуометра.
- Рентгенография лёгких или компьютерная томография. Применяется для исключения вероятности инфекционного поражения лёгких, инородных тел в дыхательных путях, недостаточности кровоснабжения.
С целью исключения вероятности общих патологий исследование включает в себя ЭКГ. Дополнительно может быть назначена флюорография лёгких – она поможет распознать ранние стадии туберкулёза.
Обязательно врач проводит сбор клинического и семейного анамнеза. Подтверждение диагноза происходит после получения результатов обследования. Для лабораторной диагностики у пациента проводят забор крови, мокроты, проводят исследование бронхоальвеолярного лаважа (диагностическая и терапевтическая медицинская процедура, предполагающая введение нейтрального раствора в бронхи и легкие, последующее его удаление, изучение состояния дыхательных путей и состава извлечённого субстрата).
Необходимые исследования
Анализы при астме проводятся на основании медицинского учреждения. В список стандартных лабораторных методов входят следующие:
- Общий анализ крови. В нём оценивается уровень гемоглобина, количество красных кровяных клеток (эритроцитов), лейкоцитов и скорость оседания эритроцитов (СОЭ).
- Коагулограмма. Изучает свёртываемость крови. Позволяет предупредить развитие тромбозов и кровотечений. Исследование мокроты. Определяет наличие инфекционных микроорганизмов. Дополнительно оцениваются органолептические показатели: цвет, запах, консистенция.
- Биохимический анализ крови. Оценивается уровень сиаловых кислот, количество общего белка, билирубина, креатина, мочевины, наличие серомукоида и холестерина, уровень гаптоглобина.
- Иммунологическое исследование крови. Оценивает защитные функции организма. Определяет уровень иммуноглобулинов, по типу которых происходит определение патологии.
- Анализ бронхоальвеолярного лаважа. Подразумевает введение нейтрального раствора в лёгкие с последующим его удалением из бронхов. В извлечённом субстрате оценивается количество слизи, наличие инфекционных возбудителей, клеток эпителия лёгких, лейкоцитов.
Все анализы необходимо проводить натощак. Последний приём пищи перед анализом должен быть не ранее чем за 8 часов.
Примеры результатов и их расшифровка
Ниже приведён пример общего анализа крови, в котором указаны нормальные показатели, характерные для здорового человека. Выделения показывают те пункты, которые оцениваются врачами при постановке диагноза.
В расшифровке врачу и пациенту необходимо обращать внимание на такие пункты:
- Скорость оседания эритроцитов (СОЭ) – превышение нормы свидетельствует о наличии патологии.
- Эозинофилы – пациенты, у которых была выявлена астма, имеют пониженный уровень эозинофилов.
- Нейтрофилы – рост их чиста показывает наличие астмы.
- Гемоглобин – повышение уровня гемоглобина подтверждает астму.
При постановке диагноза используется совокупный результат, получаемый от нескольких анализов. Один метод исследования не может давать гарантии, что полученный результат достоверен. Поэтому врачи используют совмещение нескольких диагностических методик, чтобы определить болезнь.
Показатели могут колебаться в зависимости от стадии патологии. Поэтому может потребоваться исследование в динамике. Постоянный врачебный контроль показателей позволяет предотвратить обострение болезни. Лечение назначается на основании полученных результатов. Своевременное начало терапии позволяет минимизировать вероятность рецидивов в дальнейшей жизни.
источник
Показания к Анти-IgE терапии
Кому же проводится анти-IgE терапия? Конечно, решение принимает врач-аллерголог, но и нам надо представлять, есть ли смысл задумываться о таком лечении (ведь средство сильнодействующее, а из пушки по воробьям не стреляют).
Анти-IgE терапия показана людям страдающим тяжелой и среднетяжелой бронхиальной астмой, у которых не удается добиться должного эффекта с помощью высоких доз ингаляционных гормонов и бронхолитиков длительного действия. Обязательно должна быть доказана аллергическая природа заболевания — повышенное содержание IgE в крови, а пациент должен быть старше 12 лет.
Если врач назначил анти-IgE терапию, то один раз в 2 или 4 недели человеку делают подкожную инъекцию (доза и частота введения препарата определяются в зависимости от массы тела пациента и исходного уровня иммуноглобулина Е в крови). Заметим, что бросать то лечение, которое проводилось раньше, нельзя, а можно лишь постепенно уменьшать его объем по рекомендации лечащего врача.
Эффективность анти-IgE терапии была изучена у пациентов с тяжелой и среднетяжелой бронхиальной астмой, у которых не удавалось контролировать заболевание с помощью наиболее действенных препаратов (ингаляционных гормонов и бронхолитиков длительного действия).
Как показали исследования, добавление к лечению анти-IgE уменьшает тяжесть симптомов и частоту обострений и даже позволяет снизить поддерживающую дозу гормонов у пациентов с гормонозависимой формой заболевания. Наряду с облегчением течения бронхиальной астмы анти-IgE терапия помогает справиться и с симптомами сопутствующих аллергических болезней (аллергического ринита, пищевой аллергии). Впрочем, этот «побочный эффект» был вполне предсказуемым — ведь IgE перестают поступать не только в бронхи, но и в другие органы, где возможны аллергические реакции. Побольше бы таких «побочных эффектов».
Вот видите, напрасно говорят: «Не верьте слухам!» Иногда бывает полезно и поверить. Но только — из достоверных источников.
© Арнольд Ротштейн
Анализы при бронхиальной астме
Для правильной постановки диагноза и назначения соответствующей терапии каждый больной бронхиальной астмой должен пройти ряд лабораторных обследований. Это является обязательным требованием со стороны врачей, поскольку такая программа позволяет точно установить первопричину приступов и выявить механизм развития этого хронического заболевания бронхов. Астма периодически обостряется, дает о себе знать воспалительным процессом и сужением просвета бронхов.
Причин заболевания бронхиальной астмой существует много, наиболее распространенные из них, это:
- неинфекционные аллергены (медицинские препараты, пыльца и пр.);
- сильные стрессы;
- ОРВИ;
- чрезмерная физическая нагрузка;
- наследственность.
Главными признаками бронхиальной астмы являются:
- периодически повторяющиеся приступы удушья;
- кашель с мокротой;
- хрипы при дыхании.
Если у пациента обнаружились вышеперечисленные симптомы, врач назначает ряд анализов, с помощью которых устанавливает степень нарушения функции бронхов. К ним относятся:
- анализы крови: общий, иммунологический и биохимический;
- общий анализ мочи;
- микроскопия мокроты;
- анализ бронхоальвеолярного лаважа (БАЛ).
Перед сдачей анализов необходимо:
- отказаться от пищи не менее чем за 8 часов;
- не курить за 24 часа;
- хорошо выспаться, сохранять спокойствие;
- непосредственно перед обследованием опорожнить мочевой пузырь.
Больному бронхиальной астмой при себе всегда необходимо иметь ингалятор.
Какие анализы сдавать при бронхиальной астме
Пройдите тест по контролю над своей астмой — Подробнее ⇒
Для точности диагностирования заболевания и определения его формы первоочередно необходимо определиться, какие анализы сдавать при бронхиальной астме. Одним из информативных методов диагностирования такого заболевания как бронхиальная астма является анализ крови. К базовым симптоматическим проявлениям астмы относят приступы удушья, наряду с которыми проявляется свистящее дыхание, одышка и частый сухой кашель.
Процедуры обследования для астматиков
Чтобы врачам было легче определиться, какие анализы при бронхиальной астме нужно сдать пациенту, была разработана специальная программа для индивидов с диагнозом астма. Она подразумевает ряд базовых исследований. Проведенные процедуры, позволяют определить первопричину возникновения заболевания, а также назначить корректное лечение.
К стандартным процедурам при астме относят:
- Общий анализ крови. Его цель — определить объем гемоглобина, количество эритроцитов/лейкоцитов, измерить СОЭ.
- Сдачу мокроты.
- Коагулограмму.
- Биохимический анализ крови.
- Иммунологическое исследование.
- Анализ бронхоальвеолярного лаважа.
К базовым процедурам могут присоединяться дополнительные анализы, если лечащий врач видит в них целесообразность.
Подготовительный этап исследований
Перед сдачей анализов, каждый пациент должен предварительно подготовиться. Подготовка подразумевает выполнение следующих рекомендаций:
- сдавать кровь на голодный желудок;
- сдача крови осуществляется не ранее чем через 8 часов после перекуса;
- анализ крови сдается до начала курса использования назначенных лекарств или по истечении 12 суток после его окончания;
- перед процедурой необходимо избегать употребления алкогольных напитков и не допускать физических перегрузок, а также исключить жирные и прожаренные блюда.
Анализируя результаты, специалист использует комплексный метод, совмещающий различные процедуры и данные.
Результаты исследования крови: цель и значение
При неосложненном типе бронхиальной астмы с редкими приступами общий анализ крови отражает норму. Однако резкое подъем объема эритроцитов и гемоглобина говорит о возникновении агрессии со стороны болезни и процветании недостаточности внешнего дыхания.
ВАЖНО! Об аллергическом происхождении заболевания говорит резкий скачек количества эозинофилов вверх. Эозинофилия проявляется перед началом приступов и обострением. Особую выраженность она приобретает при учащенных удушливых приступах ас эозинофилия сходит на нет.
Нередки случаи отображения в картине заболевания анемии, что обусловлено легочной кислородной ограниченностью.
СОЭ анализ на бронхиальную астму имеет нормальные значения, а повышенные его характеристики свидетельствуют о наличии инфекционных болезней. Кроме увеличения СОЭ об инфекционном поражении при астме говорят скудность количества эозинофилов, повышенный объем нейтрофилов и смещение формулы лейкоцитов влево.
Анализ крови на биохимию при бронхиальной астме определяет общее состояние организма индивида и с успехом используется во многих направлениях медицины для распознавания различных заболеваний. Малейшее отклонение какого-либо показателя и наличие других болезней будет отражено в биохимии.
Именно с помощью биохимии специалисты окончательно ставят диагноз, определяют течение заболевания и выбирают нужную терапию болезни. Для этого анализа берется венозная кровь, сдавать которую необходимо на голодный желудок утром. В крайнем случае, последний перекус должен быть за 7 часов до процедуры сдачи крови. При несоблюдении простого правила относительно еды, показатели исследования могут нести искаженную информацию относительно тяжести болезни. Кроме того, перед сдачей биохимии крови запрещены физическая активность, употребление алкогольных напитков, жирных и прожаренных блюд, а также курение.
иммуноглобулин Е
При исследовании биохимии крови зачастую выявляют варьирование сиаловых кислот, серомукоида, гаптоглобина и составляющих белковых фракций, что подразумевает неоднозначный скачек вверх объема гамма- и альфа-два-глобулинов.
При иммунологическом исследовании крови у индивидов с астмой проявляется скачек объема иммуноглобулина G при смешанной форме бронхиальной астмы, а при атопическом типе заболевания иммуноглобулина E. Поэтому подобное исследование при астматическом заболевании в большинстве случаев проводятся с целью разграничения атопического и инфекционного типа заболевания.
Иммуноглобулин Е – это белок, который относится к Е-антителам и влияет на возникновение аллергореакций и болезни в целом. Непосредственное сближение с провоцирующей средой провоцирует выработку гистамина, а также прочих ферментов, что в свою очередь приводит к возникновению различных заболеваний, анафилаксии и астматических воспалений.
ВАЖНО! Иммунологическое исследование крови отображает наличие инфекций и иммунодефицит. Опираясь на его данные, врачи выбирают способ ликвидации приступов и схему врачевания заболевания.
Исследуя сыворотку крови при астматической болезни, определяют специфические иммуноглобулины и выявляют вещества-аллергены. При астме иммунологический анализ крови зачастую отображает завышенное количество иммуноглобулина и нехватку Т-супрессорных лейкоцитов.
Бронхиальная астма и роль сдачи мокроты
Анализ мокроты – это лабораторное исследование, которое помогает не только определиться с количеством эозинофилов, определяющее возникновение инфекционного воспаления в дыхательном тракте, но и позволяет дать оценку состоянию бронхов и легких, а также выявить бактерии.
Мокрота – слизь, которая отделяется из дыхательных органов при кашле и отхаркивании. Обычно мокрота не имеет запаха и ее можно описать как слизистую жидкость, но бывают клинические случаи заболевания, когда в мокроте присутствует гной. Перед сбором мокроты рекомендуют обильное питье, а также чистку зубов и ополаскивание ротовой полости. Сбор мокроты производится на голодный желудок. Материал собирается в специальную одноразовую емкость, которую необходимо сразу плотно закрыть. Процесс сбора должен осуществляться после трехразового глубокого вдоха и откашливания.
При часто повторяющихся выраженных удушливых приступах заболевания в мокроте выявляют небольшой объем крови. Если бронхиальная астма сопровождается четкими воспалительными реакциями, то в мокроте будет много бактерий и повышенное количество нейтрофилов, что также присуще ухудшению состояния пациента.
Анализ бронхоальвеолярного лаважа и газов артериальной крови
При анализе бронхоальвеолярного лаважа в анализируемом материале будет обнаружено существенное количество различных лейкоцитов. Этот анализ показывает скудность объема альвеолярных макрофагов (базофилов), небольшое увеличение численности лимфоцитов и нейтрофилов. Особую выраженность имеет эозинофилия.
Изменению уровня давления газов в артериальной крови отводится важное значение, ведь газовый состав способствует корректному определению тяжести протекания заболевания. При бронхиальной астме эти составляющие крови варьируются в прямой зависимости от тяжести протекания болезни. Так, при тяжелом течении заболевания объем кислорода снижается, а объем углекислого газа растет. При такой картине пациент нуждается в кислородных ингаляциях.
Бронхиальная астма – это трудноизлечимая болезнь с рецидивирующими приступами, спецификой которой является индивидуальная схема врачевания и постоянный контроль над течением. Для этого необходимо по расписанию посещать лечащего врача, укреплять иммунные функции организма и ликвидировать аллергены. Отсутствие приступов и полноценный образ жизни при астме – это легко!
bronhial.ru
Общий анализ крови
Самый распространенный лабораторный анализ, который назначается пациентам при диагностике практически любых заболеваний. За 3 дня до сдачи крови не рекомендуется есть жареное и употреблять алкогольные напитки. Не следует и перегружать организм физическими нагрузками.
При изучении анализа крови врач ориентируется на изменение уровня эритроцитов и гемоглобина. Если показатели внезапно увеличились, это свидетельствует о заболевании бронхиальной астмой. Если астма сопровождается инфекцией, то увеличивается уровень скорости оседания эритроцитов (СОЭ), лейкограмма сдвигается влево.
Норма и изменение уровня иммуноглобулина Е
Нормальные показатели уровня иммуноглобулина Е изменяются с возрастом человека. У новорожденных младенцев в крови собственного иммуноглобулина Е нет. Если анализ на общий иммуноглобулин у них положительный, это свидетельствует о наличии в крови малыша материнского иммуноглобулина. Такое явление в большинстве случаев наблюдается у детей матерей, страдающих аллергическими реакциями.
Норма иммуноглобулина Е у детей до 1 года находится в диапазоне от 0 до 20 МЕ IgЕ в 1 миллилитре крови. У детей в возрасте 1-5 лет нормой считается 10-50 МЕ/мл, 6-14 лет – 20-60 МЕ/мл. У подростков концентрация иммуноглобулина Е самая высокая от 100 до 200 МЕ/мл. У взрослых норма иммуноглобулина Е 20-100МЕ/мл.
Общий иммуноглобулин Е может быть повышенным при следующих состояниях:
- аллергических заболеваниях (конъюнктивите, рините, дерматите, бронхиальной астме, пищевых, контактных, лекарственных аллергиях, сенной лихорадке);
- аспергиллёзе лёгких;
- патологии иммунной системы и некоторых системных заболеваниях;
- паразитарных заболеваниях (аскаридозе, эхинококкозе, токсоплазмозе);
- алкогольном циррозе печени;
- мононуклеозе.
Повышенный уровень иммуноглобулинов Е наблюдается при реакции отторжения трансплантата, дефиците других иммуноглобулинов (IgA).
При некоторых заболеваниях концентрация иммуноглобулина Е в сыворотке крови может быть низкой. Такой результат анализа может указывать на наличие иммунодефицита, наследственного дефицита гамма-глобулинов в крови или врождённого дефекта Т-лимфоцитарного звена тканевого иммунитета.
Анализ бронхоальвеолярного лаважа
Этот анализ представляет собой ряд обследований – иммунологическое, микробиологическое, цитологическое и биохимическое смыва с бронхов и альвеол. Пробу для исследования берут во время бронхоскопии. Бронхоскопией называют способ обследования бронхов и трахеи с помощью специальных оптических устройств. Перед этим обследованием необходимо также пройти несколько диагностических процедур:
- электрокардиографию (ЭКГ);
- флюорография (ФГ);
- анализы крови: общий, определение газов в крови, на ВИЧ, сифилис, гепатит;
- гемостазиограмма (Коагулограмма).
Микроскопия мокроты
Исследования направлено на выявление состояния бронхов и легких, а также бактерий в них. Мокрота представляет собой слизь, которая выделяется из дыхательных путей и бронхов в результате отхаркивания или кашля. Забор мокроты осуществляется натощак. Перед процедурой необходимо обязательно почистить зубы и тщательно прополоскать рот. Чтобы облегчить процесс взятия материала на анализ, следует выпить побольше жидкости.
Для того чтобы получить мокроту, пациента просят 3 раза вдохнуть полной грудью и затем откашляться. Если материала недостаточно, то больному делают ингаляцию с использованием солевого раствора, который провоцирует кашель. Мокроту собирают в стерильную емкость. В случае если пациент болен бронхиальной астмой, мокрота будет густой консистенции с кристаллами Шарко-Лейдена.
Диагностика
Для определения выраженности аллергического компонента при астме проводят исследование специфических IgE-антител в сыворотке крови. Это помогает определить факторы риска, триггеры, и по возможности ограничить контакт с ними.
Неинвазивные маркеры аллергического воспаления – оксид азота, окись углерода.
Характерные для астмы изменения стенок бронхов видны при визуальных методах обследования. Утолщение подслизистого и мышечного слоя, сужение просвета. При недостаточно полных диагностических данных может быть назначено МРТ бронхов и лёгких. Такое исследование также может показать динамику в процессе приёма лечения.
Слизистые пробки, которые перекрывают просвет бронхов, видны при бронхоскопии и УЗИ. Пробки состоят из вязкой слизи с эозинофилами, кристаллами Шарко-Лейдена и отшелушившимся эпителием бронхов. Лабораторное исследование слизи под микроскопом позволяют детально изучить состав слизистой пробки и подтвердить её происхождение.
Бронхоскопия с биопсией покажет изменения в структуре бронхов. Недостаточное количество клеток мерцательного эпителия, увеличенные в размерах бокаловидные клетки, которые производят слизь. Отёк и утолщение базальной мембраны, эозинофильная инфильтрация в подслизистом слое, ткани пропитаны также нейтрофилами, лимфоцитами и макрофагами.
Данные спирометрии помогают оценить функциональное состояние лёгких и сделать прогноз течения заболевания. Контроль ответа на лечение проводят с помощью пикфлуометрии, оценки пиковой скорости выдоха. Пациент, который находится на учёте по БА, проходит подобные обследования регулярно, для контроля состояния.
Спирография
Диагностировать астму можно и по еще одному анализу – спирографии. При таком методе исследования изучают состояние бронхов и легких. Суть этого исследования состоит в замере объема легких. Такое исследование назначают не только при бронхиальной астме, но и при других патологиях дыхательной системы.
Противопоказания для спирографии:
- тяжелое состояние пациента;
- токсикоз на поздних сроках беременности;
- гипертонический криз;
- сердечно-сосудистая недостаточность в тяжелой степени.
Данное исследование проводится натощак. Первоначально специалисты фиксируют частоту дыхания и объем легких в состоянии покоя. После этого производятся замеры максимального объема легких – пациенту предлагается сделать глубокий вдох и резкий выдох, который необходимо протянуть как можно дольше. Для людей с нормальной вентиляцией легких такая процедура не вызовет никаких сложностей, а вот пациентам с нарушением вентиляции это будет сделать сложно.
Следующим этапом этого обследования является определение форсированного объема легких. Больному предлагается в течение нескольких секунд глубоко и часто дышать. Иногда для получения более достоверных результатов эти замеры производят при физической нагрузке. Единого показателя для нормы не бывает, так как все данные относительны и зависят от веса, роста и пола пациента. Если у больного диагностирована бронхиальная астма, то форсированная жизненная емкость легких и индекс Тиффно уменьшены.
Что нужно пройти при подозрении на бронхиальную астму
Анализ мокроты общий
В начале приступа бронхиальной астмы отделяется небольшое количество мокроты, в конце приступа ее количество увеличивается. Мокрота при бронхиальной астме слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений), эозинофилы, спирали Куршманна, кристаллы Шарко—Лейдена.
Общий анализ крови
При бронхиальной астме отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых).
Спирография
Форсированная жизненная емкость легких (ФЖЕЛ, FVC) и модифицированный индекс Тиффно (ОФВ1/ФЖЕЛ) при бронхиальной астме уменьшаются. Пиковая объемная скорость форсированного выдоха (ПОСвыд, PEF) (в норме превышает 80% от должной величины) является основным показателем самоконтроля при бронхиальной астме.