– клинико-гематологический синдром, в основе которого лежит резкое уменьшение или отсутствие нейтрофильных гранулоцитов среди клеточных элементов периферической крови. Агранулоцитоз сопровождается развитием инфекционных процессов, ангины, язвенного стоматита, пневмонии, геморрагических проявлений. Из осложнений часты сепсис, гепатит, медиастинит, перитонит. Первостепенное значение для диагностики агранулоцитоза имеет исследование гемограммы, пунктата костного мозга, обнаружение антинейтрофильных антител. Лечение направлено на устранение причин, вызвавших агранулоцитоз, предупреждение осложнений и восстановление кроветворения.
При агранулоцитозе у больных могут возникать геморрагические пневмонии , осложняющиеся абсцессами и гангреной легкого . При этом физикальные и рентгенологические данные бывают крайне скудными. Из числа наиболее частых осложнений возможны перфорация мягкого нёба, сепсис , медиастинит , острый гепатит .
Диагностика агранулоцитоза
Группу потенциального риска по развитию агранулоцитоза составляют пациенты, перенесшие тяжелое инфекционное заболевание, получающие лучевую, цитотоксическую или иную лекарственную терапию, страдающие коллагенозами. Из клинических данных диагностическое значение представляет сочетание гипертермии, язвенно-некротических поражений видимых слизистых и геморрагических проявлений.
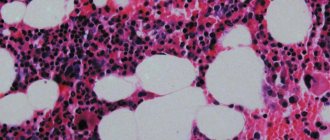
Наиболее важным для подтверждения агранулоцитоза является исследование общего анализа крови и пункция костного мозга . Картина периферической крови характеризуется лейкопенией (1-2х10 9 /л), гранулоцитопенией (менее 0,75х10 9 /л) или агранулоцитозом, умеренной анемией, при тяжелых степенях – тромбоцитопенией. При исследовании миелограммы выявляется уменьшение количества миелокариоцитов, снижение числа и нарушение созревания клеток нейтрофильного ростка, наличие большого количества плазматических клеток и мегакариоцитов. Для подтверждения аутоиммунного характера агранулоцитоза производится определение антинейтрофильных антител.
Всем пациентам с агранулоцитозом показано проведение рентгенографии легких , повторные исследования крови на стерильность, исследование биохимического анализа крови, консультация стоматолога и отоларинголога. Дифференцировать агранулоцитоз необходимо от острого лейкоза , гипопластической анемии. Также необходимо исключение ВИЧ-статуса .
Лечение и профилактика агранулоцитоза
Пациенты с верифицированным агранулоцитозом должны быть госпитализированы в отделении гематологии. Больные помещаются в палату-изолятор с асептическими условиями, где проводится регулярное кварцевание, ограничивается посещение, медицинский персонал работает только в шапочках, масках и бахилах. Эти меры направлены на предупреждение инфекционных осложнений. В случае развития некротической энтеропатии осуществляется перевод больного на парентеральное питание. Пациентам с агранулоцитозом необходим тщательный уход за полостью рта (частые полоскания рта антисептическими растворами, смазывание слизистых оболочек).
Терапия агранулоцитоза начинается с устранения этиологического фактора (отмены миелотоксических препаратов и химических веществ и т. д.). Для профилактики гнойной инфекции назначаются неабсорбируемые антибиотики, противогрибковые препараты. Показано внутривенное введение иммуноглобулина и антистафилококковой плазмы, трансфузии лейкоцитарной массы, при геморрагическом синдроме — тромбоцитарной массы . При иммунном и аутоиммунном характере агранулоцитоза назначаются глюкортикоиды в высоких дозах. При наличии в крови ЦИК и антител проводится . В комплексном лечении агранулоцитоза используются стимуляторы лейкопоэза.
Профилактика агранулоцитоза, главным образом, заключается в проведении тщательного гематологического контроля во время курса лечения миелотоксическими препаратами, исключении повторного приема лекарств, ранее вызвавших у больного явления иммунного агранулоцитоза. Неблагоприятный прогноз наблюдается при развитии тяжелых септических осложнений, повторном развитии гаптеновых агранулоцитозов.
Клинико-гематологический симптомокомплекс, характеризующийся лейкопенией и существенным уменьшением, время от времени вплоть до исчезновения гранулоцитов из периферической крови. У детей встречается относительно нечасто, чаще как признак гипопластической малокровии.
Этиология и патогенез
. Агранулоцитоз может оказаться обусловлен рядом факторов: инфекционными заболеваниями (брюшной тиф, малярия, сепсис, корь в период высыпания); некоторыми лекарственными препаратами (сульфаниламиды, амидопирин, ПАСК, фенобарбитал и др.), и химиопрепаратами с выраженным миелотоксическим действием (винбластин, миелосан, циклофосфан, 6-меркаптопурин и др.); лучевым воздействием. Вероятно усиленное разрушение гранулоцитов в периферической крови из-за повышенной индивидуальной чувствительности к тому или иному фактору (иммуноаллергические и аутоиммунные агранулоцитозы). Агранулоцитоз может развиться под действием не только лишь антител к гранулоцитам, но еще и циркулирующих иммунных комплексов.
Клиническая картина
. Характерны общая астения, стоматит, гингивит, язвенно-некротическое поражение слизистых рта, глотки, желудочно-кишечного тракта, высокая температура тела, время от времени умеренное повышение печени, селезенки и регионарных лимфатических узлов. В периферической крови лейкопения (1,0-2,0 109/л и ниже), относительный лимфоцитоз, гранулоцитопения (от 20 % до 0 гранулоцитов с грубой токсической зернистостью), умеренная малокровие, анизоцитоз, полихромазия. В тяжелых ситуациях (изо-, аутоиммунный панмиелофтиз) — тромбоцитопения, сопровождающаяся геморрагическим синдромом. Картина костного ЦНС непостоянна: от несущественного функционального угнетения грануло-цитопоэза до выраженной гипоплазии гранулоцитарного ростка. Система красной крови и мегакариоцитарный аппарат поражаются нечасто. Течение о., время от времени подострое.
Диагноз
. Основывается на клиническом симптомокомплексе и характерных изменениях периферической крови. Картина костного ЦНС динамична и имеет до некоторой степени относительное значение.
Прогноз
. Зависит от личных особенностей ребенка и тяжести заболевания. Легкие формы излечиваются спонтанно. При тяжелых септических осложнениях прогноз сомнителен.
Лечение
. Ликвидация причины, вызывающей агранулоцитоз (отмена ядовитых препаратов, устранение сенсибилизирующих факторов, если они известны). Назначают кортикостероидные гормоны (преднизолон по 0,5-1,0 мг/кг), гемотерапевтические мероприятия (повторные трансфузии лейкоцитной многих, гемостимулирующие средства) имеют относительное значение. При наличии септического составляющая показаны антимикробные препараты, нистатин. При язвенно-некротическом поражении слизистых проводится последовательная обработка их раствором перманганата калия (1:5 000) и 2 % раствором перекиси водорода, облепиховым маслом 3-4 раза в день. Комплексное лечение проводится до наступления полной клинико-гематологической ремиссии.
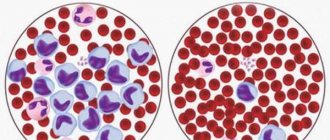
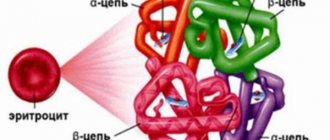
Лейкоциты – белые клетки крови, которые защищают организм от патогенных микроорганизмов. Уменьшение их количества ниже допустимых значений вызывает агранулоцитоз.
У детей патология развивается по разным причинам, но следствием является снижение иммунной защиты. Любое инфекционное заболевание плохо поддается лечению и чревато осложнениями.
Какова норма лейкоцитов для детей и почему уровень белых клеток крови может быть повышенным?
Общий анализ крови – назначение, которое дают врачи независимо от того, чем болеет ребенок. Родители прибегают к помощи медицинских справочников, задают вопросы на форумах, чтобы расшифровать результат анализов, и далеко не всегда получают внятные ответы.
Статья объяснит доступным языком, что такое «красная» и «белая» кровь, какая норма лейкоцитов у детей в крови и что делать, если лейкоциты повышены.
Расшифровка общего анализа крови
Показатели ОАК (общего анализа крови) ребенка отличаются от показателей взрослого, так как растущий организм функционирует иначе.
Существует 7 групп, по которым сверяют нормы и отклонения в анализе крови. Группы охватывают следующие возрастные диапазоны:
- 1 день;
- 30 дней;
- 180 дней;
- 365 дней;
- 1-6 лет;
- 7-12 лет;
- 13-15 лет.
Чтобы сверка результатов была удобной, существует таблица лейкоцитов и других кровяных компонентов.
Например, пониженный уровень гемоглобина свидетельствует о том, что в организме может развиваться анемия или внутреннее кровотечение.
Повышенный – признак интенсивных физически нагрузок или сильного обезвоживания. Низкий уровень эритроцитов может свидетельствовать о большой кровопотере или хроническом воспалении.
Когда врач выдает результаты анализов, он обязан расшифровать содержимое документа. Информация, предоставленная в статье, предназначена для тех, кто желает удостовериться в правильности результатов и понять то, что врач не упомянул.
Таблица лейкоцитов у ребенка по возрасту (х 109 клеток на литр)
Показатели1 день30 дней180 дней365 дней1-6 лет7-12 лет13-15 лет
| Лейкоциты (WBC) | 8,5-24,5 | 6,5-13,5 | 5,5-12,5 | 6-12 | 5-12 | 4,5-10 | 4,3-9,5 |
Анализ крови проводится с помощью специального лабораторного оборудования. По результатам анализа можно определить наличие инфекции в организме и развитие скрытых заболеваний. Как можно узнать свой уровень сахара – прочтете здесь.
Лейкоцитарная формула у ребенка
Лейкоцитарная формула отображает, сколько лейкоцитов присутствует в общей лейкоцитарной массе. Ребенка нужно обследовать, если он жалуется на:
- бессонницу;
- повышенное потоотделение;
- отсутствие аппетита;
- плохое самочувствие (часто повышается температура, мучает ринит, ОРВИ, ОРЗ).
Формула оценивается во время госпитализации. У новорожденных оценка формулы лейкоцитов должна производиться через каждые 3 месяца до года. Малышам возрастом до 3 лет – 1 раз в 365 дней. Детям возрастом до 7 лет – в соответствии с показаниями врача. Детям старше – во время медосмотра или наличия хронических болезней.
Таблица значений по возрасту
Оригинальная таблица с расшифровкой общего анализа достаточно широкая и неудобная для чтения людьми без медицинского образования. Ниже табличные данные разбиты на части, чтобы каждый родитель смог быстро найти ответ в соответствии с возрастом ребенка.
У новорожденных
Норма показателей для малышей, возраст которых от 1 до 30 дней: нейтрофилы (64%), лимфоциты (20-34%), моноциты (3-4%), базофилы (0-1%), эозинофилы (1-2%). На данном этапе жизни организм малыша адаптируется к новой среде, в связи с чем проведение обследования его здоровья обязательно.
Лейкоциты отражают состояние защитных сил организма грудничка
До одного года
Норма показателей для малышей возрастом от 30 до 365 дней сильно отличается от предыдущего: лимфоциты (на 4-5% больше), нейтрофилы (на 35-40% меньше), моноциты (на 2% больше), базофилы (на 1-1,5% больше), эозинофилы (на 1,5-2% меньше). На данном этапе жизни в организме малыша возрастает уровень лейкоцитов и обеспечивает здоровью надежную защиту.
До пяти лет
Ребенок возрастом от 1 до 5 лет начинает вести активную жизнь: бегать, прыгать, познавать мир. Из-за этого возрастает риск длительного нахождения под палящим солнцем, переохлаждения и заражения инфекциями. По этим причинам показатели лейкоцитной формулы нестабильны – могут меняться в течение дня.
Норма показателей следующая: нейтрофилы (30-50%), лимфоциты (35-55%), моноциты (10,5-11%), базофилы (0,5-1%), эозинофилы (1-3,5%).
Старше пяти лет
Показатели формулы лейкоцитов у ребенка старше 5 лет такой же, как и у взрослого человека: нейтрофилы (51-70%), лимфоциты (20-35%) моноциты (3-10%) базофилы (1%), эозинофилы (1-4,5%).
Не стоит забывать о том, что в период полового созревания организм человека полностью перестраивается, в связи с чем лейкограммный сдвиг возможен в пределах 15%, а расшифровка общего анализа несет иной характер.
Что представляет собой лейкоцитарная формула
Что делать, если лейкоциты повышены?
Уровень лейкоцитов определяет состояние иммунитета малыша. Завышенные показатели – признак лейкоцитоза. Причинами лейкоцитоза являются не только заболевания, но и внешние влияющие факторы. Причины, выраженные физиологическими особенностями организма:
- активные физические упражнения;
- прием горячей ванны;
- эмоциональное напряжение (плач, испуг и т.д.).
Если повышение лейкоцитов произошло по одной из перечисленных причин, предпринимать ничего не нужно. Показатели вернутся к норме в течение дня.
Какие заболевания вызывают повышение лейкоцитного уровня:
- гнойные инфекционные;
- вирусные;
- интоксикация;
- аллергии;
- травмы кожного покрова (в том числе и ожоги).
Высокий лейкоцитный уровень также наблюдается у детей, перенесших операцию. Показатели будут высокими до тех пор, пока организм полностью не восстановится. Лейкоцитоз – это не болезнь. Это состояние, свидетельствующее о том, что организм борется с каким-то заболеванием.
Первое, что нужно делать родителям, если у ребенка повышены лейкоциты – отвести малыша на полное обследование организма. Врач определит заболевание, поставит диагноз, назначит курс лечения.
Необходимо следить за тем, чтобы ребенок не переутомлялся физически не испытывал негативных эмоций. В ином случае повторный анализ крови может показать тот же результат из-за физиологических причин.
Уровень белых клеток у взрослых
Белые кровяные тельца – это лейкоциты, в организме взрослого человека их более 25 миллиардов. Функция белых клеток – защищать организм от заболеваний, токсинов.
У мужчин
Норма лейкоцитов у мужчин составляет 4-9 х 109 клеток/литр. Нормальный уровень у здорового человека не зависит от возраста и должен находиться в указанном пределе. Снижение или повышение количества лейкоцитов в крови всегда говорит о наличии какой-либо проблемы со здоровьем, начиная от хронических инфекций, заканчивая онкологическими заболеваниями. Повышенный холестерин у мужчин.
Так выглядят лейкоциты
У женщин
Норма лейкоцитов у женщин составляет 4-9 х 109 клеток/литр. Так же как и у мужчин, нормальный уровень не зависит от возраста и не должен выходить за указанный предел. Так называемый физиологический лейкоцитоз (увеличение количества лейкоцитов) может иметь место в следующих случаях:
- в предменструальный период;
- во второй половине беременности;
- после родов.
Патологическое увеличение или уменьшение количества лейкоцитов является результатом различных хронических и острых заболеваний.
Доктор Комаровский о нормальных показателях лейкоцитов в анализе крови ребенка и причинах их повышения:
Заключение
- Сколько должно быть белых клеток у ребенка и взрослого, подскажет таблица лейкоцитной формулы.
- Расшифровку лейкоцитарной формулы проводит врач после оглашения результатов анализа.
- В случае повышения уровня белых клеток проводится полное медобследование, определяется заболевание и назначается терапевтический курс.
Источник: https://bvk.news/zdorove/an/norma-lejkotsitov-y-detej.html
Причины развития заболевания у детей
По происхождению агранулоцитоз бывает врожденным и приобретенным. Все причины развития недуга делят на эндогенные (внутренние) и экзогенные (внешние). К первой группе относятся:
- наследственная предрасположенность;
- патологии иммунной системы (гломерулонефрит, тиреоидит, болезнь Бехтерева, системная красная волчанка, коллагенозы);
- лейкозы;
- апластическая анемия (нарушение работы всех звеньев системы кроветворения);
- поражение костного мозга метастазами;
- крайнее истощение организма (кахексия).
Внешние факторы, вызывающие агранулоцитоз у детей:
- вирусные инфекции (герпес, гепатит, цитомегаловирус);
- туберкулез;
- сепсис;
- прием цитостатиков, антибиотиков (пенициллины, цефалоспорины и другие β-лактамы);
- облучение;
- воздействие инсектицидов, бензола, мышьяка, ртути и других токсических химикатов;
- поражение агрессивными веществами в составе лаков, красок, косметики, средств бытовой химии;
- спиртные напитки низкого качества.
Врожденный агранулоцитоз
Задержка созревания нейтрофилов (подвид лейкоцитов, которые образуются в костном мозге), незначительное содержание или полное отсутствие лейкоцитов, развитие тяжелого иммунодефицита – основные характеристики врожденного агранулоцитоза. Такая форма заболевания – редкое явление. В списке наследственных патологий:
- болезнь Костманна;
- циклическая нейтропения;
- семейная нейтропения;
- врожденная алейкия;
- хроническая гранулематозная болезнь;
- синдром ленивых лейкоцитов и другие.
Приобретенный
В медицине для приобретенного агранулоцитоза существует отдельная классификация. В ее основе причины возникновения недуга:
- иммунный;
- генуинный (или идиопатический);
- миелотоксический.
Гибелью зрелых гранулоцитов характеризуется иммунный агранулоцитоз. Он имеет две разновидности. Аутоиммунный – следствие заболеваний, при которых вырабатываются антитела, разрушающих лейкоциты. Гаптеновый агранулоцитоз развивается после приема антибиотиков, обезболивающих, препаратов для лечения туберкулеза.
Причины появления генуинного вида патологии не установлены. Миелотоксический агранулоцитоз характеризуется угнетением выработки лейкоцитов в костном мозге. В результате их количество в крови снижается. Процесс кроветворения нарушают цитостатики, ионизирующее излучение.
Особенности симптоматики агранулоцитоза у ребенка
Заболевание протекает в острой или хронической (рецидивирующей) форме. Тяжесть проявления патологии (легкая, средняя, тяжелая) зависит от количества лейкоцитов. Первые признаки агранулоцитоза у ребенка: резкая слабость, повышение температуры тела до 39-40° С, бледность, повышенное потоотделение. В зависимости от вида патологии проявляются специфические симптомы:
| Вид агранулоцитоза | Симптомы |
| Болезнь Костманна | Лихорадка, фурункулы, флегмоны, медленное заживление пупочной ранки у новорожденных, поражение слизистых рта и десен, рецидивирующие воспаления внутренних органов, задержка психического и физического развития. |
| Циклическая нейтропения | Поражение кожи, наружного уха, слизистых оболочек ротовой полости, рецидивирующие перитониты, сепсис. |
| Семейная нейтропения | Гингивиты, стоматиты, фурункулез, отиты, поражения легких. |
| Иммунный | Высокая температура, неестественная бледность кожи, потливость ладоней, боли в суставах, стоматиты, фарингиты, тонзиллиты, гингивиты, слюнотечение, увеличение лимфатических узлов, дисфагия (нарушение акта глотания), увеличение размеров печени. |
| Миелотоксический | Кровотечения из носа, синяки на коже, геморрагическая сыпь, примеси крови в моче и каловых массах, схваткообразные боли в животе, рвота, диарея, вздутие живота, внутреннее кровотечение, некротическое поражение тканей внутренних органов, абсцесс, гангрена. |
Диагностические критерии патологии В ходе первичного осмотра врач анализирует жалобы больного (лихорадка, некротические изменения слизистых, геморрагии). Для диагностики агранулоцитоза большей частью используются лабораторные методы:
- общий клинический анализ крови;
- биопсия спинного мозга;
- общий анализ мочи;
- исследование крови на стерильность на пике повышения температуры тела;
- рентген легких;
- консультации ЛОРа, стоматолога и других узких специалистов.
Показательным является общий анализ крови. При норме 4-9х10 9 /л количество лейкоцитов не превышает 1-2х10 9 /л. Гранулоциты (вид лейкоцитов с крупным сегментированным ядром и гранулами в цитоплазме) не определяются или их содержание менее 0,75х10 9 /л (норма 47-80% от общего количества лейкоцитов).
Пункция костного мозга делается с целью определения содержания форменных элементов костного мозга. При агранулоцитозе снижается количество миелокариоцитов (ядросодержащие клетки), увеличивается содержание мегакариоцитов (гигантские клетки костного мозга, которые дают начало тромбоцитам). Нарушается процесс образования нейтрофилов. Остальные диагностические методики проводятся дополнительно.
Лечение агранулоцитоза
Терапевтические мероприятия разрабатываются на основе данных о происхождении заболевания, степени его выраженности, наличия осложнений, общего состояния пациента, его индивидуальных особенностей (пол, возраст, хронические патологии). Комплексное лечение включает:
- Пациент госпитализируется в гематологическое отделение.
- Больной помещается в бокс, где постоянно проводится обеззараживание воздуха для предупреждения бактериальной или вирусной инфекции.
- При язвенно-некротической энтеропатии (поражении слизистых оболочек кишечника) назначается парентальное питание (введение питательных веществ капельно в кровь).
- После санации ротовая полость обрабатывается раствором антисептика.
- Устраняются первопричины недуга – лучевая терапия, прием цитостатиков и других лекарственных препаратов, которые стали причиной разрушения белых клеток крови.
- Больным с гнойной инфекцией, осложнениями назначаются антибиотики широкого спектра действия, противогрибковые средства.
- При тяжелой иммунной недостаточности проводится переливание лейкоцитарного концентрата, пересадка костного мозга.
- Для купирования воспалительных процессов в высоких дозах вводятся глюкокортикоидные препараты.
- Проводится стимуляции лейкопоэза (процесса формирования лейкоцитов).
- Капельно вводятся растворы для проведения дезинтоксикации организма.
- С помощью препаратов железа корректируется анемия.
- Переливание тромбоцитарной массы направлено на купирование геморрагического синдрома.
- Проводится местное лечение язвочек на коже.
Лейкопения (нейтропения) у детей – уменьшение циркулирующих в крови лейкоцитов ниже 4500 на 1 мкл, или на 2000 меньше возрастной нормы. Лейкоциты снижаются за счет угнетения их образования или быстрого разрушения. Снижение числа лейкоцитов ниже 1500 на мкл называют агранулоцитозом – это крайнее проявление лейкопении.
Профилактика
Профилактика этого заболевания сводится к следующему:
- Укрепление иммунитета.
- Необходимо придерживаться здорового образа жизни.
- Сдавать кровь на анализ.
- Своевременное выявление болезни.
- Укрепление иммунитета.
- Соблюдение гигиенических правил.
- Не принимать препараты, которые могут вызвать лейкопению.
- Вовремя лечить заболевания.
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга лейкопения у детей, и почему так важно избежать последствий. Всё о том, как предупредить лейкопения у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания лейкопения у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание лейкопения у детей?
Берегите здоровье близких и будьте в тонусе!
Лейкопения – уменьшение содержания лейкоцитов в периферической крови у детей ниже 4500 на 1 мкл, или на 2000 меньше возрастной нормы. Такое явление наблюдается при уменьшении образования или быстром разрушении лейкоцитов.
В основном лейкопения у детей выступает симптомом патологических процессов. Входит в ряд неизученных гематологических заболеваний.
Лейкопения у детей может быть врожденной и приобретенной. К наследственной относятся:
- Нейтропения Костмана – при общем нормальном количестве лейкоцитов, уменьшается содержание нейтрофилов ниже 300 в 1 мкл крови.
- Доброкачественная лейкоцитопения Генслера. При этом синдроме наблюдается периодическое кратковременное падение нейтрофилов.
- Лейкопения Чедиаки-Хигаси связана с сокращением продолжительности жизни клеток крови. Данное состояние характерно для детей, страдающих альбинизмом.
В основе развития приобретённой лейкопении находятся химические факторы (лекарства: барбитураты, антибиотики, цитостатики, сульфаниламиды), обладающие мутагенными свойствами, ионизирующее излучение. Также причины нарушения кроветворения связаны с воздействием биологических факторов, как внутреннего, так и наружного происхождения.
К эндогенным (внутренним) относятся:
- Нарушения гормонального баланса;
- Очаги воспаления в организме.
К экзогенным (наружным) причинам относят воздействие на организм ребенка:
Лейкопения у детей наблюдается при следующих инфекционных заболеваниях:
- Краснухе;
- Бруцеллезе;
- Синдроме приобретенного иммунодефицита;
- (шестой и седьмой тип);
Снижение нейтрофилов в крови у ребенка отмечается при следующих патологиях неинфекционного происхождения:
- , обусловленной дефицитом витамина В 12, ;
- Анафилактическом шоке;
- Диффузных заболеваниях соединительной ткани ( , ревматоидном полиартрите);
- Онкологических болезнях костного мозга;
- Воздействии лекарственных препаратов.
Классификация лейкопений
По происхождению лейкопении у детей бывают первичными (врожденными) и вторичными (приобретёнными).
Первичные (они же наследственные):
- наследственная Костмана – снижение нейтрофилов ниже 300 в 1 мкл c компенсаторным повышением других клеток лейкоцитарного ряда, которые обеспечивают нормальное общее лейкоцитарное число.
- синдром Генслера – доброкачественная нейтропения с длительным циклическим течением, характерными нейтрофильными кризами (кратковременное падение уровней лейкоцитов);
- синдром Чедиака-Хигаси – нейтропения развивается за счёт снижения длительности жизни нейтрофилов. У детей с этим синдромом также наблюдается альбинизм (отсутствие пигментации роговицы).
Вторичные – спровоцированные влиянием различных факторов:
Инфекционного происхождения:
- сепсис;
- вирус герпеса 6 и 7 типа;
- тиф и паратиф.
Неинфекционного происхождения:
- ионизирующее облучение;
- острый лейкоз;
- системные заболевания соединительной ткани;
- анафилактический шок;
- плазмоцитома;
- болезнь Аддисона-Бримера;
- гиперспленизм (увеличение селезенки);
- метастазы опухолей в костный мозг;
- медикаментозная лейкопения.
Патогенетические механизмы лейкопений
- Нарушение образования лейкоцитов. Лейкоцитарный росток очень чувствительный к разнообразным патологическим влияниям, поэтому факторов, вызывающих угнетение образования лейкоцитов, много. На дифференцировку лейкоцитов влияют расстройства механизма гуморальной регуляции в результате гипотиреоза (снижение уровня гормонов щитовидной железы), гипокортицизма (надпочечная недостаточность), дефицитные состояния (гиповитаминоз витаминов В, фолиевой кислоты, недостаточность аминокислот для синтеза компонентов лейкоцита). Опухолевые процессы в костном мозге также оказывают негативное действие на дифференцировку лейкоцитов. Ионизирующее излучение затрагивает все ростки кроветворения.
- Усиленное разрушение лейкоцитов. Данный вариант лейкопении у детей крайне редкий. Суть патологического процесса заключается в продукции организмом антилейкоцитарных антител, которые разрушают лейкоциты. Большие дозы радиации тоже могут вызывать разрушение лейкоцитов.
- Перераспределительная лейкопения. Это лейкопении, которые возникают в результате шоковых состояний, тяжелой мышечной работы, феномена краевого стояния лейкоцитов. В данном случае лейкоциты не исчезают из кровеносного русла полностью, а временно его покидают, находясь в капиллярах мышц, почек, лёгких.
- Повышенная потеря лимфоцитов. Происходит при ожогах больших участков тела, гнойных процессах, наличии свищей лимфатических сосудов, лимфорее (нарушение целостности лимфатических сосудов).
- Лейкопения в результате гемоделюции (разведение крови). Этот вид относительной лейкопении встречается крайне редко и является результатом чрезмерной заместительной инфузионной терапии.
Лейкопения
Лейкопения — понижение лейкоцитов уровня. Агранулоцитоз – лейкоцитарное отсутствие в крови. Редко встречается данное заболевание, сопровождающееся снижением лейкоцитов.
Встречается редко тип врожденной лейкопении. Смертельный исход наблюдается реже. Препараты химического происхождения предстают провокаторами лейкоцитов снижения. Данные препараты используют для лечения онкологии.
Также лейкопения развивается при следующих заболеваниях:
- средства нейролептики;
- препараты гормональные;
При развитии лекарственной формы лейкопении в группе риска пожилое население. Чаще болезнь встречается у женской половины населения. Реже встречается у мужской половины.
Этиология лейкопении
Наблюдаются различные формы данного заболевания. Оно может быть первичного и вторичного значения. Вторичная форма заболевания является следствием основной патологии.
Первичная форма лейкопении является самостоятельной формой. Основные причины лейкопении следующие:
- вредное производство;
- артрит;
- недостаточность почек;
- другие лекарственные препараты;
- туберкулез;
- инфекции;
- обменные нарушения;
- генетические патологии;
Среди инфекционных заболеваний выделяют:
- гепатиты;
- ВИЧ – инфекции;
- краснуха;
Среди лекарственных средств выделяют:
- ртутные мочегонные средства;
- препараты противовоспалительные;
- антидепрессанты;
- противоаллергические препараты
Механизм развития лейкопении следующий:
- лейкоцитов нарушение образования;
- лейкоцитов циркуляции нарушение;
- нейтрофилов разрушение
Костный мозг — место расположения лейкоцитов. Виды лейкоцитов следующие:
- крови циркуляция;
- лейкоциты адгезированные в сосудистые стенки
До восьми часов белые клетки в крови находятся. Далее идет процесс перераспределения в тканях. Антитела приводят к разрушению лейкоцитов. Гибель молодых лейкоцитов происходит в следующих случаях:
- облучение на костный мозг;
- химические препараты
Резкое уменьшение циркуляции крови происходит в следующих случаях:
- инфекции;
- бактериального типа сепсис
При глистном поражении скапливаются в селезенке лейкоциты. Понижение лейкоцитарного уровня — следствие. Костного мозга повреждение клеток – лейкемия врожденного типа.
Происходит при ВИЧ – инфекции разрушение костного мозга. Снижение лейкоцитов — следствие данного процесса. Лекарственные средства оказывают следующее действие при лейкопении:
- аллергическая реакция;
- иммунная реакция;
- токсическая реакция
Поражается не только организм человека, но и органы кроветворения.
перейти наверх
Признаки лейкопении
Симптомы отсутствуют. Клиника становится выраженной в следующих случаях:
- инфекционные поражения;
- поражения бактериальные
Лейкопения может длиться долго. При лейкопении более месяца развиваются осложнения. Осложнения носят бактериальную и инфекционную природу. На развитие инфекций оказывает влияние динамика развития болезни.
Осложнение развивается молниеносно при понижении циркулирующей крови. При медленно протекающем заболевании осложнений не возникает. Признаки заболевания в проявлении повышенной температуры тела.
Температура тела в норме при лечении гормональными препаратами. Установить этиологию не возможно, потому что инфекционный процесс имеет внутреннее течение. Локализация очага инфекции – полость рта.
Признаки при поражении полости ротовой:
- образования слизистых;
- кровь в деснах;
- болевые ощущения;
- осиплость голоса
Применение химических средств при лейкопении сопровождается:
- кроветворения ростков поражается;
- эритроцитарный уровень понижается;
- понижение лейкоцитарное;
- понижение тромбоцитарное
Симптомы данных состояний следующие:
- синдром геморрагический;
- анемия;
- синдром некротический;
- оральный синдром
Летальный исход может наблюдаться при цитостатической форме заболевания. Причина смерти – развитие тяжелых осложнений. Признаки бактериального поражения:
- шок септический;
- сердечная недостаточность;
- недостаточность функции дыхания
Признаки воспаления мягких тканей:
- болевые ощущения;
- покраснение кожных покровов;
- интоксикация
Бактериальная пневмония не определяется на снимках. Осложнения лейкопении:
- энтероколит;
- кишечные нарушения;
- развитие воспаления брюшной полости;
- парапроктиты
Симптомы некротического поражения следующие:
- боль в мышцах;
- отек;
- увеличение мягких тканей;
- эмфизема;
Течение болезни спонтанное, осложнение – шок септический. Осложнение у женщин – лейкопения маточная. Признаки данной формы заболевания:
- обильные менструальные выделения;
- нерегулярный цикл;
- кровотечения из матки
перейти наверх
Лейкопения – степень
Выделяют несколько степеней тяжести заболевания. Минимальны осложнений при первой степени заболевания. Риск осложнений до пятидесяти процентов при второй степени заболевания.
Инфекции возникают при третьей степени заболевания. Также лейкопения разделяется на следующие типы:
- хронического течения;
- острого течения
Острая стадия длится три месяца. Хроническая стадия длится более трех месяцев. Вирусные заболевания развиваются при остром течении болезни. Формы хронического течения лейкопении следующие:
- идиопатическая;
- врожденная;
- аутоиммунная;
- перераспределительная
Причины перераспределительного типа заболевания:
- переливание крови;
- аллергический шок
Лейкоциты скапливаются в следующих местах:
- печени область;
- легочная область;
- кишечника область
перейти наверх
Лейкопения у детей
Сопровождается понижением нейтрофилов лейкопения у детей. Этиология заболевания у ребенка:
- грипп;
- туберкулез;
- признаки кори;
- признаки краснухи
Лейкопения гнойного течения имеет неблагоприятный прогноз. С реакциями побочными может быть связана лейкопения:
- противоаллергические;
- мышьяка соединения;
В периоде новорожденности заболевание сочетается:
Клиника развивается бурного характера. Присоединяются осложнения инфекционные достаточно быстро. Диагностика данных состояний проста.
Методы диагностики болезни у ребенка:
- кровь анализ;
- расчёт лейкоцитов;
- бластных клеток анализ;
- проведение пункции костного мозга;
- антител определение;
- биохимия
Транзиторная форма заболевания не требует медикаментозной терапии. Развивается болезнь в грудном возрасте. Влияние оказывают антитела матери. Признаки данного состояния у грудных детей:
- понижение гранулоцитов;
- лейкоциты в нормальном соотношении
Длится данное заболевание до исполнения четырех лет ребенку. Болезнь Костмана зарегистрирована в 1956 году. Данная патология является наследственной.
Иммунитет при таком заболевании у детей ослабленный. Они склонны к следующим заболеваниям:
- образование фурункулов;
- воспаление десен;
- пневмония с абсцессами;
- гепатит
перейти наверх
Лейкопения — лечение
Больного изолируют при тяжелом течении болезни. Медицинские работники применяют защитные методы:
- используют халат;
- используют колпак;
- используют бахилы;
- марлевые повязки;
- обработка рук
Специфической терапии не требуется при средней тяжести патологии. Терапия включает:
- профилактика инфекций;
- исключение основного заболевания
Следующие методы лечения включает индивидуальный подход:
- режим постельный;
- корректирование способа питания;
- инфекций профилактика;
- лечение гормональное;
- заместительный метод переливания;
- стимуляция лейкопоэза;
Применяются при аутоиммунном типе агранулоцитоза иммуносупрессивные препараты. Данные средства следующие:
- препарат циклоспорин;
- препарат метотрексат;
- средство азатиоприн
При развитии реакций побочных использование средств ограничивают. При витаминной недостаточности используют:
- препарат лейковорин;
- кислота фолиевая
Вспомогательная терапия включает:
- средство пентоксил;
- средство лейкоген;
- препарат метилурацил
Функции данных препаратов:
- ускоренная регенерация;
- улучшение иммунитета клеточного
Методы профилактики осложнений:
- антибактериальные препараты;
- деконтаминация кишечника
Методы лечения септического состояния:
- катетеризация;
- гормональные средства;
Направленность применения гормональных средств – профилактика развития кровоизлияний. Применяют при развитии острой дыхательной недостаточности:
- трахеостомия;
- искусственная вентиляция легких
При тяжелом состоянии больного назначают диетическое питание. Обязательно применение щадящего типа питания. Признаки тяжелого поражения следующие:
- гастропарез процесс;
- эрозивный эзофагит процедура
В питании используют зонд. Колониестимулирующие средства используют при развитии онкологии. Также используют профилактические средства. Относят к данным средствам следующее:
- филграстим средство;
- препарат молграмостин
При лекарственной лейкопении данные препараты не используют. Используют переливание концентрата гранулоцитов при сепсисе. Перед этим донору вводят колониестимулирующий фактор.
При данной процедуре возникают следующее реакции:
- недостаточное дыхание;
- инфекции вирусные
Для предупреждения осложнений применяют народные методы. Мумие является данным средством. Лечение мумием проводится курсами в три приема. Последствия при отсутствии должного лечения:
- онкологические болезни;
- ВИЧ – инфекции;
- явление алейкии
перейти наверх
Диетическое питание при лейкопении
Улучшает состояние больного правильное питание. Направленность диетического питания следующая:
- стимуляция пролиферации;
- стимуляция созревания клеток крови
Подавляют кроветворение следующие продукты:
- компоненты алюминия;
- компоненты свинца;
- продукты морские;
- грибы
Исключают:
Используют оливковое масло. Предпочтение отдают супам. В питании используют фрукты и овощи. Питание основывается на применении рыбы и мяса, оно должно быть нежирным.
Кисломолочные продукты используют в рационе. Благодаря кисломолочным продуктам нормализуется кишечная флора. Критерии правильного питания следующие:
- дробное питание;
- калорийное питание
Больные с онкологией проходят лечение диетическим питанием, а также лечение с отваром семян льна. Семена льна настаивают, прием отвара за шестьдесят минут до приема пищи.
bolit.info
Клиническая картина
Симптомы лейкопении у детей зависят от формы заболевания и остроты патологического процесса.
Основными признаками развития лейкопении есть нарастающее снижение иммунитета у ребенка. Проявляется это состояние частыми инфекционными процессами, такими как пневмонии, стоматиты, гингивиты, пародонтит, фарингиты, гнойничковые заболевания кожи. Ребёнок значительно отстаёт в развитии от своих сверстников. Инфекционные болезни, которые переносит ребёнок, протекают в тяжелой форме и часто дают осложнения.
Крайней степенью лейкопении у детей является агранулоцитоз. Выделяют два вида этого патологического состояния: иммунный и миелотоксический.
Иммунный агранулоцитоз у детей чаще всего возникает вследствие токсического действия медикаментов.
Развивается остро, через несколько часов после приема миелотоксических препаратов. Для начала болезни характерна высокая температура тела и быстрое присоединение сопутствующих инфекций (фарингит, гингивит, грибковые заболевания ротовой полости и носоглотки). Типичным симптомом есть некротическая ангина, места некроза часто кровоточат. Возможно развитие пневмонии, которая осложняется абсцессом лёгких. В крови отмечается лейкопения и абсолютный агранулоцитоз. Остальные клетки крови остаются в пределах нормы. Основным и самым опасным осложнением иммунного агранулоцитоза есть сепсис.
Одним из поводов назначить ребенку дополнительные исследования, является низкий уровень незрелых гранулоцитов в анализе крови:
Миелотоксический агранулоцитоз у детей развивается внезапно, без видимой причины.
В крови резко снижается количество лейкоцитов, ретикулоцитов и тромбоцитов. При этом характерно отсутствие каких-либо клинических проявлений. Первыми признаками болезни являются повышение температуры, некротическая ангина, стоматит, геморрагический синдром. Клинические проявления данной формы острого агранулоцитоза у детей свидетельствуют о развитии глубоких изменений в клеточном составе крови и значительном поражении костного мозга.
Важно отметить ещё один вид лейкопении, это постинфекционная лейкопения. Наиболее часто встречается лейкопения у детей после гриппа. Это кратковременный процесс и после освобождения организма от вируса на фоне адекватного лечения показатели крови самостоятельно нормализуются без особой коррекции.
Норма лейкоцитов у детей в крови, у новорожденных, причины отклонений
Лейкоциты – это белые элементы крови, они обеспечивают защиту растущему организму.
Синтезируют лейкоциты костный мозг, затем они передвигаются по всему организму, проникают во все ткани и органы.
Норма у взрослых различается в зависимости от пола и возраста: у мужчин, у женщин.
В детском организме лейкоциты выполняют следующие функции:
- Выявление и уничтожение чужеродного агента;
- Выработка памяти к чужеродному веществу и передача ее следующему поколению клеток;
- Выведение продуктов распада из организма.
Норма лейкоцитов в крови у ребенка
В норме количество лейкоцитов в крови у детей зависит от возраста, в целом он выше, чем у взрослого человека.
Таблица норм уровня лейкоцитов в крови у детей:
| Возраст ребенка | Количество лейкоцитов |
| Первые сутки | 8,5-24,5×109/л |
| 1 месяц | 6,5-13,5х109/л |
| 6 месяцев | 5,5-12,5х109/л |
| 1 год | 6,0-12,0х109/л |
| До 6 лет | 5,0-12,0х109/л |
| От 6 до 12 лет | 4,5-10,0х109/л |
| От 13 до 18 лет | 4,3-9,5х109/л |
У новорожденного малыша в норме в крови наблюдается лейкоцитоз (повышенное содержание лейкоцитов в крови), который сохраняется на протяжении нескольких недель, после чего идет количественный спад лейкоцитов. Лейкоцитоз у грудничка связан с адаптацией организма к внешней среде, формированием иммунной системы.
Норма лейкоцитов в крови у новорожденных детей:
У детей до 13 лет уровень нормы лейкоцитов существенно снижается, в это время происходит установление иммунной системы.
После 17 лет уровень лейкоцитов равен показателям взрослых.
Теперь вы знаете, сколько должно быть лейкоцитов в крови у ребенка, но какие могут быть отклонения и на чем они основаны?
Уровень лейкоцитов может изменяться при различных физиологических (естественных) состояниях:
- Переохлаждение;
- Физическая нагрузка;
- Переливание крови;
- Эмоциональное перенапряжение;
- Пребывание на солнцепеке, загар;
- Нерациональное питание;
- Время суток – вечером уровень белых элементов возрастает;
- Прием некоторых лекарственных средств.
Лейкоцитоз
Лейкоцитоз (повышенное содержание лейкоцитов в крови) у ребенка делится на 2 вида:
- Относительный – при заболеваниях кровеносной системы;
- Абсолютный – при различных патологических состояниях со стороны органов и тканей человека.
Причинами лейкоцитоза являются:
Лейкоцитоз делят на следующие группы:
- Лимфоцитарный – наблюдается при острых и хронических инфекциях;
- Базофильный – возникает при патологиях со стороны желудочно-кишечного тракта;
- Эозинофильный – отмечается при аллергической реакции;
- Моноцитарный – возникает при раковых новообразованиях и бактериальной инфекции.
Лейкопения
Лейкопения (снижение количества лейкоцитов) развивается по следующим причинам:
Правила сдачи анализа
Для определения уровня лейкоцитов в крови ребенку назначают клинический анализ крови. Чтобы его результат был достоверен, нужно соблюдать следующие рекомендации перед исследованием:
- Анализ крови сдается не позже 12 часов дня, на голодный желудок;
- За пару дней до забора крови ограничивают употребление соленой, копченой и жирной пищи;
- За день до исследования необходимо избегать стрессовых ситуаций, чрезмерных физических нагрузок;
- В день сдачи крови отменить прием лекарственных средств;
- За 10-15 минут до забора крови ребенок должен посидеть в спокойной обстановке.
Диагностика лейкопении
Первым диагностическим показателем при лейкопении есть общий анализ крови с лейкоцитарной формулой. Важными показателями в анализе крови есть абсолютный уровень нейтрофилов, лейкоцитарная формула и количество эритроцитов и тромбоцитов. У детей основным показателем в общем анализе крови есть лейкоцитарная формула, так как важно определить соотношение всех форменных элементов. Если данного метода недостаточно, то исследуют спинномозговой пунктат.
Дополнительными методами диагностики могут быть биохимический анализ крови и маркеры вирусных гепатитов.
Лабораторные показатели, указывающие на лейкопению, следующие:
- снижение уровня лейкоцитов до 4,5 г/л (при нормальном соотношении к ним лимфоцитов);
- нейтропения – снижение уровня гранулоцитов меньше 1,5 г/л. Тяжесть патологического процесса напрямую зависит от числа гранулоцитов.
- увеличение лимфоцитов в крови;
Стоит обратить внимание, что диагностика у детей напрямую зависит от их возраста. Стоит обратить особое внимание на детей в возрасте 6 месяцев и 6 лет, так как в этот период происходит физиологические изменения соотношений гранулоцитов к лимфоцитам, что ошибочно может быть принято за патологию.
Лечение лейкопении у детей
Не каждое снижение лейкоцитов в крови требует терапевтического вмешательства. Обязательным есть лечение лейкопении с нарушением функции костного мозга. Объёмы и методы лечения напрямую зависят от степени выраженности патологического процесса.
Агранулоцитоз серьезное заболевание крови, которое проявляется в виде значительного снижения гранулоцитов, клеток, преобладающих в составе лейкоцитарной формулы. Зачастую это состояние сопровождается .
А также агранулоцитоз является вариантом нормы при нейтропении (уменьшение числа нейтрофилов в крови). Нейтрофилы являются важным звеном в работе иммунной системы человека, соответственно снижение их нормы приводит к ослаблению иммунитета.
При агранулоцитозе могут развиваться опасные для человеческой жизни состояния, такие как сепсис, перитонит, медиастинит и другие. Резкое уменьшение или полное отсутствие в крови гранулоцитов называется алейкия.
У пациентов с таким синдромом осложнения могут возникнуть даже на фоне банального насморка. Поэтому агранулоцитоз – патологическое состояние организма, нуждающееся в более углубленном изучении, с целью проведения профилактических мероприятий.
Профилактика
Профилактические мероприятия направлены на устранение тех факторов, которые провоцируют лейкопению.
- Воизбежание медикаментозной нейтропении, следует снижать дозы принимаемых препаратов, чтобы избежать тяжелых форм заболевания.
- Для улучшения иммунного статуса ввести меню детей больше белков, свежих овощей, фруктов, зелени. Одновременно ограничить углеводы.
- Сформировать у детей правила здорового образа жизни. Приучать к выполнению гигиенических правил и посильной физической нагрузке.
- Регулярноконтролировать показатели крови. Своевременно лечить болезни.
Пациенты, прошедшие лечение, находятся на диспансерном учете, с периодическим контролем лейкограммы крови.
Для определения уровня лейкоцитов педиатры назначают клинический анализ крови. По количеству и функциональному состоянию лейкоцитов можно судить о здоровье малыша. Давайте выясним, сколько белых клеток должно быть у детей в пределах нормы, рассмотрим причины понижения или повышения уровня лейкоцитов в крови у ребенка.
Какую роль в организме человека выполняют гранулоциты?
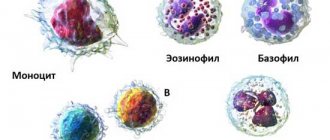
Гранулоциты – это лейкоциты, в цитоплазме которых во время окрашивания выявляется некоторая зернистость (гранулевидность). Продуцируются они в костном мозге, поэтому их относят к клеткам миелоидной группы. Особенно интенсивно процесс выработки гранулоцитов происходит при возникновении инфекционных процессов в организме.
Гранулоциты образовывают самую большую совокупность лейкоцитов. Исходя из особенностей окрашивания гранул, гранулоциты делятся на нейтрофилы, эозинофилы и базофилы, которые, в свою очередь, отличаются по выполняемой роли в человеческом организме.
Доля нейтрофильных гранулоцитов составляет 50–75 % от общего числа лейкоцитов. В том числе зрелые сегментоядерные (показатели нормы составляют 45–70%)и незрелые палочкоядерные (норма – 1–6%).
Состояние, при котором наблюдается увеличение количества нейтрофилов, называется нейтрофилия. Понижение содержания нейтрофилов именуется нейтропенией (гранулоцитопенией). При полном отсутствии их в человеческом организме можно говорить о развивающемся агранулоцитозе.
Роль гранулоцитов в организме человека заключается в выполнении защитных функций от инфекционных заболеваний (в основном от бактериальных и грибковых). При попадании в организм вредных микробов нейтрофилы через стенки сосудов стремятся к очагу воспаления, вырабатывая специфические ферменты, которые убивают инфекционных агентов.
При агранулоцитозе иммунная реакция отсутствует или является неэффективной, вследствие чего могут развиваться опасные для жизни инфекционные заболевания.
Нейтрофильные гранулоциты выполняют такие основные функции:
- поддерживают иммунитет на соответствующем уровне;
- активизируют работу свертывающей системы крови;
- обеспечивают чистоту крови.
Профилактические мероприятия
Профилактика повышенных лейкоцитов в моче у грудничка заключается в гигиене и здоровом рационе.
Чтобы снизить вероятность появления состояния, при котором наблюдается много лейкоцитов в моче, родителям потребуется соблюдать правила гигиены, ежедневно купая грудничка. Помимо этого, ребенка важно оберегать от переохлаждений и заболеваний. Если же избежать какого-либо недуга не удалось, важно своевременно обращаться в медицинское учреждение и соблюдать все предписания лечащего педиатра.
Помимо этого, обязательным является сдача анализа биологической жидкости на количество лейкоцитов, чтобы предотвратить возможные осложнения. Немаловажным является соблюдение правил сбора урины, чтобы получить наиболее достоверный результат. Если же лейкоциты в моче повышены, важно разобраться с причинами, которые поспособствовали этому состоянию, поскольку иногда увеличение уровня белых кровяных клеток может быть обусловлено врожденными патологиями.
Виды агранулоцитоза и причины развития
Исходя, из причин возникновения заболевания, агранулоцитоз бывает таких видов:
- миелотоксический – развивается вследствие угнетения роста молодых клеток гранулоцитов в костном мозге.
- иммунный или гаптеновый агранулоцитоз – возникает на фоне образования специфических антител к гранулоцитам.
- генуинный (идиопатический) – форма заболевания, не установленного патогенеза.
Миелотоксический агранулоцитоз возникает, вследствие влияния экзогенных (внешних) и эндогенных (внутренних) факторов.
Эндогенные причины агранулоцитоза – это осложнения или последствия перенесенных тяжелых заболеваний, таких как:
- ( или хронический);
- апластическая анемия;
- заболевания иммунной системы (тиреодит, болезнь Бехтерева, красная волчанка);
- метастазы в костный мозг при онкологических болезнях;
К экзогенным факторам относятся такие:
- генетическая предрасположенность;
- вирус Эпштейн-Барра;
- вирусный гепатит;
- туберкулез;
- влияние токсических веществ (отравление мышьяком, ртутью, бензольными соединениям, инсектицидами);
- воздействие радиоактивного облучения (последствия лечения злокачественных опухолей);
- употребление некачественного алкоголя;
- вредное воздействие химических веществ, входящих в состав косметики и средств бытовой химии;
- лечение препаратами, оказывающими побочное миелотоксическое влияние.
Для подобного воздействия характерным является наличие скрытого периода. Заболевание выявляется только тогда, когда лейкоцитарные показатели падают до критически низкого уровня. Этот период может бессимптомно протекать недели, месяцы и даже годы (при хроническом отравлении).
Лейкопения причины
Лейкопения является полиэтиологичным синдромом, которая может выступать как в качестве первичного состояния, так и являться осложнением других заболеваний. Среди основных причин развития лейкопении следует отметить:
– врожденный дефект в генетической сфере, передающийся по аутосомно-рецессивному типу, поэтому врожденную лейкопению можно отнести к группе спорадических заболеваний;
– миелотоксическая лейкопения провоцируется действием химиотерапевтических препаратов, применяющихся не только при онкогематологических заболеваниях, но и при системном онкологическом процессе в организме;
– непосредственное опухолевое поражение костного мозга, который является центральным органом кроветворения;
– нарушение метаболических процессов в организме, сопровождающихся недостатком витаминов группы В, меди и фолиевой кислоты;
– инфекционное поражение организма (цитомегаловирусная инфекция, вирус краснухи, вирус Эпштейна – Барр, гепатит, СПИД);
– различные формы туберкулеза;
– лекарственные средства, используемые в качестве терапии заболеваний различных органов и систем (ртутные диуретики, нестероидные противовоспалительные средства, антидепрессанты, антитиреоидные и антигистаминные средства);
– ревматоидный артрит и почечная недостаточность, для лечения которых применяется Каптоприл и Пробенецид, часто провоцируют признаки лейкопении;
– длительная работа с химикатами (бензол, пестициды).
Существует три основных этиопатогенетических механизма возникновения лейкопении: нарушение продуцирования лейкоцитов в органах кроветворения, сбой в циркуляции лейкоцитов или их перераспределения, а также ускорение разрушения нейтрофилов.
В норме лейкоциты локализуются в костном мозге, транспортируются с циркулирующей кровью ко всем жизненно важным органам и тканям. В крови находится два типа лейкоцитов: свободно циркулирующие с током крови и адгезированные к стенке сосуда. В среднем продолжительность нахождения лейкоцитов в периферической крови составляет не более 8 часов, после чего они перераспределяются в ткани. Избыточное разрушение лейкоцитов может быть спровоцировано воздействием антилейкоцитарных антител.
При воздействии химиопрепаратов и лучевого облучения на костный мозг происходит нарушение первого звена, то есть зрелые лейкоциты не формируются из-за массовой гибели молодых пролиферирующих клеток костного мозга.
При инфекционном поражении и бактериальном сепсисе происходит резкое уменьшение свободно циркулирующей фракции за счет повышенной адгезии лейкоцитов к сосудистой стенке, спровоцированной действием эндотоксинов. Любое паразитарное поражение организма протекает со спленомегалией и избыточном скоплении лейкоцитов в селезенке, в связи с чем, наблюдается недостаточный уровень лейкоцитов в крови.
Врожденные формы лейкемии, как и лейкоз или апластическая анемия, характеризуются нарушением главных стволовых клеток костного мозга, из которых происходит пролиферация лейкоцитов.
Для ВИЧ-инфекции и СПИД характерно разрушающее действие на стромальные клетки костного мозга, что влечет за собой сбой в системе кроветворения, а также ускоренное разрушение уже имеющихся зрелых лейкоцитов, находящихся в крови.
При длительном приеме определенных групп лекарственных средств, лейкопения объясняется токсическим, иммунным и аллергическим воздействием на организм в целом и на центральные органы кроветворения в частности.
Провоцирующие факторы
Медикаментозные причины требуют наиболее пристального внимания. К лекарственным средствам, из-за которых возникает миелотоксический агранулоцитоз, относятся:
- Группа цитостатических препаратов, таких как циклофосфан, метотрексат. Их назначают для того, чтобы подавить деление клеток при онкологических заболевания, после проведения трансплантации тканей и органов, для лечения аутоиммунных болезней. Минусом такого лечения является то, что, кроме злокачественных клеток, эти препараты убивают в организме здоровые клетки, как следствие подавляется кроветворение. В комплексе эти факторы, и провоцируют возникновение симптомов агранулоцитоза.
- Группа антибиотиков широкого спектра действия.
- Лекарства, в составе которых присутствует аминазин – вещество, которое используются для лечения психоневрологических заболеваний.
Причинами иммунного агранулоцитоза являются процессы разрушения антителами гранулоцитов, что приводит к образованию в организме токсинов. В этот период анализ крови может показать одновременное уменьшение числа тромбоцитов и эритроцитов, так как антитела и на них оказывают негативное воздействие. Иммунный агранулоцитоз подразделяется на аутоиммунный и гаптеновый.
Аутоиммунный агранулоцитоз часто возникает при системных нарушениях в работе иммунной системы, которые происходят у людей, страдающих такими заболеваниями, как красная волчанка и ревматоидный артрит. В этих случаях организм вырабатывает антитела, к собственным клеткам воспринимая их как чужеродные.
Чаще всего такое патологическое состояние возникает у молодых и средневозрастных пациентов. Признаки иммунного агранулоцитоза часто встречаются у представительниц прекрасного пола (в четыре раза чаще, чем у мужчин). Провоцирующими факторами являются стрессы и острые вирусные заболевания.
Механизм развития гаптенового агранулоцитоза неясен до конца. Известно лишь, что развивается он под воздействием неполных антигенов (гаптенов), объединенных с антителами, которые оседают на поверхности нейтрофилов, вызывая высокую склеиваемость кровяных клеток, что приводит к их гибели.
Зачастую гаптогенами выступают лекарственные средства, поэтому подобное состояние называется лекарственный агранулоцитоз.
В роли гаптенов могут выступать такие медикаментозные препараты:
- макролидные антибиотики;
- снотворные средства;
- сульфаниламиды;
- анальгин;
- бутадион;
- амидопирин;
- лекарства для лечения туберкулеза;
- средства, снижающие гиперфункцию щитовидки.
Проявление болезни
Острая форма заболевания практически не имеет симптоматических проявлений. Выявить его в основном можно только при помощи лабораторных исследований.
Видимые признаки ухудшения самочувствия больного наблюдаются только при присоединении тяжелых осложнений, таких как сепсис, некротическая ангина, абсцедирующая пневмония и язвенный стоматит, которые возникают при снижении защитных функций организма.
В течение первых нескольких дней пациент, у которого количество гранулоцитов находится ниже нормы, не замечает видимых отклонений в состоянии своего здоровья. Но если агранулоцитоз длиться около недели, то у больного может резко ухудшиться самочувствие, вплоть до развития опасных инфекционных осложнений.
Состояние больного напрямую зависит от того насколько низко упал уровень гранулоцитов. Чем ниже этот показатель, тем тяжелее протекает заболевание. Если снижение незначительное, то при соблюдении санитарных правил, развития инфекционных осложнений можно избежать.
Но когда пациент находится в медицинских учреждениях, то даже минимальное уменьшение количества гранулоцитов может привести к развитию опасных осложнений.
Осложнять течение агранулоцитоза могут стафилококковые инфекции, кишечная и синегнойная палочка и другие болезни.
Симптоматически такие осложнения проявляются:
- повышением температуры тела до 40–41 градусов;
- сильной головной болью;
- тошнотой и рвотой;
- диареей;
- вздутием;
- схваткообразными болями в животе;
- мышечными болями;
- общей слабостью;
- потерей сознания;
- снижением массы тела;
- покраснением кожных покровов;
- резким снижением артериального давления;
- язвами;
- появлением на коже мелких темных возвышений (при синегнойной палочке);
- и анемией (при аутоиммунном агранулоцитозе).
Агранулоцитоз в детском возрасте
Агранулоцитоз у детей возникает в основном по тем же причинам, что и у взрослых людей, но все же имеет свои характерные особенности. Нейтропения или хроническая детская доброкачественная нейтропения является наиболее частой причиной развития заболевания в детском возрасте.
Зачастую она возникает до года и длится от нескольких месяцев до нескольких лет. Эта форма болезни не имеет симптоматических проявлений, абсолютно безопасна для ребенка и не нуждается в лечении.
Считается, что агранулоцитоз в детском возрасте развивается из-за того, что ребенок имеет незрелую кроветворную систему, которая созревает, примерно к 5-летнему возрасту. Осложнения при такой форме заболевания возникают очень редко, и проходит подобное патологическое состояние, в основном самостоятельно.
Единственное, что рекомендуется для детей страдающим агранулоцитозом – это применение антибиотиков в профилактических целях при простудных заболеваниях. А также матери с детьми должны состоять на диспансерном учете у педиатра, гематолога и иммунолога-аллерголога.
Но также болезнь у детей может развиваться на фоне длительного приема лекарственных препаратов (антибиотиков). Реже агранулоцитоз возникает при развитии онкологических заболеваний крови. В этом случае следует незамедлительно обращаться за медицинской помощью и проводить химиотерапевтическое лечение.
Зачастую заболевание развивается у детей, которые очень часто болеют инфекционными заболеваниями. Проявляется это такими характерными симптомами:
- появление язвочек на слизистых оболочках ротовой полости;
- повышение температуры тела;
- развитие пневмонии.
Если вовремя не провести лечение, то у ребенка может развиться септический шок или развиться фебрильная нейтропения, которая проявляется:
- повышенной температурой;
- слабостью;
- дрожанием;
- потливостью;
- стоматитом;
- гингивитом;
- пародонтозом;
- грибковыми инфекциями.
Другие гематологические заболевания
При различных причинах у больного может возникать обратное состояние – лейкоцитоз. Разница описанных заболеваний в том, что количество лейкоцитов достигает 9*109/л и выше. Формы лейкоцитоза, зависящие от видов белых телец:
- Нейтрофилёз;
- Эозинофилия;
- Базофилия;
- Лимфоцитоз;
- Моноцитоз.
Онкозаболевания – не единственная причина лейкоцитоза. К примеру, завышенные показатели лимфоцитов кровь приобретает после ОРВИ. Недоедание тоже причина лимфоцитоза, а моноцитоз – при инфекционных заболеваниях, гранулематозах и т.д.
С лимфоцитозом связывают симптомы, схожие с лимфопенией. При этом в сыворотке крови уменьшается уровень лимфоцитов.
Лейкемоидные реакции
По симптоматике такие реакции напоминают лейкозы, но эти процессы реактивны, здесь отсутствует онкологический аспект. В подобных случаях характерен лимфоцитоз инфекционного типа, мононуклеоз, поражение организма гельминтами. Для лечения применяют антибиотики или противопаразитарные препараты. С лейкемоидной реакцией связывают много болезней.
Малейшие изменения в составе крови обозначают проблемы со здоровьем. Необязательна выраженная симптоматика. Неуточнённая патология особо опасна. Лейкопения – непредсказуемое заболевание. Для предотвращения развития этого синдрома больной должен скорей посетить больницу и начать лечение. Если у человека появляются симптомы недомогания, пора обратиться к врачу.
Лечение агранулоцитоза
Пациенты с агранулоцитозом должны быть помещены в отделение гематологии. Это обязательно должны быть палаты-изоляторы, в которых соблюдаются асептические условия, проводится регулярное кварцевание, ограничивается посещения посетителей.
Соблюдение этих условий является профилактическими мероприятиями предупреждения возникновения инфекционных осложнений. Больные с агранулоцитозом должны тщательно ухаживать за ротовой полостью, проводить полоскания рта антисептическими средствами, обработка слизистых оболочек.
Лечение следует начинать с отмены лекарственных препаратов и химических веществ, которые стали провокаторами болезни. Для профилактики гнойных инфекций могут быть назначены антибиотики и противогрибковые препараты.
Проводится внутривенное введение иммуноглобулина и антистафилококковой плазмы, трансфузии лейкоцитарной или тромбоцитарной массы, глюкортикоидов (при иммунном и аутоиммунном агранулоцитозе).
Профилактической мерой является тщательный лабораторный контроль за показателями крови во время лечения миелотоксическими препаратами. И также следует исключить прием препаратов, ранее вызвавших у пациента симптомы иммунного агранулоцитоза.