Желчный пузырь является важным органом пищеварительной системы человека. Воспалительные процессы, возникающие в данном органе, во многих случаях не поддаются традиционному медикаментозному лечению. В таких ситуациях желчный пузырь удаляют. Операцию холецистэктомии проводят в том случае, если в органе обнаружено множество твердых и мелких камней. Полостная операция проводится при выявлении воспалительного процесса и при наличии противопоказаний для проведения лапароскопии.
Показания
Основными показаниями к проведению лапароскопического оперативного вмешательства по удалению желчного пузыря (лапароскопической холецистэктомии), является желчнокаменная болезнь и проявляющиеся на ее фоне осложнения, а также другие заболевания ЖП:
- желчнокаменная болезнь, сопровождающаяся сильными болевыми приступами. Появление боли, при наличии ранее диагностированной желчнокаменной болезни считается абсолютным показанием к холицистэктомии. Это связано с тем, что у подавляющего большинства пациентов, к моменту возникновения второго приступа, развиваются осложнения воспалительного характера, осложняющие проведение лапароскопической операции;
- желчнокаменная болезнь с бессимптомным течением. Удаление камней или ЖП выполняется при обнаружении крупных конкрементов, превышающих в диаметре 2 см, так как существует большой риск истончения стенки желчного пузыря (образование пролежней). Удаление ЖП также показано пациентам, проходящим курс лечения от ожирения (резкое снижение веса усиливает камнеобразование);
- холедохолитиаз. Осложнение желчнокаменной болезни, поражающее около 20% больных и сопровождающееся закупоркой и воспаление желчных протоков. Кроме удаления ЖП, обычно требуется санация протоков и установка дренажей;
- острый холецистит. Заболевание, возникающее на фоне желчнокаменной болезни, требует срочного оперативного вмешательства, поскольку чрезвычайно высок риск развития осложнений (разрыв стенки ЖП, перитонит, сепсис);
- холестероз. Возникает вследствие отложения холестерина в желчном пузыре. Может возникать на фоне образования конкрементов, а также как самостоятельное заболевание, приводящее к полному нарушению его функций;
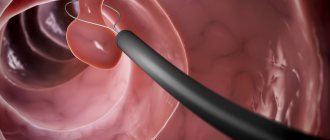
- полипы. Показанием к холицистэктомии, считаются полипы, размер которых превышает 10 мм или полипы меньшего размера, имеющие признаки злокачественного новообразования (сосудистая ножка). Одновременное обнаружение полипов и конкрементов, также, является показанием к удалению ЖП.
Важно! В случаях осложненного течения заболеваний ЖП, поражение связанных органов (поджелудочной железы, печени), не позволяет, полностью устранить болевой синдром, с помощью холецистэктомии. Для нормализации состояния требуется дальнейшая терапия.
Длительность операции
Продолжительность операции лапароскопической холецистэктомии зависит от сложности операции и опыта хирурга. Лапароскопическая холецистэктомия в среднем длиться от 40 минут до 1,5, но в сложных случаях до3 — 5 часов.
Показания к лапароскопическому удалению желчного пузыря
Лапароскопическое удаление желчного пузыря выполняют при наличии следующих показаний:
- хронический калькулезный холецистит;
- полипы желчного пузыря;
- бессимптомный холецистолитиаз (наличие камней в желчном пузыре, которые не беспокоят пациента) если они меньше одного сантиметра;
- острый холецистит (не позже двух, трех дней от начала заболевания).
Подготовка к лапароскопической операции
Подготовка к лапароскопии желчного пузыря начинается за полмесяца. Сначала сдаются ОАМ и ОАК, биохимия, определяется группа крови, ее резус и проверяется свертываемость. Делается коагуло- и электрокардио- грамма. Кровь проверяется на сифилис, все виды гепатитов и ВИЧ-инфекцию. Из влагалища берется мазок. Если анализы нормальные, человек допускается к операции. Чтобы исключить осложнения, могут быть проведены дополнительные методы диагностики/
За семь суток до процедуры нужно прекратить принимать средства, влияющие на кровесвертываемость. За сутки до лапароскопии желчного пузыря необходимо начать придерживаться рекомендованной врачом диеты. Накануне операции ужинают до полуночи, потом делается клизма (процедура повторяется утром).
Бывают ли боли после лапароскопической операции на желчном пузыре?
Ранний послеоперационный период сопровождается кратковременными и менее выраженными болевыми ощущениями — по сравнению с традиционным полостным вариантом.
Причины «постлапароскопического» болевого синдрома;
- проколы и разрезы брюшной стенки — для введения манипуляторов;
- раздражение газом поддиафрагмальной области — при наложении пневмоперитонеума;
- внутрибрюшинные микротравмы — при быстром растяжении брюшины травмируются нервы, кровеносные сосуды.
Пневмоперитонеум — введение внутрь брюшной полости углекислого газа.
Типичны локализованные боли после лапароскопии желчного пузыря в области спины, правого плеча. Их интенсивность с течением времени очень быстро уменьшается. Максимальная выраженность болевого синдрома — в первый-второй день после ЛХЭ.
Длительность операции по удалению желчного пузыря
Чтобы определить, сколько времени будет занимать операция от начала (подготовительного этапа) и до завершения (заключительного этапа), необходимо тщательно исследовать всю последовательность проведения хирургического вмешательства. Лапароскопия – это современный способ удаления желчного пузыря. Сколько лежать в больнице после проведения такой операции, определяет врач, ориентируясь на индивидуальные особенности организма пациента.
Сколько длится операция по удалению органа? Операция проводится в среднем один час. Многие факторы влияют на ее длительность: комплектация больного, особенности печени и желчного пузыря, наличие сопутствующих патологий, выраженность воспалительных и рубцовых процессов брюшной полости. Точно определить, сколько будет длиться операция, врач не сможет заранее. Объем операции расширяется, и время для ее проведения требуется больше из-за наличия конкрементов в желчном протоке и признаков желтухи. Для пациента будет лучше, если период действия наркоза продлится недолго, а операция пройдет максимально быстро. По времени проведения операция может затянуться. Бывают случаи, когда продолжительность хирургического вмешательства длится больше пятнадцати часов. В зависимости от качества проведенной операции зависит результат и длительность восстановления в послеоперационный период.
Этап включает следующие мероприятия:
- Консультирование у таких врачей, как стоматолог и терапевт.
- Сдача общего анализа крови и мочи.
- Определение уровня мочевины и билирубина, их показатели получают путем сдачи биохимического анализа крови.
- Пройти такие обследования, как коагулограмма, флюорография, электрокардиограмма.
- Необходимо пройти исследование на обнаружение ВИЧ-инфекции, сифилиса, гепатита, для этого сдают кровь на анализ.
После проведенного обследования, врач анализирует результаты, осматривает больного и направляет его в предоперационную палату.
Способы удаления камней из желчного пузыря
Развитие холелитиаза во многом зависит от скорости камнеобразования и подвижности конкрементов. Без соответствующего лечения заболевание в большинстве случаев приводит к осложнениям, существенно ухудшающим качество жизни больного. Удаление камней из желчных протоков и пузыря может осуществляться с применением ударно-волновой или лазерной литотрипсии (камнедробление при помощи ультразвуковых волн, лазерного луча), но результативность этого метода низкая (около 25%) и его целесообразность ограничена рядом условий.
К малоинвазивным способам остановки процесса камнеобразования путем удаления желчного пузыря относится холецистэктомия и лапароскопическая холецистэктомия. Камнеудаление может осуществляться и с помощью органосберегающей операции – лапароскопической холецистолитотомии. Если применяемые меры не способствуют достижению положительного результата – применяется радикальный метод (полостная операция).
Щадящим нехирургическим методом лечения ЖКБ является медикаментозный литолиз (камнерастворение). Этот способ отличается высокой эффективностью (более 70%), но ввиду наличия обширного списка противопоказаний подходит менее чем 20% пациентам с камнями в желчном пузыре. Растворить конкременты можно и путем подведения лекарственных препаратов, являющихся высокоактивными растворителями холестерина, непосредственно к месту локализации камней (контактный литолиз).
Удаление камней из желчного пузыря без операции
Единственным надежным способом, способствующим окончательному устранению желчнокаменной болезни, является хирургическое вмешательство. Оперативные методы считаются высокоэффективным способом решения проблемы камнеобразования, но наряду с этим любое высокотравматичное вмешательство сопряжено с рядом рисков и является стрессом для организма. Если болезнь находится не в острой стадии, и у пациента нет склонности к ускоренному образованию конкрементов, рекомендуется проведение лечения нехирургическими способами.
Прогноз терапии холелитиаза без проведения операции зависит от адекватности подобранной терапевтической схемы и уровня ответственности больного. Пероральный литолиз является методом выбора при назначении безоперационного лечения ЖКБ. Этот способ предполагает прием лекарственных средств, в состав которых входят холиевые кислоты (преимущественно урсодезоксихолевая). Терапевтический курс длится продолжительное время (от полугода до нескольких лет) и даже при полном растворении камнеобразных элементов не гарантирует защиту от повторного их образования.
Перед назначением перорального литолиза необходимо определить растворимость образовавшихся конкрементов. С этой целью применяются такие методики исследования состава камней, как микроскопия, рентген, атомно-эмиссионный анализ. На основании проведенной диагностики врач составляет схему лечения и подбирает самые подходящие в конкретном случае препараты. Часто применяемыми в терапевтической практике средствами являются:
- желчегонные – Олиметин, Аллохол, Холосас;
- гепатопротекторы – Зиксорин, Урсосан, Урсодез, Лиобил;
- препараты, содержащие желчные кислоты – Хеносан, Хенохол, Хенофальк, Урсофальк.
При правильно подобранной схеме лечения у подавляющего большинства пациентов с ЖКБ (более 70%) камни полностью растворяются в течение 1,5-2 лет. У незначительной части больных (примерно 10%) возникают рецидивы, и требуется проведение повторного курса литолиза или применение радикальных методов лечения. Невзирая на высокую долю вероятности благоприятного прогноза безоперационной терапии этот метод применяется редко ввиду наличия внушительного перечня противопоказаний, к которым относятся:
- осложненная форма желчнокаменной болезни;
- дисфункция желчного пузыря;
- холедохолитиаз;
- 2 и выше стадии ожирения;
- прохождение курса заместительной гормональной терапии (с использованием эстрогена – гормона, стимулирующего камнеобразование);
- беременность;
- сопутствующие патологии, протекающие в острой или хронической форме (гастрит, язва, панкреатит, сахарный диабет, язвенный колит);
- диарея, продолжающаяся свыше 3 недель;
- злокачественные новообразования (или подозрения на рак);
- наличие в составе конкрементов билирубина (пигментные камни) и кальция (кальцинированные);
- большой размер плотных образований (свыше 1,5 см);
- часто рецидивирующие печеночные колики;
- наличие большого количества конкрементов (более половины объема органа).
Для контроля результативности проводимого медикаментозного литолиза пациенту показано регулярное прохождение ультразвуковой диагностики (каждые 3 мес.), при отсутствии положительной динамики рекомендуется менять тактику терапии. Безоперационный способ избавления от камней наряду с преимуществами в виде нетравматичности и невысокой стоимости лечения имеет ряд недостатков, о которых врач должен сообщить пациенту перед началом терапии, к самым значимым из них относятся:
- длительность терапевтического курса;
- высокий риск рецидивов;
- необходимость частого прохождения диагностики для контроля лечения;
- узкий круг пациентов, которым подходит эта методика.
Измельчение камней ультразвуком
Если у пациента во время диагностики выявлено наличие единичных мелких конкрементов (до 1,5 см в диаметре), для их извлечения может применяться ударно-волновая литотрипсия (или холелитотрипсия). Суть процедуры заключается в дроблении плотных образований с помощью ультразвука на мелкие элементы с последующим их выведением естественным путем (с калом). Метод основан на способности ультразвуковой волны вызывать деформационные изменения при контакте с твердым веществом, не нанося повреждений мягким тканям.
После осуществления такой операции необходимо на протяжении года проводить поддерживающую терапию, которая предполагает прием препаратов, содержащих урсодезоксихолевую кислоту. Без соблюдения этого условия вероятность рецидива в последующие 5 лет составляет выше 50%. Литотрипсия в зависимости от способа проведения подразделяется на:
Экстракорпоральную – измельчение камней происходит дистанционно, без прямого контакта с ними ультразвуковых волн. На одном конкременте, локализация которого определена во время диагностики, фокусируется одновременно большое количество волн (от 1500 до 3500), суммарное давление которых способствует его разрушению. Результативность процедуры, проводимой под местной или общей анестезией, достигает 90-95%, что оценивается по отсутствию нераздробленных плотных элементов, диаметром более 5 мм.
Контактную механическую – операция по удалению камней из желчного пузыря, при которой происходит прямой контакт литотриптора (инструмента для измельчения плотных образований) с конкрементом. Метод показан при наличии по ходу движения ультразвука плотных образований другого происхождения. Манипуляции осуществляются под эпидуральной (внутрипозвоночной) или внутривенной анестезией. Устройство для камнедробления подводится к камню через оперативный доступ (разрез) и вибрация, создаваемая ультразвуком, способствует его измельчению.
К преимуществам литотрипсии относится ее высокая эффективность, низкая травматичность и отсутствие реабилитационного периода (больной подлежит выписке уже на следующий день после процедуры). Недостатками ударно-волнового способа лечения ЖКБ можно назвать:
- наличие противопоказаний, которые существенно сужают круг пациентов, для которых допустимо применение этой терапевтической методики;
- необходимость прохождения длительного курса медикаментозного литолиза;
- вероятность рецидива;
- частое развитие осложнений (30-60 % случаев), связанных с закупоркой желчных протоков фрагментами раздробленных конкрементов (печеночных колик);
- снижение результативности процедуры при наличии известкового ободка на камнях;
- образование кровоизлияний и отеков на стенках органа вследствие воздействия ударных волн;
- необходимость проведения нескольких сеансов литотрипсии.
Критерии отбора пациентов с ЖКБ, для которых целесообразно проведение ударно-волновой литотрипсии, основываются на противопоказаниях к применению этого метода лечения. Только 20-25% больных соответствуют всем условиям и могут воспользоваться возможностью малотравматичного удаления конкрементов. Основными факторами, при наличии которых измельчение камней ультразвуком противопоказано, являются:
- наличие более 3 рентгеннегативных (холестериновых) камней общим диаметром более 3 см;
- нефункционирующий желчный пузырь;
- осложненное течение ЖКБ (развитие холецистита);
- повышенная свертываемость крови (патогенного, генетически обусловленного характера или вследствие длительного приема антикоагулянтов);
- наличие конкрементов высокой плотности;
- все пациента больше 150 кг., рост выше 2,1 м и ниже 1,2 м.;
- беременность;
- сердечно-сосудистые патологии, установленный водитель ритма.

Измельчение камней лазером
Удаление камней из желчного пузыря лазером (лазерная литотрипсия) относится к минимально инвазивным вмешательствам и применяется в случае формирования холестериновых образований диметром не более 3 см. При использовании лазера для дробления конкрементов другого типа эффективность лечения существенно снижается. Показанием к проведению операции служит наличие патологий, при которых риск развития осложнений во время хирургического вмешательства превышает возможный эффект от процедуры (сердечно-сосудистая или сердечно-легочная недостаточность).
Метод лазерной литотрипсии основан на разрушении плотных образований электромагнитными волнами определенного диапазона, излучение которых усилено специальным устройством (лазером). При соприкосновении лазерного луча с камнем происходит дробление твердого элемента до состояния песка. Вывод расщепленных частиц из организма происходит естественным путем. Операция осуществляется путем введения катетера с лазером через предварительно сделанный на передней стенке брюшины прокол.
Способ лазерного удаления конкрементов при ЖКБ пользуется большой популярностью ввиду наличия таких преимуществ, как низкая травматичность, быстрота проведения операции (менее 20 мин.), отсутствие необходимости в длительной реабилитации. Наряду с достоинствами лазерной литотрипсии эта методика имеет ряд недостатков, самыми значимым из которых выступают:
- высокая вероятность повторного формирования конкрементов;
- риск ожога слизистой оболочки (может произойти в результате неточных действий оперирующего врача), который впоследствии зачастую приводит к образованию язвы;
- травмирование стенок органа острыми осколками раздробленных элементов;
- закупорка холедохов.
Лазерное камнедробление направлено на полное очищение желчного пузыря от каменистых образований, при этом обеспечивая сохранение органа. Большинство больных отдают предпочтение этому методу, но не всем он подходит в виду наличия таких противопоказаний, как:
- вес более 120 кг.;
- пожилой возраст (старше 60 лет);
- неудовлетворительное общее состояние организма.
Химический холелитолиз
Современная медицина ориентирована на органосохраняющие принципы лечения и с этой целью разрабатываются новые методы терапии ЖКБ. К таким операциям относится контактный химический холелитолиз (или чрескожно-трансгепатическая литотрипсия), который предполагает введение через катетер в желчный пузырь веществ-растворителей (литолитиков). Манипуляции совершаются через пункцию (прокол) кожи и печени. Вводимое вещество (чаще это метилтретбутиловый эфир, редко — этилпропионат) способно полностью растворить каменистые образования в течение нескольких часов.
Во время процедуры оперирующий врач периодически эвакуирует из пузыря введенный растворитель вместе с продуктами растворения и вливает новую порцию литолитика. На завершающем этапе вводятся противовоспалительные препараты. К достоинствам химического холелитолиза относятся благоприятный прогноз лечения, возможность применения на любой стадии ЖКБ и для удаления камней любых размеров и видов. Из недостатков значимыми являются:
- риск попадания литолика в кишечник, что чревато развитием язвенного воспаления;
- инвазивность процедуры;
- не исключена вероятность рецидива болезни;
- недостаточная изученность метода, отсутствие данных относительно отдаленных результатов такого способа лечения.
Прямыми показаниями к чрескожно-трансгепатической литотрипсии служит наличие холестериновых камней, хотя применение метода допустимо и для удаления других видов конкрементов. Противопоказаниями к проведению контактного химического холелитолиза выступают:
- беременность;
- нефункционирующий желчный пузырь или аномальное строение органа;
- большое количество каменистых образований (более 50% от объема пузыря);
- слишком высокая плотность конкрементов (+100 и выше по шкале Хаунсфилда);
- плавающие камни;
- возраст пациентов до 18 лет.
Лапароскопия
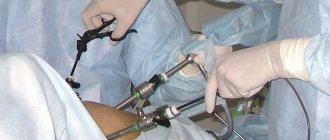
Одним из проявлений желчнокаменной болезни выступает калькулезный холецистит – заболевание, при котором наряду с признаками воспалительного процесса в желчном пузыре выявляются камнеобразные элементы. Эта патология является прямым показанием к проведению операции с применением современного хирургического способа – лапароскопии. Отличие процедуры от традиционной операции заключается в выполнении всех манипуляций через совсем небольшие разрезы (до 1,5 см).
Основной медицинский инструмент, используемый при проведении операции, – это лапароскоп (трубка, оснащенная камерами и линзами), с помощью которого врач получает изображение внутренних органов на монитор и обнаруживает камни. Перед началом процедуры пациенту вводится общий наркоз, после чего брюшная полость заполняется углекислым газом для формирования оперативного пространства. Врач извлекает обнаруженные плотные элементы посредством троакаров (полых трубок, через которые вводятся дополнительные инструменты), введенных через разрезы на брюшной стенке.
Операция по удалению камней в желчном пузыре продолжается около 1 часа и в завершении процедуры на сосуды накладываются специальные скобы. Восстановительный период, на протяжении которого больной находится в стационаре, составляет 7-10 дней. Термин «лапароскопия желчного пузыря» подразумевает, как вылущивание камней из органа, так и полное его удаление. По сравнению с открытой полостной операцией этот метод менее травматичен, поэтому и восстановление пациентов происходит легче и быстрее.
Невзирая на то, что этот способ относится к щадящим, он остается оперативным вмешательствам, что обуславливает наличие противопоказаний к его проведению:
- 3 и выше степень ожирения;
- наличие конкрементов слишком большого размера (от 3 см в диаметре);
- эмпиема или абсцесс желчного пузыря (острое воспаление, сопровождающееся со скоплением гноя);
- наличие послеоперационных спаек;
- нарушения сворачиваемости крови;
- патологии сердечно-сосудистой и дыхательной систем.
Недостатки лапароскопии в большей мере связаны со сложностью проведения операции в условиях ограниченного диапазона движений и видимости. С точки зрения возможных негативных результатов лечения можно выделить следующие риски:
- травмирование внутренних органов;
- повреждение троакаром кровеносных сосудов;
- внутренние кровоизлияния;
- неполное выведение углекислого газа (создается ощущение боли, которое проходит по мере выведения газа во время дыхания);
- переохлаждение вследствие инсуффляции (вдувания газа в брюшную полость).
Удаление желчного пузыря
С помощью малоинвазивных методов не всегда удается добиться желаемых результатов лечения, и в этих случаях возникает необходимость проведения полноценной открытой операции. Невзирая на открытие новых методов терапии холелитиаза, холецистэктомия остается методом выбора при ЖКБ. Показаниями для хирургического вмешательства выступают симптоматическое (частые боли) или осложненное течение заболевания, при котором обнаруживаются очень крупные каменистые образования и развитие острого воспалительного процесса.
В некоторых случаях холецистэктомия проводится внепланово – при возникновении осложнений во время осуществления манипуляций малоинвазивным способом. Операция по удалению желчного пузыря открытым способом выполняется под общей анестезией. Орган удаляется через разрезы (длина которых 15-30 см), рассекающие кожные покровы и подкожно-жировую клетчатку от области правого подреберья до пупка. Высокая степень травматичности при открытом хирургическом вмешательстве обуславливает наличие таких недостатков холецистэктомии, как:
- постхолецистэктомический синдром (фантомные боли, аналогичные тем, которые были до удаления органа);
- пересечение общего желчного протока;
- вероятность внутренних кровотечений и инфицирования;
- риск летального исхода (варьируется от 1 до 30% в зависимости от характера течения патологии);
- явные косметические дефекты (шрамы);
- резидуальные камни (элементы, оставшиеся в протоках после операции);
- длительный реабилитационный период;
- повышение риска развития дислипопротеинемии (нарушения липидного обмена).
Даже при наличии обширного перечня недостатков холецистэктомия является самым высокоэффективным способом окончательного избавления от конкрементов (эффективность достигает 99%). Для тех пациентов, которые по каким-либо причинам отказываются от традиционного способа проведения операции или которым она противопоказана, может рекомендоваться альтернативный вариант – лапароскопическая холецистэктомия.
Еще одним методом удаления желчного пузыря, который пока находится на стадии разработки и не приобрел широкого применения, является транслюминальный. Эта методика еще менее инвазивная, чем лапароскопия и предполагает осуществление хирургических манипуляций через естественные отверстия тела (влагалище, прямая кишка). Разрезы для оперативного доступа к пузырю производятся во внутренних органах, при этом сохраняется целостность кожных покровов.
Осложнения
Любое вмешательство в организм человека сопряжено с риском непредвиденных последствий. Чем выше инвазивность способа удаления конкрементов, тем выше вероятность возникновения осложнений. Малотравматичные техники проведения операции реже приводят к нежелательным результатам, но после их проведения регистрируется высокая частотность рецидивов заболевания. Отсутствие своевременного лечения ЖКБ приводит к гораздо более опасным последствиям, по сравнению с послеоперационными.
Факторы, увеличивающие риск осложнений, подразделяются на ятрогенные (вследствие непреднамеренных действий медицинского персонала), непреодолимые (связанные с обстоятельствами, на которые невозможно повлиять) и субъективные (зависящие от действий пациента). К возможным негативным последствиям удаления камнеобразных элементов относятся:
- развитие спаечного процесса и рубцовых изменений;
- кровотечение (из травмированной брюшной стенки, ложа пузыря, пузырной артерии);
- истечение желчи в брюшную полость, что приводит к повреждению слизистой оболочки;
- образование подпеченочных или поддиафрагмальных абсцессов;
- развитие воспалительного процесса;
- дисфункция органов желудочно-кишечного тракта.
Возникающие вследствие разных причин послеоперационные осложнения могут привести к инвалидизации (статистические данные свидетельствуют о присвоении инвалидности 2-12% пациентов, перенесших операцию по удалению органа). Вероятность ухудшения состояния больного после хирургического или малоинвазивного вмешательства в ходе лечения ЖКБ повышается при наличии таких факторов:
- избыточная масса тела у пациента;
- пожилой или старческий возраст;
- несоблюдение врачебных предписаний и диеты;
- длительное отсутствие лечения заболевания;
- перенесенные ранее операции на органах брюшной полости;
- наличие сопутствующих патологий.
Восстановление
Для минимизации рисков развития осложнений после перенесенного оперативного вмешательства пациенты должны соблюдать предписания врача. От точности следования рекомендациям зависит длительность реабилитационного периода и его течение. На прогноз выздоровления большое влияние оказывают привычки питания больного. На восстановительном этапе (а в большинстве случаев всю жизнь) рекомендуется придерживаться диеты, которая предполагает сокращение потребления жиров, холестерина, сахара.
Окончательный результат лечения оценивается по определенным критериям (полное расщепление и выход конкрементов, устранение симптоматики ЖКБ, отсутствие осложнений). Оценка соответствия установленным критериям происходит во время диагностики после окончательного восстановления пациента. Для того чтобы результаты послеоперационного контроля были положительными на протяжении первых 2-3 месяцев после проведенного вмешательства следует соблюдать следующие правила:
- минимизировать физические нагрузки (но гиподинамия тоже противопоказана, так как вызывает застой желчи);
- выполнять лечебную гимнастику;
- водные процедуры проводить только под душем для исключения контакта раневой поверхности с водой;
- обрабатывать раны местными антисептическими средствами (раствором марганцовки, йодом и т.п.;
- принимать лекарственные средства, назначенные врачом;
- после выписки из стационара назначается диета №5 по Певзнеру (дробное питание, исключение жиров, сладкого и продуктов, стимулирующих желудочную секрецию), которой следует придерживаться в течение первого месяца;
- не допускать резких изменений веса;
- периодически посещать специализированные санатории (не ранее, чем через 6 месяцев после вмешательства).
Подготовка
Подготовка к удалению желчного пузыря включает в себя проведение ряда предоперационных обследований, а также индивидуальную подготовку пациента. Комплекс инструментальных и лабораторных обследований осуществляется с целью всесторонней оценки состояния организма, а также для выявления физиологических особенностей строения желчного пузыря и протоков, выявления возможных осложнений и сопутствующих заболеваний.
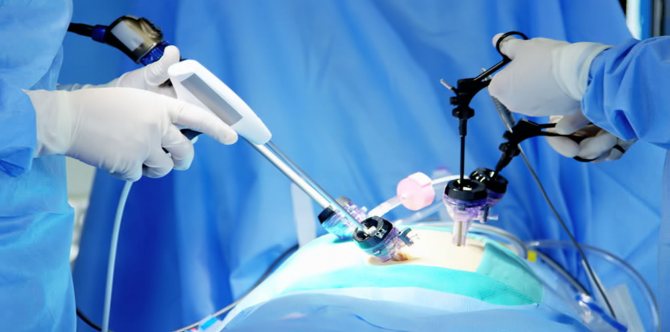
Перечень диагностических процедур, которые необходимо пройти до операции: лабораторные анализы крови и мочи, анализы на гепатит В и C, сифилис, ВИЧ, определение показателей свертываемости крови, биохимический анализ крови, УЗИ органов брюшной полости и органов малого таза, ЭКГ, рентгенография органов грудной клетки, ЭФГДС. При необходимости, могут быть проведены детальные исследования желчных протоков и ЖП с помощью МР-холангиографии или эндоскопической холангиопанкреатографии.
Индивидуальная подготовка пациента к операции заключается в выполнении следующих правил:
- пища, употребляемая за день до операции, должна быть легкой и низкокалорийной;
- последний прием пищи в день перед операцией, должен состояться до 18 часов;
- накануне вечером и утром перед операцией, необходимо очистить кишечник с помощью клизмы;
- принять гигиенический душ и удалить волосы в области живота и лобка.
Перед оперативным вмешательством, непосредственной обязанностью врача, является информирование пациента о том, сколько длится операция по удалению желчного пузыря, каковы основные этапы холицистэктомии, а также каков риск возникновения негативных последствий. Применение медикаментозных препаратов накануне и в день операции, допустимо, только после согласования с лечащим врачом.
Диета – обязательное условие после операции
Любой профильный врач скажет пациенту, что после операции по удалению желчного пузыря обязательно в реабилитационный период соблюдается диета. В первую очередь нужно позабыть о курении и употреблении спиртных напитков. Жизнь человека без желчного пузыря практически не меняется, за исключением того что теперь продуцируемая печенью желчь напрямую будет поступать в кишечник.
Диетический рацион показан для восстановления полноценного процесса пищеварения, а также для предотвращения развития осложненных последствий. Принимать пищу нужно дробно, не менее 5 раз в день. В первые два месяца после лапароскопической процедуры разрешается употреблять в пищу следующие продукты:
- мясное нежирное филе, приготовленное путем паровой обработки;
- овощи отварные;
- шиповниковый компот;
- свежеотжатые соки, разбавленные отфильтрованной водой;
- одно отварное куриное яйцо в сутки;
- ягодные и фруктовые пюре.
По истечении этого времени рацион можно разнообразить ржаными сухарями, отварным рисом, творожной массой. Разрешается немного сладостей, в частности, меда и варенья. Чтобы избежать развития осложненных последствий, как минимум на два года после операции по устранению желчного пузыря человеку нужно отказаться от любых кондитерских изделий, копченостей, шоколадных продуктов и мороженого.
Проведение
Лапароскопическая холицистэктомия выполняется под общей анестезией. В процессе операции осуществляется искусственная вентиляция легких. Хирург встает слева от пациента (в некоторых случаях между разведенных ног) и после создания напряженного пневиоперитонеума, вводит троакар, а затем лапароскоп в умбиликальное отверстие. С помощью видеокамеры производится осмотр органов брюшной полости и оценка состояния и расположения желчного пузыря.
После выполнения обзорного осмотра, головной конец стола поднимают на 20° и наклоняют влево, это позволяет сместить желудок и кишечник в сторону и освободить доступ к ЖП. Затем, с помощью еще 3 троакаров формируют доступ для эндоскопических операционных инструментов. Стоит отметить, что существенной разницы между тем как проходит лапароскопическая и открытая холицистэктомия, нет.
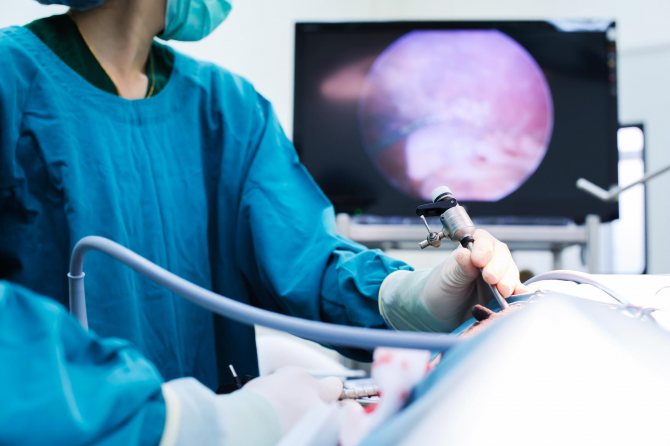
Техническое выполнение холицистэктомии сводится к следующим этапам:
- Выделение ЖП и иссечение сращений с близлежащими тканями.
- Выделение желчного протока и артерии.
- Клипирование (перевязка) артерии и протока и отсечение ЖП.
- Отделение с ЖП от печени.
- Извлечение, удаленного органа из брюшной полости.
Изображение, полученное во время лапароскопической холицистэктомии. Щипцами отделяют желчный пузырь от печени Удаление ЖП осуществляется через один из разрезов, который при необходимости расширяют до 2-3 см. Все поврежденные сосуды коагулируют (спаивают) с помощью элекрокрючка. Все технические нюансы операции зависят от анатомических особенностей расположения печени и ЖП. Если желчный пузырь увеличен, вследствие желчнокаменной болезни, то сначала выполняют удаление камней, а затем сам ЖП.
Несмотря на то что зарубежом стараются прибегать к органосохраняющим лапароскопическим операциям, в ходе которых, производится удаление только конкрементов, отечественные специалисты отрицают преимущество подобной хирургической тактики, так как в 95% случаев имеют место рецидивы или осложнения. Если в процессе осмотра или в ходе вмешательства, выявлены какие-либо противопоказания к лапароскопии, операцию выполняют с открытым доступом.
Особенности операции и возможные осложнения
Лапароскопию назначают в следующих случаях: непроходимость кишечника, конкременты в общем желчном протоке, холецистит с острым течением, отключенный ЖП, гангрена желчного. Кроме того, операция показана при калькулёзном холецистите с хроническим течением (особая форма заболевания, которая отличается присутствием конкрементов в ЖП).
Удаление желчного пузыря лапароскопическим методом выполняют в различных медицинских учреждениях (больницы, клиники, госпитали).
Операцию выполняют под общим наркозом. Переднюю брюшную стенку прокалывают специальными иглами, вводят углекислый газ, а потом троакары (металлические или пластиковые трубки). Через эти трубочки вводит лапароскоп и инструменты. Затем удаляется тело желчного пузыря с помощью электрохирургического крючка. После того как удалили ЖП, брюшное пространство омывают, просушивают, а на месте нахождения вырезанного желчного устанавливают дренаж.
Иногда закончить процедуру лапароскопическим методом невозможно, тогда врачи проводят открытую операцию. Медики выделяют следующие недостатки открытого метода хирургического вмешательства перед лапароскопией:
- Открытая операция более травматична и болезненна.
- Пациент теряет в 10 раз больше крови.
- Реабилитация тяжёлая, длительная.
- Присутствуют постоперационные рубцы.
- Более высокий процент осложнений.
После того как удален желчный пузырь лапароскопическим методом, пациент ощущает незначительную боль в местах проколов, он быстрее восстанавливается, рубцы отсутствуют.
Многих пациентов, которым предстоит эта операция, интересует вопрос о том, чем грозит лапароскопия. По медицинской статистике, у 10% пациентов возникают осложнения после оперирования. Иногда это происходит из-за того, что хирург подобрал неправильный метод хирургического вмешательства или случайно повредил протоки или сосуды на этом участке. В некоторых случаях проблемы возникают из-за того, что во время диагностики врач не заметил скрытые камни в желчных путях или новообразования на ЖП. Заболевания близлежащих органов провоцируют вторичные изменения желчного, искажают результат обследования. Иногда осложнения возникают из-за плохого гемостаза (предупреждение и остановка кровотечений) или недостаточного доступа к оперируемому органу.
Техника удаления желчного пузыря
После того, как подействует наркоз, в желудок проталкивается тонкая трубка. Ею удаляется содержимое органа. Зонд остается в нем до завершения операции и препятствует попаданию желудочного содержимого в дыхательные пути.
После введения прибора лицо пациента закрывается маской, ведущей к прибору искусственного дыхания. Это необходимое условие, так как закачанный в брюшину углекислый газ сжимает легкие, что нарушает их работу.
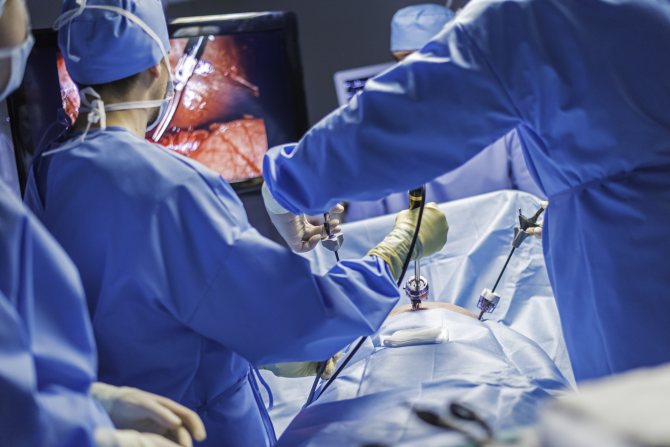
В пупке делается небольшой надрез. Через него внутрь закачивается (обычно углекислый) газ, чтобы брюшина раздулась, что обеспечивает максимальный доступ инструментов к нужным органам, при этом соседние не травмируются. В отверстие около пупка вводится троакар с видеокамерой.
В животе (справа) делается еще три прокола. В них просовываются троакары, в которые вставляются нужные инструменты. Определяется месторасположение пузыря. Если рядом имеются спайки – они удаляются, чтобы высвободить орган. Потом выясняется степень наполненности органа желчью.
Если пузырь перенапряжен, то разрезается одна стенка. Через отверстие отсасывается часть жидкости. Затем на разрез накладывается зажим. Находится холедох и перерезается, высвобождается связанная с пузырем артерия. Она зажимается двумя скобами, и сосуд перерезается между ними. Затем края зашиваются.
Пузырь отрезается от печени. Сосуды, которые начали кровоточить – прижигаются электротоком. Затем пузырь аккуратно отделяется от остальных удерживающих его тканей и вытаскивается через отверстие в пупке. Лапароскопом осматривается брюшина изнутри – остались ли в ней кровотечения, желчь или измененные ткани. При их наличии они удаляются, а сосуды прижигаются. Затем в брюшину вводится жидкий антисептик для промывания полости, затем жидкость отсасывается.
Из проколов вынимаются все троакары, отверстия зашиваются или заклеиваются. Если требуется дренаж – одна дырочка оставляется. Трубка остается в теле пару дней – для вывода остатков антисептического вещества. Если нет необходимости, дренаж не ставится.
Длительность лапароскопической операции – 40-90 минут. При сильных кровотечениях, травмировании соседних с пузырем органов или иных трудностей, которые нельзя исправить через проколы, брюшина разрезается и проводится обычная полостная операция.
Удаление конкрементов
Удаление конкрементов из пузыря почти не отличается от лапароскопии органа. Операция осуществляется под общим наркозом, человек до конца находится на искусственном дыхании. Затем все действия повторяются до момента введения троакаров. При обнаружении спаек, они удаляются.
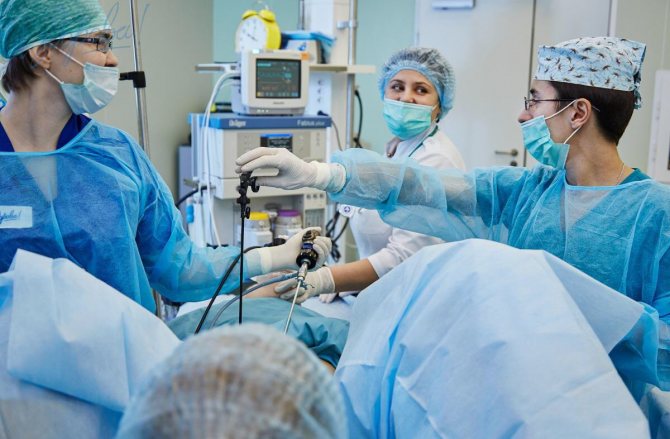
Затем стенка органа надрезается, туда вставляется трубка для отсоса содержимого. Когда процедура заканчивается, разрез ушивается. Потом брюшина изнутри промывается антисептическим раствором. Троакары вынимаются, проколы зашиваются.
Послеоперационный период
После удаления желчного пузыря пациенту рекомендовано соблюдать постельный режим на протяжении шести часов. По прошествии этого времени можно садиться, вставать, поворачиваться. На вторые сутки после проведенной операции разрешено употребление легкой пищи – некрепкие бульоны, творожки с низкой жирностью, йогурты, нежирное мягкое мясо. На третьи сутки рацион питания можно расширить, исключая те продукты, которые приводят к метеоризму и желчевыделению. После операции боль будет проходить постепенно в течение двух дней. Она возникает после травматического повреждения ткани. Послеоперационный период длится примерно десять дней. В это время запрещено проводить разного рода физические силовые упражнения. На десятые сутки шов снимается и заканчивается послеоперационный период.
ИСТОЧНИКИ: https://microbiologu.ru/zhelchniy_puzyr/udalenie/skolko-lezhat-v-bolnice-i-skolko-dlitsya-operaciya-po-udaleniyu-zhelchnogo-puzyrya/ https://medsins.ru/issledovaniya/laparoskopiya-zhelchnogo-puzyrya.html https://apkhleb.ru/prochee/laparoskopiya-udalenie-zhelchnogo-puzyrya
Реабилитация после холецистэктомии
Средние сроки полного восстановления после удаления желчного пузыря – полгода. Но жесткие ограничения накладывают в первые дни, когда состояние пациента наиболее тяжелое.
Есть разрешают на третьи сутки. Помимо травяного отвара и некрепкого чая вводят нежирный кефир и йогурт. На 4-й день добавляют соки, морсы, жидкое пюре из картофеля, легкий бульон. Употреблять пищу начинают порциями по 30-50 мл с увеличением до 200 мл. На 5-й день можно съесть ржаные сухари, подсушенный хлеб, галетное печенье.
С 6-го дня в меню добавляют перетертые каши, измельченное нежирное мясо и рыбу, овощные пюре, супы. Такую диету соблюдают 2 недели.
В восстановительный период после экстирпации желчного пузыря придерживаются следующих советов:
- Симптомы заболеваний желчного пузыря
- не поднимают тяжести свыше 5-7 кг в течение 1-2 месяцев;
- исключают занятия спортом и тяжелую работу по дому;
- не посещают солярий, баню, бассейн, не принимают ванну, избегают солнцепека и переохлаждения;
- 1-2 месяца под запретом интимная близость;
- носят мягкое белье, пока швы не затянутся.
К работе, не связанной с физическим трудом, возвращаются через 1 неделю после лапароскопии и через 2 – при полостной операции.
Как быстро восстанавливаются после удаления желчного пузыря, зависит от метода операции, наличии или отсутствии осложнений, системных патологий, индивидуальных особенностей больного.
Послеоперационная реабилитация включает прием медикаментов. В первые 3 дня принимают антибиотики для предотвращения инфекции. Врач назначает анальгетики и спазмолитики, чтобы снять боль. Для восстановления выработки желчи показаны желчегонные препараты – Холосас, Аллохол. Для нормальной работы печени и пищеварения рекомендуют принимать гепатопротекторы (Карсил, Урсофальк) и ферменты (Мезим, Фестал).
Урсофальк Мезим Фестал Аллохол