- Что показывает скрининг
- Как проходит скрининг
- Для чего используется исследование?
- Скрининговые исследования в онкологии
- Где можно пройти скрининговые исследования?
Скрининговые исследования — это способы обследования человеческого организма для обнаружения наличия тех или иных заболеваний и патологий.
Скрининг применяется с целью диагностики заболевания на ранней стадии или выявления предрасположенности к нему, а также чтобы начать своевременную профилактику, либо лечение.
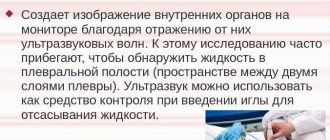
Результаты скрининговых исследований часто активно используются в научном изучении конкретного заболевания. При таком виде исследований проводятся разнообразные анализы и компьютеризированная диагностика на специальном оборудовании, как правило отличающемся от привычного оборудования, используемого в клинической диагностике.
Скрининговые исследования могут проводиться применительно практически ко всему организму и позволяют предотвратить многие проблемы со здоровьем. Такое обследование всегда проводится в гинекологии при ведении беременности, что позволяет исключить риски в развитии плода.
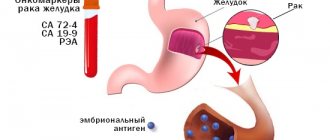
Также методом скрининга выявляют проблемы в генетике, кардиологии, онкологии, урологии и многих других областях медицины.
Что показывает скрининг?
- РАР-тест и ВПЧ (вирус папилломы человека)
- Простатический специфический антиген (ПСА, PSA) у мужчин
- Кортизол – «гормон стресса»
- HbsAg
- ТТГ
- Гликированный гемоглобин (HbA1c) + индекс HOMA
- Холестерин и его фракции
Как проходит скрининг?
Скрининговые исследования как правило проходят в неасколько этапов:
- Сдача анализа венозной крови.
- Прохождение УЗИ.
- Сбор информации и предварительное обследование.
Что такое и для чего нужны скрининги?
Скрининговые исследования – это исследования, направленные на выявление заболеваний на ранних стадиях
Скрининговые исследования – это исследования, направленные на выявление заболеваний на ранних стадиях
Сегодня современная медицина шагнула уже далеко вперед и может справиться со многими заболеваниями, в том числе и смертельно опасными. Однако есть одно непременное условие – обнаружить патологию медики должны на ранней стадии развития. А это значит, что человек сам должен быть заинтересован в регулярных осмотрах. Ведь не зря же говорят: «Предупрежден – значит вооружен!».
В Казахстане пройти скрининговые исследования может каждый, причем совершенно бесплатно. О том, что такое скрининговые исследования и в каком возрасте их надо проходить, мы попросили рассказать заведующую отделением профилактики и социально-психологической помощи городской поликлиники №5 Наталью Клевцову.
– Наталья Геннадьевна, расскажите, пожалуйста, что такое скрининговое исследование.
– Это исследования, направленные на выявление заболеваний на ранних стадиях, а также выявление факторов риска, способствующих возникновению заболеваний. Для того чтобы обеспечить своевременную диагностику наиболее распространенных болезней, в нашей стране и были введены обязательные скрининговые исследования, которые проводятся в рамках гарантированного объема бесплатной медицинской помощи.
– С какого возраста начинают проводить скрининги?
– Обследования ведутся в нескольких направлениях: болезни системы кровообращения, сахарный диабет, глаукома, колоректальный рак*, рак молочной железы, рак шейки матки, гепатит С. Например, на уровень холестерина мы проверяем начиная уже с 25 лет, на рак молочной железы – с 50 до 60 лет. Скрининговыех осмотры взрослого населения проводятся поэтапно – на первом этапе формируется целевая группа населения, затем пациентов приглашают на обследование участковые медицинские сестры, а также мы передаем письма первым руководителям тех предприятий, где работают люди, нуждающиеся в прохождении скрининга. Из-за занятости некоторые не могут прийти на обследование, и для удобства этих людей скрининговый кабинет работает в нашей поликлинике и в субботу.
ЭТО ВАЖНО!
Скринингу подлежат следующие возрастные группы Мужчины и женщины в возрасте 25, 30, 35, 40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 лет: – определение уровня холестерина и глюкозы в крови; – электрокардиография (по показаниям); – осмотр кардиолога и эндокринолога (по показаниям). Мужчины и женщины в возрасте 40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64, 66, 68, 70 лет: – измерение внутриглазного давления. Женщины в возрасте 30, 35, 40, 45, 50, 55, 60 лет: – цитологическое исследование мазка из шейки матки для исключения патологических изменений; – осмотр акушера-гинеколога, кольпоскопия (по показаниям). Женщины в возрасте 50, 52, 54, 56, 58, 60 лет: – рентгенологическое исследование молочных желез; – осмотр маммолога, онколога (по показаниям). Мужчины и женщины в возрасте 50, 52, 54, 56, 58, 60, 62, 64, 66, 68, 70 лет: – тестирование кала на скрытую кровь на раннее выявление заболеваний толстой кишки; – эндоскопическое исследование толстой кишки (колоноскопия) (по показаниям). Мужчины в возрасте 50, 54, 58, 62, 66 лет: – эндоскопическое исследование пищевода и желудка (эзофагогастроскопия); – осмотр гастроэнтеролога, онколога (по показаниям). Мужчины и женщины с выявленным гепатитом С: – исследование крови на альфа-фотопротеин; – ультразвуковое исследование печени.
– Если при проведении обследования у человека выявлено заболевание, что происходит дальше?
– Если наше обследование говорит о подозрении на какой-либо вид рака, пациент приглашается к районному онкологу, далее назначается дополнительное обследование уже в областном онкологическом центре. Если врач по скринингу выявляет патологию в системе кровообращения, то пациент направляется для дальнейшего обследования у кардиолога. После постановки клинического диагноза пациент будет взят на диспансерный учет участковым терапевтом.
– Сколько времени занимают скрининговые исследования?
– Многие думают, что придется долго стоять в очереди, но это совсем не так. Технология обследования отработана. Человек приходит в поликлинику, и его первым делом принимает врач-терапевт по скринингу, который проводит опрос и дает направление на доврачебный осмотр, в ходе которого берутся анализы на холестерин, сахар в крови, определяется внутриглазное давление с целью выявления глаукомы. Все это делается в одном кабинете и занимает всего несколько минут. Для анализа на колоректальный рак используется гемокульт-тест – это иммунохроматографическое исследование кала на скрытую кровь, он выдается пациенту с подробной инструкцией по его применению, гемокульт-тест может проводить сам пациент в домашних условиях. Этот экспресс-метод позволяет получить результат в течение 3-5 минут, без участия медицинского работника. Так что времени это занимает не много. Поэтому, думаю, стоит потратить немного времени на свое здоровье. Когда мы приглашаем на скрининг, некоторые говорят: «Я абсолютно здоров! Что мне у вас там делать?!» Здоровый человек – это замечательно, и мы, врачи, этому только рады. Но дело в том, что нередки случаи скрытого заболевания, о котором человек может не догадываться годами. А когда уже обращается к нам, бывает слишком поздно. А скрининги – хороший способ оградить себя от серьезных осложнений. У нас были случаи выявления и наследственных заболеваний, о которых пациент не знал. Теперь же, имея информацию, мы можем регулярно отслеживать состояние его здоровья. И почему бы не воспользоваться скринингами, тем более что они абсолютно бесплатные. Ведь такие обследования в клиниках вам обойдутся в круглую сумму.
– Наталья Геннадьевна, большое спасибо за интересную беседу!
Остается только добавить: «Берегите свое здоровье! Идите в поликлинику!»
Татьяна БУРДЕЛЬ
* Колоректальный рак – злокачественное новообразование толстого кишечника.
Этапы
Скрининг – это комплекс диагностических исследований для выявления возможных рисков и отклонений в развитии плода в этот период.
В качестве обязательной процедуры для беременных женщин его начали вводить в конце 90-х годов. Проведение до родов комбинированного генетического скрининга позволяет определить возможные хромосомные патологии плода.
Как проходит скрининг
К комплексу скрининговых исследований относятся следующие этапы: ультральтразвуковое исследование плода, биохимическое обследование и индивидуальный расчёт риска возникновения хромосомных нарушений.
- УЗИ показывает общее состояние плода, выраженные пороки развития, а также соответствуют ли размеры плода сроку беременности. Другими словами, это описание внешнего состояния эмбриона, то что можно наблюдать визуально. Иногда, как, например, при синдроме Дауна, в половине установленных случаев отсутствуют какие-либо внешние проявления заболевания.
- Более точные результаты о наличии хромосомных патологий даёт второй этап комплексного обследования – биохимический. Для исследования на наличие выделяемого плацентой специфического вещества берётся кровь из вены женщины и оценивается соотношение и концентрация особых маркеров и белков. Кровь берут на пустой желудок утром, в день проведения ультразвукового исследования. Точное соблюдение требований к забору крови для этого анализа является залогом получения достоверного результата.
- Риск получения хромосомных патологий рассчитывается с использованием специальных программ на компьютере. Это третий этап комплексного исследования. На этом этапе обрабатываются не только данные о результатах предыдущих обследований, также используются дополнительные сведения о возрасте, весе будущей матери, о сроке беременности, о наличии вредных привычек и наследственных заболеваний. Учитывается также и этническая принадлежность.
После обработки компьютером полученной информации врач может определить степень риска рождения ребёнка с генетическими патологиями. Если риск невысок, женщине не нужно проходить повторные или дополнительные исследования. При среднем уровне риска назначают ещё один скрининг во втором триместре. При высоком уровне риска проводят пренатальную диагностику.
Однако, результаты этого комплексного исследования не являются основанием для постановки диагноза, диагностика лишь определяет степень риска для возникновения хромосомных отклонений. В случае высоких показателей риска, женщине назначают дополнительные инвазивные методы цитогенетических исследований: амниоцентез, биопсия хориона и др. Благодаря использованию этих методов можно определить наличие любых хромосомных нарушений практически со 100-процентной точностью.
Диагностику скрининг в первом триместре и во втором все беременные женщины проходят в обязательном порядке. Сроки проведения диагностики назначаются врачом. Что касается скрининга в третьем триместре, то чаще всего его делают по необходимости. Однако, по желанию женщина может сделать его без врачебного предписания самостоятельно.
Скрининг в первом триместре
Это мероприятие проводится на 11–13 неделе. Наиболее важный момент при этом – правильная постановка срока беременности. Сначала женщина проходит общий осмотр: показатели веса, роста, артериального давления, наличие хронических заболеваний. Если врач посчитает нужным провести консультацию узких специалистов, то он даст женщине направление на неё. Женщина также сдаёт анализы мочи, крови (на резус-фактор и группу, на наличие гепатита, сифилиса, ВИЧ-инфекции).
Сначала проводят УЗИ, которое изучает хорион, тонус матки, состояние яичников. Определяется наличие внематочного зачатия, количество плодов, степень развития позвоночника, мозга плода, наличие ног и рук. На этом сроке ребёнок полностью окружён околоплодными водами, в которых он перемещается, словно рыба в воде. При удачной позе плода врач может осмотреть сердце, оценить процесс сердцебиения и подвижность эмбриона.
Что касается генетических исследований, при них выявляют длину носовой кости и толщину шейной складки – показатели информации о возможном развитии таких хромосомных патологий, как синдромы Дауна, Тёрнера и др.
Биохимический анализ крови исследует гормон и белок (РРАР-А и свободного бета-ХГЧ). Отклонения от нормы свободного бета-ХГЧ свидетельствуют о повышенном риске нарушения развития плода.
Низкие показатели РРАР-А указывают на:
- хромосомные или генетические патологии (синдром Эдвардса, Дауна);
- прекращение развития беременности;
- возможность выкидыша;
- развитие синдрома Корнелии де Ланге.
Скрининг во втором триместре
УЗИ на 24 неделе беременности
Исследование проводят на 20–24 неделях. Его результаты должны подтверждать или опровергать выявленные ранее риски. Хромосомные патологии излечить нельзя, а дефекты нервной трубки можно свести к минимуму или даже совсем устранить. При условии наличия этих дефектов показатели их выявления составляют до 90%.
Второй скрининг включает в себя:
- УЗИ: Доктор производит измерения костей ног и рук, грудной клетки, головы, объёма желудка. Он также оценивает анатомию плода, строение мозговых желудочков, органов ЖКТ и сердечно-сосудистой системы для исключения возможных отклонений. УЗИ проводится исключительно абдоминально.
- Биохимию крови, на этот раз она состоит из изучения трёх гормонов («тройной» тест): бета-ХГЧ, АПФ и эстриола. Если концентрация этих гормонов не соответствует норме, вероятные риски рассчитываются путём сопоставления всех трёх показателей (например, при синдроме Дауна показатель ХЧГ обычно повышен, а АПФ и эстриол – понижены).
Скрининг в третьем триместре
УЗИ плода на 24 неделе беременности
Согласно программе эту диагностику проводят на 30–34 недели. В ходе обследований даётся оценка возможных рисков осложнений, преждевременных родов, необходимости кесарева сечения, выявляются пороки, развивающиеся на поздних сроках беременности.
Диагностика состоит из:
- УЗИ. Оно обследует положение плода и его анатомию, формирование внутренних органов. При этом изучается плацента, пуповина, придатки и шейка матки, определяются акушерские осложнения или пороки.
- допплерометрии. Здесь производится оценка кровотока в сосудах ребёнка и пуповине, в матке и плаценте. Допплеметрия способствует выявлению пороков сердца, обвития плода пуповиной, выявляет общие качества плаценты.
- кардиотокографии (КТГ), которая показывает частоту сердцебиения плода и его двигательную активность. В результате диагностики могут быть выявляться некоторые патологии, как кислородное голодание и нарушения сердечной деятельности.
Расшифровка результатов
Существуют определённые нормы для всех показателей, а также для их совокупности. Расшифровка результатов обследования проводится врачом. Помимо результатов самой диагностики учитываются такие показатели, как:
- срок беременности;
- возраст женщины;
- наличие вредных привычек,
- наличие хронических и наследственных заболеваний не только у самой женщины, но и у ближайших родственников;
- наличие акушерско-гинекологических отклонений и патологий.
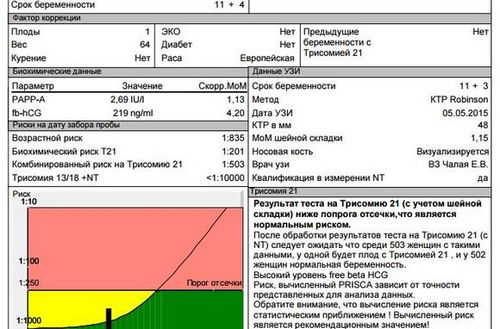
Пояснения результатов скрининга
Сложные случаи разбирает медико-генетическая комиссия.
По завершении обработки показателей на консультацию приглашают будущих мать и отца ребёнка, которых подробно информируют о рисках (при их наличии) и дальнейших методах ведения беременности. Любое решение должно быть принято совместно. При необходимости медицинского вмешательства женщина подписывает добровольное согласие или отказ.
Показания для проведения диагностики
Скрининг при беременности, состоящий из трёх этапов по триместрам, проводится всем женщинам. В определённых ситуациях недостаточно только ультразвуковой и биохимической диагностики.
К группам риска относятся женщины:
- в возрасте более 35 лет;
- уже родившие детей с хромосомной патологией;
- зачавшие детей от близких родственников;
- которые перенесли два подряд или более выкидышей или имеющие угрозу выкидыша;
- принимавшие запрещённые для беременных медицинские препараты в первом триместре;
- женщины или их супруги, попавшие под облучение незадолго до зачатия.
При таких случаях высока вероятность развития хромосомных патологий и врождённых дефектов. Если эта вероятность будет подтверждена скринингом, то при обследовании женщин требуются инвазивные или другие методы, проводимые в медико-генетических центрах.
У скрининга при беременности не существует противопоказаний. Используемые методы исследования безопасны как для матери, так и для её будущего ребёнка. Исключением являются инвазивные методы, которые предполагают вмешательство в организм. Именно поэтому эти методы назначаются не всем, а только при необходимости показаний.
Скрининг может быть отменён по причине простудных заболеваний или вирусных инфекций, которые способны исказить результаты исследования. Поэтому перед диагностикой женщина обследуется у гинеколога и по необходимости направляется на осмотр к терапевту, оториноларингологу, инфекционисту или другому специалисту.
Рекомендации по подготовке женщины к скринингу

Сама подготовка зависит от вида проводимого исследования. Но есть ряд общих рекомендаций для правильной подготовки к диагностике.
- Морально настроиться на положительный результат. Эмоциональное напряжение, а тем более стресс, влияют на многие процессы в организме, на работу внутренних органов, выработку гормонов. Это может привести к искажению и недостоверности результатов обследования.
- Для проведения УЗИ не требуется особой подготовки. При прохождении трансвагинального УЗИ следует с собой взять презерватив. При абдоминальном УЗИ необходимо следить за наполнением мочевого пузыря, для этого рекомендуется выпить до двух стаканов воды за полчаса до проведения исследования.
- Забор венозной крови для биохимического исследования делают на голодный желудок.
- За три дня до начала обследований необходимо воздержаться от половых контактов.
Как проводится скрининг во время беременности и зачем нужны эти исследования, смотрите в следующем видео пояснения врача:
Зачем нужен биохимический скрининг при беременности?
Биохимический скрининг помогает беременной женщине убедиться, что ее малыш родиться вполне здоровым. Но существуют и определенные показания, которых необходимо придерживаться:
- Родители являются родственниками.
- Ранее была замершая беременность или мертворождение.
- Есть ребенок с хромосомной патологией.
- Беременная женщина старше 37 лет.
- Существует угрозы естественного прерывания беременности на протяжении длительного периода времени.
- Были случаи выкидыша.
- Беременная перенесла вирусную или бактериальную патологию во время или до беременности.
- До беременности принимались запрещенные препараты.
- Перед зачатием один из партнеров подвергался излучению.
- Сомнительные результаты УЗИ.
Что такое биохимия
Биохимический скрининг – это анализы крови, которые помогают определить многие патологии и синдромы у плода. Если определить их на ранней стадии, то можно предотвратить осложнения и защитить плод от негативных последствий. Также во время скрининга можно определить тип крови мамы, уровень гормонов беременности, вероятность возникновения гестационного диабета. Также при биохимии исследуется и моча беременной на сахар и белок. Если эти показатели будут отклонены от установленной нормы, то необходимо в срочном порядке приступать к лечению.
Показания к скринингу и группы риска
Если человек молод, ведет здоровый образ жизни и не имеет серьезных заболеваний, то у него нет необходимости проходить скрининг до достижения определенного возраста. Обследование в первую очередь показано тем людям, кто входят в группу риска. Она включает в себя:
- Лица с наследственной и генетической предрасположенностью;
- Лица, длительно проживающие в местности с неблагоприятными экологическими условиями;
- Лица, условия работы которых подразумевают контакт с опасными веществами и повышенной радиацией;
- Лица с выраженным иммунодефицитом;
- Лица, длительно злоупотребляющие курением и алкоголем;
- Лица с хроническими заболеваниями бактериального, вирусного, воспалительного характера;
- Лица, страдающие от ожирения;
- Лица, часто находящиеся в условиях стресса.

Скрининг на онкологию в первую очередь показано людям с ожирением
Стандартно люди проходят скрининговое обследование по достижению рекомендуемого возраста. Для каждого органа или системы этот порог индивидуален. Примеры:
- Рак груди – от 50 до 70 лет каждые 2 года;
- Рак толстой кишки – от 50 до 75 лет каждые 10 лет;
- Рак шейки матки – от 30 лет и старше каждые 5 лет.
Соответственно, если человек входит в группу риска, то он может проходить скрининг раньше данного возрастного порога или чаще.