Резекция почки — один из передовых методов лечения органа. Почка – это орган, который входит в систему мочевыделения и берет на себя функцию естественного «фильтра» организма.
В течение минуты через этот фильтр проходит практически полтора литра крови, которая в результате очищается от вредных токсичных примесей.
Поэтому болезни почек ставят под угрозу не только общее состояние человека, но и его жизнь.
Показания к операции
Оперативное вмешательство проводится в тех случаях, когда от болезни пострадала только часть органа и удаление перерожденных тканей приведет к восстановлению почки.
Операция на почки методом «резекция» предписана при следующих патологиях:
- поликистоз;
- доброкачественные и злокачественные процессы на органе;
- туберкулез почки;
- механические повреждения (ножевые и огнестрельные раны, глубокие травмы в результате несчастных случаев);
- инфаркт почки;
- камни в паренхиме, нефролитиаз;
- быстро прогрессирующие доброкачественные образования;
- высокий риск развития почечной недостаточности.
Площадь поражения должна быть не более 4 сантиметров. В противном случае необходимо полное удаление почки.
Метод опирается на положительный прогноз: резекция назначается только в том случае, если данное вмешательство гарантирует 100% выздоровление больного.
Возможно вам будет интересно — Удаление камней из почек: показания, виды операции, послеоперационный период
В каких случаях делают лапароскопию почки и сколько она длится?
Лапароскопия почки является одним из методов лечения доброкачественных и злокачественных опухолей.
Преимущество метода в том, что после него не остаются рубцы и процесс восстановления проходит быстрее, по сравнению с полостной операцией. Сколько лежать в больнице и как жить дальше после нефрэктомии, узнаем далее в статье.
Что это такое?
Лапароскопия почки (лапароскопическая нефрэктомия) — это удаление опухоли, части или целой почки с помощью лапароскопа через небольшие разрезы в брюшной полости.
Доступ осуществляется через поясничную область, что позволяет провести удаление, не нанося повреждения другим органам. Во время операции в брюшную полость закачивают углекислый газ для расширения пространства.
камеры, используемые хирургами, имеют минимальный размер и максимальную точность, позволяют рассмотреть органы в 3D формате. По МКБ-10 процедура имеет код А16.28.
С помощью лапароскопа выполняют следующие операции:
- Резекцией почки называется частичное удаление почки в случае поражения только ее части. Выполняется при доброкачественной опухоли, мочекаменной болезни.
- Радикальная нефрэктомия. Полное удаление органа в случае утраты его функций и угрозе для жизни больного. Применяют при раке почки, огнестрельных ранениях, острой почечной недостаточности.
- Адреналэктомия. Во время операции вместе с почкой удаляют надпочечник. Это показано при раковых опухолях.
- Нефропексия. Это фиксация почки в правильном положении при опущении органа.
- Пиелолитомия. Удаление камней из почек.
Преимущества лапароскопического метода:
- Минимальные разрезы, отсутствие шрамов.
- Малая кровопотеря.
- Короткий период реабилитации: 7-9 дней против нескольких недель при полостной операции.
- Отсутствие послеоперационного спаечного процесса.
- Минимальный риск воспалений и инфицирования.
- Отсутствие сильных болей после операции.
Из минусов этого метода можно отметить только его высокую стоимость. В Москве и Московской области радикальная нефрэктомия стоит от 100000 до 150000 рублей.
Когда удаляют почку?
Лапароскопическая нефрэктомия является сложной операцией, которую может провести высококвалифицированный хирург. Удаление почки является крайней мерой, после которой кардинально меняется образ жизни пациента.
Показаниями к удалению почки являются:
- Рак органа не позднее 2 стадии.
- Огнестрельное ранение почки.
- Острая почечная недостаточность, при которой произошло полное поражение органа.
- Камни в почке, вызывавшие нагноение или отмирание органа.
- Поликистоз почки.
- Гидронефроз, при котором ткань почки атрофировалась.
Что такое гидронефроз читайте здесь.
Часто приходится удалять почку пациентам пожилого возраста в связи с возрастными изменениями, провоцирующими утрату функции органа.
Противопоказаниями к операции являются:
- Метастазирующий рак 3 стадии. В этом случае есть риск еще большего распространения метастазов, а удаление не приведет к излечению. Таким пациентам обычно назначают паллиативное лечение.
- Тяжелые сердечно-сосудистые заболевания, при которых противопоказан наркоз.
- Заболевания крови, связанные с нарушениями ее свертываемости.
- Аллергия на препараты для анестезии.
- Избыточный вес.
- Инфекционные заболевания.
- Артериальная гипертензия.
- Перитонит.
- Бронхиальная астма в стадии обострения.
Ход операции и период восстановления
Обычно операция назначается на утренние часы. Пациент надевает на ноги специальные компрессионные чулки для предотвращения тромбоза.
Врач объясняет больному, как будет проходить операция, возможные риски и осложнения, выясняет, нет ли у пациента аллергии на лекарства. Затем больному ставят мочевой катетер и дают наркоз.
Ход операции:
- Делают три прокола.
- В место прокола вставляют трубку для подачи углекислого газа, с помощью которого накачивают брюшную полость.
- В одно отверстие вводят лапароскоп с видеокамерой, передающей изображение на монитор.
- В остальные проколы вставляют инструменты для манипуляции.
- Производят удаление органа. Длительность операции составляет 1-1,5 часов.
- Инструменты вынимают, откачивают газ и зашивают разрезы.
Первые сутки — двое после операции пациенту ставят обезболивающие уколы. Затем боли уменьшаются и совсем проходят. Допускается небольшое повышение температуры до 37 градусов. Если температура не спадает, а продолжает повышаться, то это является признаком воспалительного процесса.
Подниматься больному разрешают уже к концу первых суток, чтобы избежать спаек. Начинать прием пищи можно только на вторые сутки. Выписывают пациента через 7-8 дней при отсутствии осложнений.
Первое время необходимо носить послеоперационный бандаж, чтобы не допустить опущения органов. Физические нагрузки строго ограничивают в течение месяца.
Места проколов заживают в течение 10 дней. Если использовались рассасывающие нитки, снимать швы не нужно. После заживления не остается грубых шрамов, лишь едва заметные тонкие рубцы.
Чем грозит — возможные последствия
Как любое оперативное вмешательство, нефрэктомия может иметь некоторые осложнения:
- Боли в области плеча из-за распространения газа.
- Кровотечение.
- Инфицирование.
- Случайное повреждение других органов и сосудов из-за недостаточной квалификации хирурга.
- Учащенное мочеиспускание.
- Спайки в брюшной полости, которые грозят появлением сильных болей и непроходимости кишечника.
- Паралич нервов плеча.
- Тромбоз легочной артерии.
Основные осложнения связаны с низкой квалификацией хирурга и не соблюдением больным послеоперационных рекомендаций.
Если удаление почки было проведено по причине рака, то возможен рецидив онкологической опухоли. Это может произойти из-за скрытых метастазов, которые не обнаружились во время обследования.
Вероятность повторного рака после нефрэктомии составляет 1-4%. Обычно рецидив происходит через 5 лет после операции, хотя возможно и более позднее появление (через 10 лет). Для предотвращения рецидива после операции назначают химиотерапию.
Реабилитационный период
Реабилитация продолжается после выписки пациента. На полное восстановление и возвращение к обычной жизни потребуется около двух месяцев. Все это время пациент находится на больничном.
Питание после операции имеет определенные особенности:
- Пониженное содержание белка.
- Минимизирование соли.
- Исключение жареной, копченой, острой пищи.
- Приготовление блюд на пару или методом тушения.
- Полный отказ от алкоголя и курения.
Противопоказания от резекции
В группу пациентов, которым резекцию не назначают даже при наличии показаний, входят беременные и пациенты с инфекционными заражениями.
Больным со злокачественными опухолями резекцию назначают редко. Так как велика вероятность рецидива болезни при неполном удалении поврежденных тканей и/или наличии глубоких метастаз.
Удаление части тела почки не проводят при низкой свертываемости крови и поражении большей части органа (в результате обширного удаления тканей шансы на восстановление органа отсутствуют).
Техника лапароскопии почек
Лапароскопия осуществляется в несколько последовательных этапов. Сначала пациенту обрабатывают кожу антисептиками там, где будут вводиться инструменты. Затем в полость тела нагнетается газ, поднимающий брюшную стенку и облегчающий видимость. После введения источника света, камеры, манипуляторов хирург начинает собственно операцию, контролируя свои действия на экране монитора. По ее окончании осуществляет остановку кровотечения, вынимает троакары, ушивает проколы.
Для лапароскопии почки нужно всего несколько небольших проколов — не более 4, лежащих в околопупочной и подвздошных областях. Операция на органах забрюшинного пространства считается сложной и требует высокого профессионализма и тщательно отработанных навыков хирурга.
Кисты почек — довольно распространенная патология. Они могут быть единичными и множественными, мелкими или гигантскими, затрудняющими отток мочи и вызывающими сильные боли и кровотечения. Лапароскопия кисты почки проводится пациентам, которым противопоказана открытая операция, при компрессии почечной паренхимы и мочевых путей, кровотечении, инфицировании кисты, нарушении ее целостности.
Техника лапароскопии кисты может состоять в ее вылущивании, удалении участка почки или всего органа целиком. Опыт хирургов показывает, что путем лапароскопии можно удалить кистозную полость любого объема и месторасположения в почке.
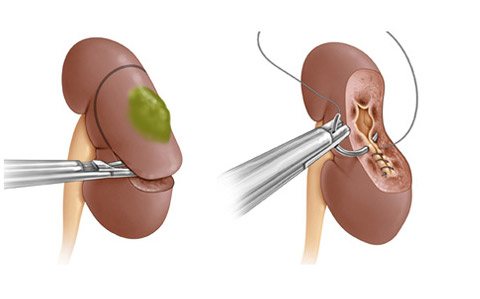
лапароскопическая резекция почки
Лапароскопическая резекция почки позволяет удалить очаг патологического процесса с сохранением здоровой части органа. Она проводится при кистозном перерождении, доброкачественных образованиях. Длительность вмешательства — до 4 часов, при этом операция проводится как стандартным способом, так и с применением высокотехнологичных роботизированных систем.
При удалении опухолей путем резекции органа применяют ультразвуковые зонды для точной локализации зоны неопластической трансформации. Хирург получает на экране изображение отличного качества благодаря стереоскопическим линзам и камере с высоким разрешением. Удаленный опухолевый узел внутри полости тела помещают в специальный контейнер и только после этого выводят наружу, таким образом исключая контакт новообразования с другими тканями.
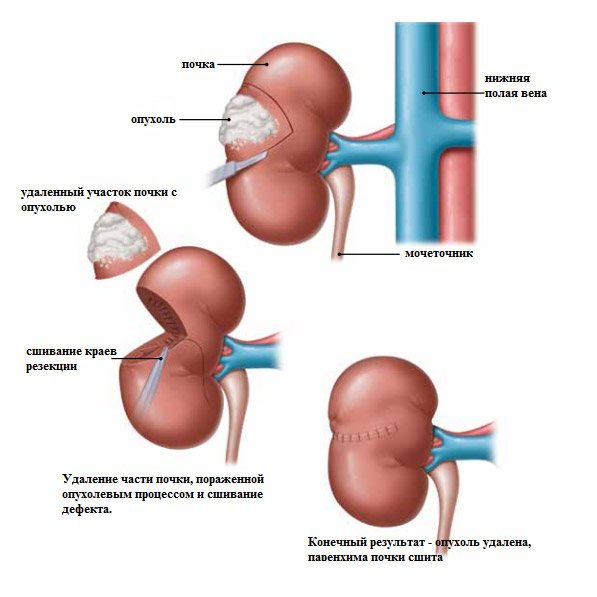
Лапароскопия при опухоли почки может состоять из ее резекции или тотального удаления. Метод активно применяется при доброкачественных процессах и ранних формах рака без метастазирования, но в случае крупных опухолевых разрастаний с поражением соседних органов и тканей лапароскопию делать не только технически невозможно, но и опасно из-за риска распространения рака и его метастазов.
Мочекаменная болезнь — еще одно распространенное заболевание, особенно, у людей зрелого и пожилого возраста. Камни в почках вызывают сильную боль, кровотечения, повышают риск инфицирования, но не всегда их можно удалить консервативными методами или литотрипсией.
При имеющих большие размеры конкрементах, которые никак не удается либо рискованно удалять другими способами, но сделать это нужно по ряду причин (кровотечение, абсцесс, риск перфорации), проводится лапароскопия камней в почках. Особенно целесообразен метод в случае нетипичного расположения органа или поворота почки относительно ее оси. Операция дополняется ультразвуковым контролем, повышающим ее эффективность.
Видео: лапароскопическая резекция почки
Подготовка к резекции почки
За три недели до операции больной поступает в стационар. В обязательном порядке он прослушивает лекцию врача о сути метода и его особенностях. Больного направляют и на консультацию к анестезиологу.
На хирургический стол пациент попадает с пустым желудком.
Важно проконтролировать, чтобы хронические заболевания не находились в момент операции в острой фазе. Недопустимо наличие бронхита или пневмонии.
Перед операцией пациенту могут прописать успокаивающие средства, чтобы предупредить гипертензию.
Резекция почки — основные способы
Исходя из индивидуальных характеристик организма пациента, состояния органа и степени его поражения могут быть применены разные способы резекции:
- лапароскопическая резекция почки;
- открытая резекция почки;
- экстракорпоральная резекция почки;
- резекция полюса почки.
Лапароскопическая резекция
На процедуру уходит до 3 часов.
- Больного укладывают боком, здоровой стороной на кушетку.
- Доступ организуют через брюшную стенку, совершая 4 небольших разреза (1–2 см).
- Внутрь вводят камеру и хирургические инструменты.
- Внутренняя полость заполняется медицинским газом, чтобы увеличить площадь доступа к органу.
- Перед тем, как приступить непосредственно к удалению, врач фиксирует зажимом почечную артерию на 15 минут. Если артерия будет пережата дольше, чем 40 минут, орган погибнет в результате голодания.
Когда пораженная часть почки будет иссечена, хирург накладывает швы, проводит дренажную трубку и выводит газ. Внешние разрезы (доступы) тоже зашиваются.
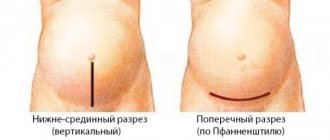
Открытая резекция
Метод применяется в случае высокого индекса массы тела у пациента или при опухолях большого размера. При аномалиях в расположении органа.
Пациента укладывают на кушетку на здоровый бок, затем рассекают боковую часть поясничного отдела. Хирургический доступ имеет размер 10–15 см. В ходе операции брюшная полость вскрывается, как и мягкие ткани.
Когда почка выделена, врач пережимает артерии и удаляет поврежденные ткани и сообщенный с ними небольшой участок здоровых тканей.
После хирургического вмешательства устанавливается дренажная система, накладываются швы на место разреза, а затем и на боковую рану.
Экстракорпоральная резекция
Данный метод имеет высокий процент осложнений.
Но именно экстракорпоральная резекция позволяет иссечь крупные опухоли и кисты в срединной части почки, не допустив при этом серьезной потери крови.
Во время операции почку извлекают из полости, и промывают орган в физрастворе, удаляя с поверхности кровь. Затем вырезают пораженную часть паренхимы и перерожденные ткани.
После всех необходимых манипуляций орган заполняют кровозамещающим раствором и возвращают в брюшную полость посредством имплантирования, накладывают внутренние и внешние швы.
Резекция полюса почки
Проводится через открытый доступ. Единственное отличие от открытой резекции – доступ организуют только к одному полюсу органа (верхнему или нижнему).
При удалении новообразования с верхней части тела почки может потребоваться удаление нижнего ребра.
Удаление почки лапароскопическим методом
Нефрэктомия лапароскопическая – это операция, которая связана с удалением опухолей на таком важном для работы человеческого организма органе, как почки.
Такое хирургическое вмешательство практикуется довольно широко.
При каких показаниях его применяют и есть ли ситуации, когда подобная операция не используется? Об этом и о других вопросах, связанных с лапароскопическим методом, и пойдет речь в статье.
Когда используется и какие имеются противопоказания
По своей сути нефрэктомия – это удаления почки или части её. Операция довольно серьёзная и требует тщательной подготовки. Нефрэктомия лапароскопическая отличается от предыдущей тем, что является малотравмирующим вмешательством. Все манипуляции хирург проводит через небольшой по размерам разрез в брюшине.
Такое удаление почки или её части выполняется с использованием дополнительного оборудования. Для операции необходим специальный прибор – лапароскоп. С его помощью хирург видит всё, что происходит внутри организма. После того как почка или её часть вырезана, орган помещается в специальную сумку. Далее его выводят наружу через надрез, сделанный чуть ниже пупка.
Такая операция проводится дольше, чем при открытом методе.
Но у нее есть свои преимущества:
- Процесс заживления и восстановления организма проходит значительно быстрее.
- Значительно снижается болевой синдром после операции.
Подобная операция сегодня проводится часто. Её назначают при наличии опухолей и других недугов, которые делают почку неработоспособной (например, мочекаменная болезнь или вторичная сморщенная почка).
Как правило, такая операция назначается при больших размерах новообразования, а также если не затронута нижняя полая вена и ворот почки.
У лапароскопической нефрэктомии есть свои противопоказания к применению.
Сюда врачи относят следующее:
- если имеются проблемы со свёртываемостью крови. При таком отклонении противопоказано любое хирургическое вмешательство. Если это правило нарушить, то пациент во время операции может потерять смертельный объём крови;
- удаление почки этим методом недопустимо, если у больного имеются различные инфекционные заболевания;
- также такая операция не проводится, если пациентка находится на втором или третьем триместре беременности;
- ещё одно противопоказание – это глаукома.
Благодаря современным технологиям из списка противопоказаний исключили несколько пунктов.
Например, ранее операция таким способом не проводилась, если на животе имелись рубцы от предыдущего хирургического вмешательства.
Также подобные манипуляции не применялись, при наличии значительных технических затруднений к выводу почки из организма, например, ожирение. Сегодня эти факты уже не являются противопоказанием.
Как подготовиться к операции
Удаление почки любым способом, в том числе и рассматриваемым в статье, – это сложная и длительная процедура. Поэтому её проведение невозможно без предварительной подготовки.
К таким мероприятия относится следующее:
- Полное и тщательное обследование. В первую очередь проводятся такие анализы, как общее исследование крови, биохимия, исследование крови на свёртываемость. После этого пациента должны осмотреть специалисты. Кроме терапевта, обязательно следует посетить уролога и анестезиолога, а при необходимости и других врачей.
- Также проводится ультразвуковое обследование почек. Если есть возможность, то назначается компьютерная томография.
- В обязательном порядке врачей следует предупредить о принимаемых пациентом лекарственных средствах. В особенности это касается препаратов, которые влияют на густоту крови. Приём разжижающих средств следует прекратить.
- Также необходимо выяснить наличие или отсутствие аллергии на лекарственные средства.
- Непосредственно перед операцией проводится очистка кишечника.
Кроме того, назначается комплекс антимикробных препаратов. Это необходимо для того, чтобы избежать инфекционного осложнения после проведённого хирургического вмешательства.
Пациент должен строго соблюдать все рекомендации врачей. При удалении почки лапароскопия является современным способом, но и он не гарантирует стопроцентный успех. Особенно если больной не соблюдает все правила подготовки и требования специалистов.
Что можно ожидать от операции
Сразу после проведения хирургического вмешательства пациент направляется в отделение реанимации. Здесь он находится под постоянным наблюдением врача. Специалисты отслеживают общее состояние больного, температуру тела, отделение по дренажу (трубка в ране), цвет мочи, выводимой через катетер, и другие параметры.
В отличие от открытой операции, в случае с лапароскопической нефрэктомией больной уже на следующий день переводится в палату общей терапии. Ему разрешается ходить. Также удаляется катетер и страховочный дренаж.
При нормальном исходе операции у пациента могут возникнуть только некоторые временные осложнения. Больные часто чувствуют незначительные боли в области разреза. Также могут появиться ощущения тошноты, что является последствием приёма некоторых лекарственных препаратов непосредственно перед началом хирургического вмешательства.
Все эти последствия временные и быстро проходят. Но такое происходит только при благоприятном исходе операции.
В ряде случаев во время самой процедуры и после неё могут возникнуть более серьёзные осложнения, а именно:
- кровопотери. Сама операция «лапароскопическое удаление почек» является малотравмирующей. При ней делается только небольшой разрез. Поэтому потери крови редко составляют более ста миллилитров. Но в двух процентах случаев это может быть не так. Именно поэтому перед проведением операции в обязательном порядке проводится анализ крови на свёртываемость;
- в брюшную полость может проникнуть инфекция. Для того чтобы этого избежать, перед проведением вмешательства и после него назначаются противомикробные препараты широкого спектра действия;
- после проведения такой почечной операции может возникнуть грыжа. Но подобное осложнение встречается крайне редко. При проведении вмешательства делается совсем небольшое отверстие, что уменьшает риск возникновения послеоперационной грыжи;
- по той же причине крайне редко могут быть повреждены другие органы, которые расположены близко к почкам.
В некоторых случаях лапароскопическая операция может перейти в открытую форму. Такое случается, если существуют существенные технические препятствия для выведения из организма удалённой почки или её части. Но такие проблемы должны выявляться ещё в дооперационный период.
При удачном проведённом хирургическом вмешательстве пациент выписывается уже на 3-4 сутки. Но впоследствии он должен соблюдать некоторые рекомендации.
Например, в ближайшие полгода не следует перетруждаться, поднимать тяжести более пяти килограмм и пить более двух литров жидкости в сутки. Также периодически необходимо посещать врача для планового осмотра.
Если на протяжении пяти лет после операции у пациента не возникает онкологических проблем, его снимают с учёта.
Источник: https://pochki2.ru/lechenie/nefrektomiya-laparoskopicheskaya.html
Нефропексия
Представляет собой хирургическое вмешательство лапароскопическим методом, во время которого специалисты фиксируют почку в физиологическом положении. Показанием к проведению выступает опущение почки. Лапароскопическое вмешательство, в отличие от обычного, имеет меньшую травматичность. Длится оно около часа, однако, иногда длительность может составлять и несколько часов.
Удаление почки
Лапароскопическое удаление почки (нефрэктомию) проводят исключительно в тех ситуациях, когда не существует другого метода спасения жизни больного.
К таким ситуациям относятся раковые опухоли, пустившие метастазы в почку, огнестрельные повреждения, острая почечная недостаточность и поражения почечных тканей.
В ходе нефрэктомии специалисты делают несколько надрезов диаметром до 35 миллиметров, куда вводят лапароскоп и хирургические инструменты для удаления почки.
Адреналэктомия
Чаще всего применяют операцию при раковых опухолях и удаляют один или оба надпочечника.
Лапароскопическая адреналэктомия приобретает все большее распространение за счет того, что с помощью нее доктора могут минимизировать область вмешательства в организм.
Недостатком операции считаются несколько увеличенное время проведения, в отличие от обычного хирургического вмешательства. Проводятся манипуляции с помощью 4-х маленьких проколов, куда впоследствии вводится видеокамера и нужные инструменты.
Удаление кист почек
Удаление кист на почках при помощи лапароскопии набирает все большее распространение, поскольку лапароскопия позволяет проводить манипуляции, затрагивая минимальную область тела.
Специалисты делают несколько маленьких надрезов в коже на боку или же на передней стенке брюшной области, куда вводят лапароскоп и определенные хирургические инструменты, позволяющие избавиться от кистозных образований.
Геминефрэктомия
Проводится лапароскопия для удаления патологической части удвоенной почки. Эта патология очень распространена среди пациентов, однако, наиболее часто наблюдают ее среди женского пола. Лапароскопическая геминефрэктомия позволяет полностью сохранить функцию почек, являясь при этом наиболее безопасной и эффективной манипуляцией, в процессе которой пациент совсем не ощущает боли.
Пиелолитотомия
Лапароскопическая пиелолитотомия применяется для избавления от камней в почках. Наиболее часто удаляют камни при помощи эндоскопических методик, однако, когда речь заходит о коралловидных или крупных камнях, специалисты назначают лапароскопию.
Проводят манипуляцию при помощи 3-х надрезов, куда вставляются инструменты, после чего доктор выделяет почку и мочеточник, разрезает лоханку и удаляет камень. Камень помещается в специальный пакетик и выводится из брюшины.
Затем хирург зашивает лоханку, проверяет, нет ли кровотечений, достает инструменты и зашивает проколы.
Пиелопластика
Представляет собой оперативное вмешательство на почке, с помощью которого восстанавливают связь лоханки почки и мочеточника.
Прибегают к пиелопластике в случаях, когда присутствует блокировка почки и мочеточника, за счет чего происходит увеличение почки, а впоследствии — расширение почечной лоханки и чашечек.
Диагностируют патологию с помощью ультразвукового исследования и компьютерной томографии. Длительность лапароскопии составляет примерно 2—3 часа.
Резекция опухоли почки
Лапароскопическая резекция почки представляет собой неполное удаление органа, которое проводится в случаях частичных его поражений.
Применяется лапароскопическая резекция во время туберкулеза, небольших опухолей и мочекаменной болезни.
Осуществляют вмешательство с помощью 3-х или 4-х надрезов, куда вставляют видеокамеру и хирургические инструменты, позволяющие удалять пораженный отдел почки. Длительность резекции составляет приблизительно 2—3 часа.
Показания к проведению лапароскопии почки
Лапароскопия дает возможность визуализировать все органы, находящиеся в брюшине. Назначают хирургическое вмешательство в таких случаях:
- развитие опухолей в брюшине и их распространение;
- бесплодие, не имеющее причин;
- боли в животе и печени неясного происхождения.
Противопоказания
Если есть непереносимость наркоза, то хирургическая операция противопоказана.
Врачи запрещают прибегать к лапароскопии, если у пациента присутствуют острые формы таких болезней:
- гнойный перитонит;
- сбои в кровоснабжении мозга;
- печеночная недостаточность;
- заболевания сердечно-сосудистой системы;
- воспаления в организме;
- аллергические реакции на наркоз.
Преимущества и недостатки лапароскопии
Преимуществ у данного вида хирургического вмешательства гораздо больше, чем минусов. Основные плюсы:
- минимальная потеря крови и риск травм тканей, за счет чего послеоперационный период проходит легче;
- боли после проведения лапароскопии значительно слабее, чем после обычного хирургического вмешательства, посему врачи минимизируют назначение обезболивающих препаратов;
- больной скорее приходит в норму и может быстрее покинуть больницу;
- ограниченное соприкосновение внутренних органов и инструментов, за счет чего риск появления инфекций очень низок;
- отсутствие больших послеоперационных шрамов.
К недостаткам лапароскопии относят:
- немаленькую стоимость манипуляции;
- осложнения в ходе хирургического вмешательства;
- высокие требования к специализации хирурга.
Как проходит лапароскопия?
Проводят хирургическое вмешательство под общим наркозом.
Для начала пациента кладут на операционный стол, который поддерживает наклон в 30 градусов, для того, чтобы голова была расположена немного ниже живота.
В случаях, когда пациенты испытывают сильное волнение перед предстоящей манипуляцией, специалисты назначают им седативные лекарственные средства, чтобы помочь расслабиться. Проходит операция в несколько этапов:
- Место хирургического вмешательства обрабатывают специализированным мылом.
- Производят 3 прокола специальной иглой, диаметр которых составляет приблизительно 8 миллиметров. Проколы делаются в разных местах, зависящих от назначения операции.
- В один из проколов помещают трубку, по которой подается углекислый газ, за счет которого стенка живота приподнимается и позволяет хирургам лучше рассмотреть органы.
- После этого в разрез вводят лапароскоп, на конце которого расположена видеокамера, передающая изображение на монитор. В ходе хирургического вмешательства специалисты следят за картинкой на экране, где все внутренние органы представлены в увеличенном виде, что позволяет применять маленькие инструменты.
- В оставшиеся 2 разреза помещаются хирургические инструменты, с помощью которых и производится операция.
- В мочевую полость помещается катетер, помогающий в мочеиспускании.
- Вся операция длится около часа, после чего специалисты вынимают хирургические инструменты, выводят углекислый газ и зашивают проколы.
Возможные осложнения
После операции возможно частое мочеиспускание.
Осложнения в процессе лапароскопии и после нее возникают редко, однако, не исключены. Врачи выделяют следующие:
- повреждения внутренних органов, когда хирурги вводят лапароскоп или хирургические инструменты;
- попадание углекислого газа в подкожно-жировую прослойку;
- травмы сосудов;
- частое мочеиспускание;
- кровотечения после лапароскопии, если в ходе хирургического вмешательства кровь остановили недостаточно хорошо.
Послеоперационный период
После проведения удаления почки или другой лапароскопической операции больные испытывают боль, которая длится около суток. Врачи назначают применение обезболивающих лекарственных средств, которые прекращают принимать уже на 2-ой день. Чаще всего пациенты начинают двигаться к концу 2-го дня, тогда же происходит и начало употребления пищи.
Увеличивают физическую нагрузку понемногу, учитывая определенные факторы, среди которых возраст больного, специфика проведенного хирургического вмешательство и присутствие дополнительных заболеваний. Выписывают из стационара пациентов приблизительно через неделю, когда наблюдается нормализация мочеиспускания, отсутствие болевых ощущений и тошноты.
В первое время людям потребуется блюсти специальное диетическое питание, которое со временем пополняется все большим количеством продуктов. Врачи назначают диету, куда входят все нужные витаминные и минеральные элементы, требующиеся организму для быстрой реабилитации. Шрамы от надрезов заживают быстро, оставляя после себя небольшие едва заметные рубцы.
Иногда больным может потребоваться носить бандаж или специальное белье, которые должен назначить лечащий врач. В первое время следует обязательно ограничить любые физические нагрузки, чтобы процесс выздоровления протекал нормально.
Запрещено поднимать тяжелые предметы, бегать, поднимать и сильно разводить по сторонам ноги, чрезмерно наклонять туловище. Все это может негативно сказаться на заживающих органах и швах.
Возвращаются к работе пациенты зачастую спустя 2-е недели после лапароскопии.
Источник: https://etopochki.ru/kidney/obsledovanie/laparoskopiya-pochki.html
Противопоказания к проведению операции
Наиболее распространенным показанием к проведению лапароскопии почки является наличие кисты. На фоне таких заболеваний проводится более 90% всех лапароскопических вмешательств на данном органе. Операции по удалению кисты на почке достаточно распространены.
Стоит отметить тот факт, что лапароскопия почки в такой ситуации проводится, как полноценный метод лечения либо же для оценки размера и характера опухоли, а также решения вопроса о ее операбельности.
Кроме того, возможно назначение такого вмешательства при тупых травмах, которые сопровождаются незначительными разрывами капсулы или мелких кровеносных сосудов. Лапароскопия отлично подходит для удаления камней в почечных лоханках, лечения гидронефроза и сморщенной почки.
По своей сути нефрэктомия – это удаления почки или части её. Операция довольно серьёзная и требует тщательной подготовки. Нефрэктомия лапароскопическая отличается от предыдущей тем, что является малотравмирующим вмешательством. Все манипуляции хирург проводит через небольшой по размерам разрез в брюшине.
Такое удаление почки или её части выполняется с использованием дополнительного оборудования. Для операции необходим специальный прибор – лапароскоп. С его помощью хирург видит всё, что происходит внутри организма. После того как почка или её часть вырезана, орган помещается в специальную сумку. Далее его выводят наружу через надрез, сделанный чуть ниже пупка.
Такая операция проводится дольше, чем при открытом методе.
- Процесс заживления и восстановления организма проходит значительно быстрее.
- Значительно снижается болевой синдром после операции.
Подобная операция сегодня проводится часто. Её назначают при наличии опухолей и других недугов, которые делают почку неработоспособной (например, мочекаменная болезнь или вторичная сморщенная почка).
Как правило, такая операция назначается при больших размерах новообразования, а также если не затронута нижняя полая вена и ворот почки.
У лапароскопической нефрэктомии есть свои противопоказания к применению.
- если имеются проблемы со свёртываемостью крови. При таком отклонении противопоказано любое хирургическое вмешательство. Если это правило нарушить, то пациент во время операции может потерять смертельный объём крови;
- удаление почки этим методом недопустимо, если у больного имеются различные инфекционные заболевания;
- также такая операция не проводится, если пациентка находится на втором или третьем триместре беременности;
- ещё одно противопоказание – это глаукома.
Благодаря современным технологиям из списка противопоказаний исключили несколько пунктов.
Например, ранее операция таким способом не проводилась, если на животе имелись рубцы от предыдущего хирургического вмешательства.
Также подобные манипуляции не применялись, при наличии значительных технических затруднений к выводу почки из организма, например, ожирение. Сегодня эти факты уже не являются противопоказанием.
Источник: https://pocki.top/nadpochechniki/udalenie-pochki-laparoskopiya/
Предварительное обследование перед резекцией
Необходимо сдать общие анализы крови и мочи (среднюю порцию) для составления полной клинической картины состояния пациента. Отдельно происходит забор крови на анализы по наличию инфекции ВИЧ, гепатита и сифилиса.
Список специфических анализов:
- УЗИ;
- МРТ;
- компьютерная томография;
- экскреторная урография (рентген почек с введением контрастного вещества);
- рентген грудного отдела;
- ангиография;
- перфузия.
Подготовка к операции и способы обезболивания
При проведении лапароскопических урологических операций применяется общая анестезия с введением миорелаксантов. Это вызвано необходимостью расслабления мышц брюшной стенки для введения углекислоты и удобства движений оператора внутри при недостаточной видимости и в замкнутой полости тела.
Лапароскопия почки требует качественной подготовки и выявления сопутствующей патологии, которая может стать препятствием к операции, ведь пациенту необходима будет общая или спинномозговая анестезия. Действие препаратов для наркоза и немалая продолжительность вмешательства могут пагубно сказаться на работе органов и систем и даже нести серьезный риск при нарушениях со стороны легких и сердца.

Предоперационное обследование можно пройти в поликлинике по месту жительства, куда направляется пациент после консультации хирурга и выбора даты лапароскопии. В перечень обследований включены:
По показаниям назначаются дополнительные высокоточные обследования — МРТ, КТ, определение опухолевых маркеров, радиоизотопное сканирование почек и т. д.
Пациенты с сопутствующим фоном направляются на консультации других специалистов — невролог, окулист, гинеколог и др., после чего с результатами полного обследования являются к терапевту, который, на основании имеющейся документации, выносит решение о безопасности предстоящей лапароскопии.
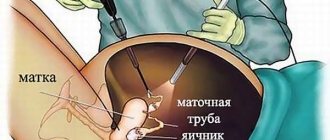
Проведение операции
Операцию проводят под общим наркозом.
- Больного укладывают на здоровый бок. В некоторых случаях под боковую часть поясницы укладывают подушку, чтобы выделить почку.
- После анестезии хирург делает разрез (размер зависит от метода резекции, который выбрал специалист).
- В обязательном порядке нужно пережать ножку и кровеносные сосуды, сообщенные с почкой, чтобы не допустить кровопотери.
- Удаление новообразования заканчивается установкой дренажа и послойным сшиванием тканей.
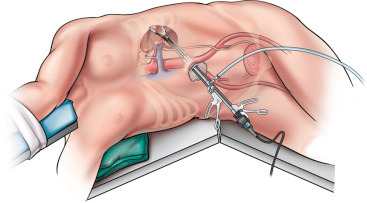
Нефрэктомия почки
Если больному назначается удаление почки, это свидетельствует о затянувшейся болезни и ее тяжелом течении.
Такая радикальная мера принимается лишь в том случае, если спасти одну почку не представляется возможным. После того как пациент лишиться органа, ему необходимо кардинально изменить собственный образ жизни.
Здоровье перенесшего операцию зависит от ответственного отношения к собственному организму.
Показания к проведению операции по удалению почки
Показания к нефрэктомии (удаление левой или правой почки) включают в себя группу патологических проявлений, затронувших орган:
- опухоли злокачественного характера, если одна почка не затронута или функционирует частично;
- травматические поражения почки, при которых орган прекращает нормально работать и восстановить ее функции невозможно;
- камни в почке, спровоцировавшие нагноение почечных тканей и их отмирание;
- поликистозная болезнь почек, развивающаяся на фоне почечной недостаточности (нефрэктомия применяется, если медикаментозная терапия не помогает);
- патологии развития почки в детском возрасте;
- проблемы с выведением урины из почки (гидронефроз), которые провоцируют атрофию тканей.
Подготовка к нефрэктомии
Перед процедурой больной должен пройти комплексное исследование.
Перед тем как проводить нефрэктомию, нужно сделать тщательное обследование больного.
Врач должен выяснить, почему орган перестал работать, то есть обозначить причины удаления почки, и узнать все о состоянии обеих почек.
Кроме того, важность обследования связана с тем, что операция проводится под общим наркозом, который для пациента в тяжелом состоянии составляет некоторую опасность.
Диагностика
Диагностические мероприятия включают:
- Оценку дыхательной функции больного — ничто не должно мешать функционированию легких, поскольку при общем наркозе происходит угнетение дыхания.
- Рентгенологическое исследование органов мочеполовой системы — определяется состояние, возможные дополнительные повреждения органов.
- Сдачу анализа крови на креатинин — указывает на почечную недостаточность, в том случае, если показатель повышен.
- Компьютерную (КТ) и магнитно-резонансную томографию (МРТ) пораженной почки.
- Ультразвуковое исследование, КТ или МРТ сосудов брюшины — выявляет наличие тромбоза вен.
Если требуется уточнение информации о состоянии больного, сдаются дополнительные анализы мочи и крови, направленные на выявление инфекций, проводится флюорография. До того как будет проведено удаление почки, около 3-х недель больной должен провести в отделении урологии. В этот период проводится весь диагностический комплекс исследований и тщательное наблюдение за пациентом.
Предоперационная подготовка
За день до операции нужно полностью отказаться от еды.
За день до хирургического вмешательства проводятся финальные меры подготовки.
Пациенту ставят клизму для очищения кишечника и сбривают волосы в том месте, где предполагаются дальнейшие манипуляции хирурга. Запрещено кушать в течение целого дня перед проведением нефрэктомии.
Пить следует минимальное количество воды, а по возможности, вовсе отказаться от жидкости.
Как делают?
Пациентов укладывают на операционный стол и фиксируют эластичными бинтами, чтобы они не делали непроизвольных движений. Далее их вводят в состояние наркоза, и начинается операция по удалению почки.
Существует несколько вариантов осуществления разреза: спереди в области нижней границы ребер или сбоку между 10-м и 11-м ребром.
Вторая техника проведения нефрэктомии считается менее травматичной, поскольку у врача есть прямой доступ к почке.
Операция по удалению почки открытым методом длится около трех часов.
После произведения разреза необходимо установить расширитель и зафиксировать поджелудочную железу и двенадцатиперстную кишку, чтобы во время работы с почкой не навредить им и не допустить смещение.
От подлежащей удалению почки отделяются соединительные и жировые оболочки. Если в тканях присутствуют кровеносные сосуды, их перекрывают зажимами. Вены, подходящие к почке, запаиваются с нарушением изначальной структуры почечного белка.
Мочеточник пережимается с двух сторон. В промежутке между установленными зажимами делают разрез. Далее орган ушивают рассасывающимися нитями.
В том случае если, рак с почки метастазировал на мочеточник, он удаляется по всей длине. Перед тем как извлечь почку, хирург зашивает почечную ножку. Сквозь нее в почку входят артерии, вены и мочеточник.
Чтобы не допустить развитие кровотечения, сосуды зашиваются. Отделенную почку вынимают из брюшины.
Возможные проблемы
Самыми распространенными осложнениями после окончания полостной операции считаются:
- Кровотечение, возникшее из-за незамеченного кровеносного сосуда или недостаточным перекрытием крупных вен или артерий.
- Кишечная непроходимость.
- Сердечная недостаточность, спровоцированная предрасположенностью пациента или приемом неправильной дозы анестетиков.
- Тромбоз крупных сосудов.
- Проблемы с кровоснабжением мозга, обычно вызваны кровотечением или тромбом.
- Дыхательная недостаточность, спровоцированная наркозом. Если проблемы с дыханием проходят со временем, жизни и здоровью пациента ничего не угрожает.
Ход операции
Лапароскопия — это более современный способ удаления почки, требующий высокой квалификации врача.
Больной ложится на спину. Под ноги вкладывается валик бобовидной формы, чтобы потом врачам было удобнее перевернуть пациента.
Тело оперируемого фиксируют эластичными бинтами. Как и в предыдущем случае, лапароскопическая нефрэктомия проводится под общим наркозом. Возле пупка вводится хирургический инструмент, который имеет название троакар.
Представлен трубкой со стилетом на конце, которым производится прокалывание тканей. К нему присоединяется камера, с помощью которой хирург может контролировать введение остальных троакаров, обеспечивающие доступы к органу со всех сторон.
После того как все необходимые приготовления сделаны, пациента поворачивают набок, сдувая подушку под ногами. Тело фиксируется заново.
Сосуды, подходящие к почке, и мочеточник пережимают скобами лапароскопического степлера. Их нельзя зашивать пока почку не изъяли из тела. Поврежденный орган вынимается самым крупным троакаром, составляющим в размере 11 миллиметров, после того как больного снова повернут на спину.
В середину инструмента помещаются края пластикового пакета и лапароскоп, которым непосредственно проводится усечение органа. Далее троакары изымаются из брюшины пациента. Рана и поврежденные ткани сшиваются саморассасывающейся нитью. Вырезанная почка исследуется гистологическим методом.
Послеоперационные осложнения и последствия
Высокая температура после операции наблюдается при воспалительных процессах.
Последствия удаления почки напрямую зависит от качества подготовки к оперативному вмешательству, действий хирурга при нефрэктомии, насколько удачно прошла операция, наличия у пациента дополнительных заболеваний.
Удаление органа связано с риском развития неспецифических осложнений. Чаще всего подобные проблемы спровоцированы наркозом и тем, что пациент долго лежал неподвижно (удаление почки длится 2—4 часа). В их число входят:
- застойная пневмония — вторичное воспаление легких, спровоцированное проблемами с вентиляцией легких или гемодинамическими нарушениями;
- инсульт — нарушение кровообращения в мозгу;
- инфаркт — ишемический некроз участка миокарда;
- тромбофлебит — тромбоз, развивающийся на фоне воспаления стенки вены.
Если у человека после операции долго не проходит температура, это указывает на наличие воспалительного процесса. Последствия нефрэктомии обычно связаны с развитием почечной недостаточности.
Причиной патологии может быть пережатие контралатеральной вены, если у пациента в почке с опухолью присутствовал тромб, состоящий из патологических клеток. Поскольку у пациента остается всего один работающий орган, ему нужно взять на себя всю нагрузку.
Через некоторое время восстанавливается нормальное функционирование, но иногда необходимо провести внепочечное очищение крови.
Ранний послеоперационный период
После удаления почки, проводят катеризацию мочевого пузыря.
Сразу после операции по удалению почки прооперированного помещают в реанимационное отделение для постоянного наблюдения за состоянием.
Первый и несколько последующих дней для выведения мочи у прооперированного стоит катетер. Больному разрешается пить и есть не сразу, а только после того, как врач подтвердит наличие перистальтики кишечника.
Вода потребляется в небольшом количестве, а пища в перетертом виде.
Из неприятных симптомов, возникают боли после удаления при глубоком вдохе, кашле. Также болит при движениях телом. Несмотря на это, для ускорения выздоровления и профилактики воспаления легких, рекомендуется дыхательная гимнастика.
Под контролем доктора пациенту необходимо постепенно увеличивать двигательную активность. Со 2—3-го дня разрешается переворачиваться набок и вставать. Не нужно делать резких движений, чтобы не разошлись швы.
Физическая активность не дает развиться проблемам с кишечником и циркуляцией крови.
Реабилитация по возвращении домой
Основная реабилитация после удаления почки начинается в домашних условиях, поскольку пациент теперь сам отвечает за собственное состояние. Для восстановления после операции людям с удаленной почкой требуется как минимум 1,5 года. По прошествии времени почка привыкает к нагрузкам и работает по компенсаторному принципу. Сложнее восстановиться пожилым людям.
Правила питания
Во время домашней реабилитации нужно придерживаться специального режима питания.
Реабилитационный период для людей, который теперь живут с одной почкой, начинается с изменения питания. Главное условие подбора блюд — легкая усвояемость потребляемой пищи. Диета включает в себя продукты с умеренной калорийностью и невысокой концентрацией белка. Ежедневное меню обязательно включает:
- хлеб на основе ржаной муки;
- салаты из овощей и фруктов;
- крупяные каши и макароны;
- кисломолочные продукты.
С осторожностью в рацион включается мясо. В день можно скушать не более 100 г отварной телятины, курицы или крольчатины. Разрешено употреблять нежирные сорта рыб и куриные яйца в виде омлета.
Запрещено употребление молока в больших количествах из-за находящегося в нем кальция, который провоцирует камнеобразование.
Бобовые культуры кушать не рекомендуется, поскольку они повышают газообразование в кишечнике.
Режим питания разбивается на 5—6 небольших приемов пищи. Норма воды в день согласовывается с лечащим врачом, с учетом употребления жидкость из супов, разбавленных соков, овощей и фруктов. Все блюда готовятся на пару, варятся или запекаются. Доза соли в день составляет 5 г, а хлеба — не больше 400 г. Разработанной врачом диеты необходимо придерживаться в полной мере.
Физическая активность
Прооперированным показана низкая физическая активность.
Физически активная жизнь с одной почкой подразумевает небольшие нагрузки на организм первые 2—3 месяца.
Прооперированным положена прогулка пешком длительностью около получаса по утрам и вечерам. Со временем гулять можно до 3-х часов каждый день. Поднятие тяжестей исключено. Разрешается поднимать не больше 3-х килограмм.
Спина фиксируется специальным бандажом. Раз в неделю для почки делают разгрузку — проводят банные процедуры.
Профилактика осложнений и предосторожности в образе жизни
Восстановление нормального образа жизни в послеоперационный период связано с сохранением здоровья оставшейся одной почки. Необходимо:
- не допускать развитие инфекции;
- при возникновении воспалений в каком-либо из органов не медлить с началом лечения;
- регулярно обследовать почку.
Жизнь после удаления почки тесно связана с внимательным отношением к собственному здоровью. Перенесшим нефрэктомию нельзя перенапрягаться и допускать переохлаждение организма.
Если возникают какие-либо подозрения или симптомы заболевания, следует незамедлительно обратиться к врачу.
В том случае, если до операции работа пациента была связана с вредным или токсичным производством или сильными физическими нагрузками, следует сменить сферу деятельности.
Восстановление трудоспособности и инвалидность
Если у пациента после нефрэктомии отсутствуют осложнения и организм быстро адаптируется к новому образу жизни, трудоспособность восстанавливается полностью через 1,5—2 месяца. На этот период потребуется больничный. Но часто возникает вопрос, становится ли человек с одной почкой инвалидом.
Нефрэктомию не рассматривают в качестве основания присвоения инвалидности. Инвалидность после удаления почки единственной инстанцией — медико-социальной комиссией.
Члены комиссии уполномочены выяснить насколько оставшаяся почка способна компенсировать отсутствие второй и учесть наличие сопутствующих заболеваний для принятия решения.
Источник: https://etopochki.ru/kidney/obsledovanie/udalenie-pochki.html
Реабилитация после резекции почки
Операция относится к числу сложных хирургических манипуляций.
Поэтому в послеоперационный период важно соблюдать все рекомендации врача. Пренебрежение режимом влечет за собой осложнения.
Сутки после операции пациент находится в реанимации, после чего попадает в стандартную палату. В первое время больной принимает обезболивающие средства. Если в результате контроля состояния врач не выявляет осложнений, на 3–5 день снимают дренажную систему, а через две недели снимают внешние швы.
После выписки из больницы необходимо:
- соблюдать питьевой режим;
- отказаться от острой и тяжелой пищи;
- избегать физических нагрузок;
- каждые 60–90 дней проходить обследование у врача;
- обрабатывать шов антисептическим средством и менять повязку;
- держать тело в тепле.
Врач может назначить почечные сборы в качестве дополнения к питьевому режиму. В среднем реабилитация после операции длится полгода или год.
Сколько длится восстановление и послеоперационный период?

Через несколько часов после оперативного вмешательства пациент может попить воды.
Лапароскопическая резекция почки предоставляет возможность провести оперативное вмешательство без минимальных повреждений, поэтому сразу, спустя несколько часов, пациенту разрешено подниматься и пить воду. Питаться после операции не рекомендуется, принимать пищу разрешено на следующий день после лапароскопии. Если операция была проведена успешно, и отсутствуют осложнения, больного выписывают из больницы на 3 сутки после процедуры. После лапароскопии боли минимальные, но в период реабилитации пациентам рекомендуется носить специальное послеоперационное белье. Не рекомендуется поднимать тяжести, заниматься физической активностью, ограничить по возможности физическую активность в послеоперационный период. На протяжении двух недель больному показано амбулаторное лечение, после чего разрешается выходить на работу.
Возможные осложнения
Операция ценится за минимальный риск возникновения осложнений, но случаи непредвиденных ситуаций были зафиксированы. При отсутствии у хирурга, который проводит операцию, необходимой квалификации и опыта возможны случаи повреждения внутренних органов в процессе введения трубок в брюшную полость. Также существует опасность, что углекислый газ попадет в подкожно-жировую часть и спровоцирует осложнения в будущем. Бывают случаи, когда малоопытные специалисты повреждали сосуды при выполнении манипуляций. При неправильной остановке крови в послеоперационном периоде возможны проявления кровотечений. Характерным осложнением лапароскопии является частое мочеиспускание.