Расшифровка результатов УЗИ печени в комплексном исследовании брюшной полости
В первую очередь, врач измеряет орган в целом и его отдельные части и указывает, в норме печень, увеличена или уменьшена. Права доля должна составлять до 12,5 см, левая — до 7, а хвостатая — до 30-35. Оценивают также косо-вертикальный размер правой доли (его еще обозначают КВР), который должен составлять до 15 см. Толщина правой доли составляет, как правило, 12-12,5 см, а левой — 5-6 см. Размер воротной вены — до 14 мм, а нижней полой — 20 мм.
Оценив размеры органа, переходят к его характеристикам. Контуры печени должны быть ровными и четкими. Также в норме должна дифференцироваться капсула печени, она должна быть не утолщена. Далее переходят к анализу паренхимы. Ее эхоструктура должна быть в норме, без очаговых образований. Сосудистый рисунок печени обычный, крупные вены должны быть анэхогенными.
Как трактовать полученные результаты? Если у больного жировой гепатоз, то про это будет свидетельствовать несколько фактов:
- эхо-плотность органа увеличивается, на УЗИ видны мелкие жировые очажки;
- края печени закруглены;
- если жировой гепатоз выражен очень сильно, на УЗИ даже не просматриваются портальные сосуды.
О циррозе печени говорит резкое увеличение органа вместе с видоизменением его формы. Нижние края закругляются, контуры становятся неровными. В самом животе обнаруживается избыток жидкости, что свидетельствует об асците. Воротная и селезеночная вены расширены. Эхо-плотность значительно увеличена в виде крупных очагов.
Также на расшифровке УЗИ брюшной полости, в нашем случае печени, можно обнаружить последствия слабой работы сердечно-сосудистой системы. Так, если печень увеличена, края ее закруглены, а полая вена расширена и не сужается при вдохе, считается, что это иллюстрирует застойные явления в органе из-за недостаточной работы сердца.
Расшифровка результатов исследования
Расшифровка УЗИ брюшной полости производится врачом-сонологом или специалистом, направившим на обследование, — гепатологом, онкологом, нефрологом. Как определить патологию по УЗИ? Врач смотрит на отклонение от нормальных показателей и сравнивает их с полученными значениями.
В таблице представлены расшифровка результатов и предполагаемый диагноз:
| Орган | Расшифровка показателей | Предполагаемый диагноз |
| Желчный пузырь | Плотная стенка, гипоэхогенность, расплывчатость контура. | Острый холецистит |
| Пониженная эхогенность, четкие очертания, деформация структуры. | Хронический холецистит | |
| Повышенный эхосигнал, двигающаяся тень. | Конкременты в желчном пузыре | |
| Печень | Усиленные и учащенные сигналы, гипертрофия, видна воротная вена с уплотненной паренхимой. | Гепатоз |
| Неровность краев, изменение эхоструктуры, увеличенная селезенка, расширение вен, жидкость в брюшной полости. | Цирроз | |
| Изменение эхогенности и размеров, выпуклые границы. | Очаговые новообразования | |
| Поджелудочная железа | Увеличение по диффузному типу, расплывчатые контуры, сниженная эхоструктура. | Отечность из-за воспалений |
| Понижение эхоструктуры, присутствуют неясные очаги, сдвиг нижней полой вены, увеличение диаметра вирсунгова протока. | Опухоли или кисты | |
| Почки | Гиперэхогенные, движущиеся образования. | Конкременты в почках |
| Суженная или расширенная пазуха, гипоэхогенность. | Пиелонефрит | |
| Селезенка | Повышенная плотность, гиперэхогенность, неровные края, гипертрофия органа. | Инфаркт или разрыв селезенки |
| Лимфоузлы | Видны на УЗИ. | Инфекция, рак лимфосистемы или метастазы других органов |
Заключение после исследования составляет сонолог, который заполняет специальную форму. Затем лечащий врач знакомится с этим медицинским документом и на основании его содержания и по результатам дополнительных анализов ставит диагноз.
9 минут Автор: Ирина Бредихина 17293
Интерпретация результатов многих исследований – дело довольно непростое и требует высокого профессионализма. А при диагностических процедурах, направленных на изучение сразу нескольких органов, правильно описать полученные материалы становится еще сложнее.
Именно таким мероприятием считается расшифровка УЗИ брюшной полости. Чтобы на основании материалов обследования лечащий врач смог разработать наиболее подходящую терапевтическую стратегию, каждый орган должен быть тщательно изучен диагностом. И его заключение должно содержать всю необходимую информацию о состоянии исследованных органов.
Диагностика щитовидной железы
УЗИ брюшной полости помогает выявить патологические изменения в области живота. Можно определить габариты органов, их внутреннюю структуру, месторасположение. По картине УЗИ есть возможность судить о состоянии сосудов и наличии воспаления.
Такая диагностика может проводиться при ежегодных медосмотрах для профилактики и раннего выявления болезней. Но чаще ультразвуковое обследование назначает врач, если у больного наблюдаются симптомы со стороны органов брюшины, такие как:
- боли в животе;
- дискомфорт и ощущение тяжести после еды;
- неприятный привкус во рту;
- желтизна кожных покровов;
- потеря веса;
- вздутие живота;
- чрезмерное газообразование;
- потеря аппетита.
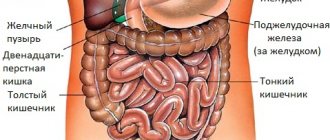
Такие признаки дают основание врачу подозревать патологию органов пищеварения. УЗИ-диагностика позволяет поэтапно рассмотреть каждый орган брюшины. Однако этим методом нельзя выявить функциональные нарушения, а можно определить только изменения в органах: наличие воспалений, камней, опухолей, кист. При УЗИ брюшной полости проверяют состояние следующих органов:
- печени и желчного пузыря;
- поджелудочной железы;
- селезенки;
- мочевыделительной системы (при необходимости);
- сосудов и лимфоузлов брюшной полости.
Иногда при ультразвуковом обследовании живота смотрят органы малого таза. Желудок и кишечник не проверяют подробно. Это полые органы, заполненные воздухом, поэтому их состояние трудно определить таким способом — можно выявить лишь скопление жидкости в области кишечника.
Больному выдается на руки заключение о результатах УЗИ брюшной полости с расшифровкой; нормы показателей для каждого органа будут указаны на бланке. В дальнейшем этот документ будет представлен лечащему врачу для вынесения окончательного диагноза. Пациент наглядно видит разницу между своими результатами и нормами. Если УЗИ-диагностика не выявила никакой патологии, то в заключении будет написано, что брюшная полость без особенностей.
Подробная проверка состояния сосудов брюшины не является задачей УЗИ-диагностики. Для этого существуют другие методы исследования, например, ангиография или допплерография. При ультразвуковой диагностике выявляется состояние крупных сосудов: аорты, нижней полой и воротной вены. Определяются истонченные участки на сосудах (аневризмы), которые создают опасность внутреннего кровотечения.
Врач-диагност исследует диаметр брюшных сосудов. В норме этот параметр составляет:
- 2-2,5 см для аорты;
- 2,5 см для нижней полой вены;
- 1-4 мм для селезеночной артерии;
- 5 мм для селезеночной вены.
Если эти показатели в норме, то пациент не нуждается в дополнительном исследовании. При отклонении от допустимых параметров назначают допплерографию.
Что касается лимфатических узлов, то они не должны определяться, если человек здоров. Если результаты УЗИ показывают увеличение лимфоузлов, то это свидетельствуют о наличии инфекции или злокачественной опухоли.
Норма щитовидки на УЗИ предполагает, что железа должна располагаться в нижнем или среднем отделе шеи. Здоровая железа представляет собой 2 отдела, которые соединяет небольшой перешеек. По форме этот орган отдаленно напоминает бабочку. Нормальные показатели: длина долей – 2,5–6 см, ширина долей – 1,0–1,8 см, сечение долей в разрезе – 1,5–2,0 см, сечение перешейка в разрезе – от 4 до 8 мм.
Нормальный объем эндокринной железы у взрослых пациентов:
- у женщин – до 20 см³;
- у мужчин – до 25 см³.
Не всегда объем соответствует общепринятым показателям, поскольку еще учитывается весовая категория больного. В педиатрии объем щитовидной железы не должен превышать 15 см³. Расчеты для детей ведутся по возрасту и весу. По результатам ультразвуковой диагностики всегда расписывается заключение. Но для постановки диагноза одних показателей УЗИ недостаточно, независимо от того, какой орган обследовался.
С помощью эхографии имеется возможность оценить ее состояние, визуально изучить поджелудочную железу в различных проекциях. В связи с особенностями анатомического строения брюшной полости, а также расположением поджелудочной железы такой вид исследования сопряжен с определенными трудностями.
- Различного рода боли в эпигастральной и брюшной области, которые отличаются рецидивирующим течением;
- Пальпируемые образования в эпигастральной области или болезненность во время пальпации;
- Наличие острого или хронического панкреатита с целью своевременной постановки осложнений (кист, абсцессов, некрозов);
- Подозрение на гематомы, кисты, абсцессы, рак поджелудочной железы.
С помощью УЗИ поджелудочной железы можно оценить ее размеры, структуру, наличие различного рода образований и уплотнений в тканях поджелудочной железы, а также наличие камней в протоках. Размер поджелудочной железы может варьироваться у каждого пациента, поэтому нормы оцениваются лечащим специалистом в строго индивидуальном порядке.
Режимы сканирования
Развитие технологий ультразвуковой диагностики предлагает различные методики сканирования.
А
A-режим, или «режим амплитуды», является наиболее простым способом, при котором используется одномерное изображение сигналов. Оно представлено амплитудой колебаний. Такое малоинформативное исследование способно выявить нарушения в глазных структурах и при проведении эхоэнцефалоскопии.
М-режим
M-режим, или «режим движения» – более сложная методика, производит оценку параметров в двух плоскостях: в вертикальной и горизонтальной. Широко применяется для определения патологии в сердце и сосудах.
B
B-режим, или «режим яркости» – наиболее популярный режим исследования, при этом на экран выводится динамичная картинка обследуемого органа, позволяющая судить об имеющихся изменениях в его структуре или функции.
D
D-режим, или спектральная доплерография, позволяет судить о кровотоке в сосудах. Эффект Доплера основан на способности эритроцитов отражать сигнал. Поэтому оценка скорости кровотока производится на основании данных о движении крови к датчику и от него. Полученная спектрограмма позволяет судить о состоянии сосудов.
CDK
Данный режим совмещают с В-режимом для получения цветной картинки кровообращения. Красным цветом окрашиваются потоки, идущие к датчику, а синим – от него. Этот метод носит название «цветовое доплеровское картирование».
3D и 4D
В режиме 3D обследуемый орган фиксируется, как объемное изображение, за счет тонкого исследования в разных плоскостях. Затем компьютер производит синтез данных, и получается трехмерная картинка анализируемого органа. Эту методику используют в медицине при ведении беременных и в кардиологии.
При 4D-режиме трехмерная картинка находится в движении. Оценка обследуемого объекта происходит в режиме реального времени, можно посмотреть, как сокращается сердце, или что делает ребенок в утробе матери.
Расшифровка результатов УЗИ желчного пузыря в комплексном исследовании брюшной полости
В норме показатели УЗИ органа должны выглядеть следующим образом:
- форма грушевидная или цилиндрическая;
- объем органа — от 30 до 70 кубических сантиметров;
- размеры: 30-50 мм в ширине и 60-100 мм в длине;
- толщина стенок — до 4 мм.
- в просвете органа не должно обнаруживаться никаких образований;
- если же есть акустическая тень, то по ее виду понимают, опухоль это, камень или полип;
- если обнаружены камни, важно понять, подвижные они или припаяны к стенке. Ведь если они подвижны, это, скорее всего, камень, а если нет — велика вероятность опухолевого новообразования.
Как узнать, что в желчном пузыре патология
Если на УЗИ обнаруживается холецистит, врач его описывает следующим образом:
- стенки желчного утолщены, размеры органа либо видоизменяются, либо остаются прежними;
- иногда на стенке может просматриваться «двойной контур» вместе с жидкостью, что говорит о начале перитонита и требует срочной операции;
- если стенка утолщена, но контур ее сохраняется плотным и четким, говорят не об остром, а хроническом холецистите.
Если орган имеет какие-то деформации, новое заболевание не подозревают, ведь это могут быть просто особенности развития. А вот наличие эхонегативных объектов на УЗИ с акустической тенью и утолщением стенок пузыря, неровным контуром свидетельствует, что в органе камни. А если еще и желчные протоки расширились, то эти камни перекрыли их и препятствуют оттоку желчи.
Сделав УЗИ желчного пузыря (исследование входит в комплексное УЗИ органов брюшной полости), врач переходит к описанию проток. Они в диаметре должны иметь размер около 6-8 мм, а те протоки, которые проходят от печени, не должны иметь расширений.
Нормы печени выглядят таким образом: левая доля печени в переднезаднем размере составляет 6-8 см, если говорить о правой то – до 12,5 см. По своей структуре орган имеет равномерные нормальные края, в тканях имеются внутрипеченочные желчные протоки.
Если говорить о УЗИ желчного пузыря и желчных протоков, то данная процедура имеет свои преимущества по сравнению с рентгенологическим исследованием брюшной полости, поскольку практически полностью исключает возможность лучевой нагрузки на пациента. Это дает возможность проводить безопасную диагностику различных патологических изменений у детей и беременных женщин.
Желчный пузырь имеет овальную либо округлую и удлиненную грушевидную форму с четкими и ровными контурами. У здорового человека внутрипеченочные желчные протоки, как правило, не выявляются. Дно желчного пузыря довольно часто выступает из-под нижнего края печени, норма составляет 1,0-1,5 см.
Длина данного органа в нормальном состоянии не должна превышать 7-10 см, в ширину — 3-4 см. Если говорить о диаметре общего печеночного протока, то в норме он не должен превышать 3-5 мм, а общий желчный проток — 4-6 мм.
Эти 2 органа обследуют вместе. Существует много болезней печени и желчных путей, поэтому проводят тщательное исследование этой системы организма. Нормальные показатели размеров печени у взрослого следующие:
- Правая доля имеет длину до 5 см, а толщину 12-13 см.
- Высота левой доли — до 10 см, а толщина — в пределах 7 см.
- Нормальная величина косого вертикального размера допускается до 15 см.
Если в результатах исследования говорится о повышенной эхогенности, то это значит, что печень обладает повышенной способностью отражать волны ультразвука. Такое явление наблюдается при жировых изменениях в органе (гепатозе). В запущенных случаях этой патологии не определяются печеночные сосуды.
Превышение нормальных показателей размеров печени и наличие жидкости могут указывать на цирроз. При этом вены расширены (особенно воротная), изменены края и форма печени.
Иногда на УЗИ определяется увеличенная печень с округлыми контурами и крупной полой веной. Когда больному предлагают сделать вдох, размеры сосуда не уменьшаются. Такие результаты могут указывать на сердечные и легочные патологии.
Если структура печени изменена в нескольких очагах, то это может быть признаком разных заболеваний. Такое явление наблюдается при опухолях и кистах, а также при абсцессах.
Показатели размеров желчного пузыря и протоков для здорового человека следующие:
- Нормальный орган имеет овальную или круглую форму. Иногда желчный пузырь похож на грушу — это тоже считается вариантом нормы.
- Ширина органа — 3-5 см, а длина — 6-10 см.
- Объем пузыря в норме — 30-79 см³.
- Полость органа должна быть ровный, без наростов.
- Нормальная толщина стенок — 4 мм.
Если в полости желчного пузыря есть наросты, то на экране УЗИ они будут видны как тени. Обычно такое явление наблюдается при наличии камней. Опухоли тоже могут определяться как наросты, закрепленные на стенке органа. Специалист по УЗИ-диагностике может определить размеры и характер образования (доброкачественный или злокачественный).
Ультразвуковое обследование помогает выявить признаки воспаления желчного пузыря. Об этом свидетельствует увеличение или уменьшение органа, утолщение его стенок. Такие изменения происходят при остром холецистите. Если воспаление хроническое, то врач увидит уплотнение стенок органа и плотные четко-очерченные контуры.
Опасным признаком является наличие жидкости (асцит). Это говорит о перитоните, и такое состояние требует срочной операции. Другим состоянием, требующем немедленного оперативного вмешательства, является закупорка желчного протока камнем. На УЗИ будет виден расширенный желчный путь.
Узи как расшифровывается
10 минут Ирина Бредихина 7104
Ультразвуковая диагностика получила большую популярность благодаря своей безопасности и сравнительной легкости в процессе выполнения. Это объясняется тем, что звуковые волны на высокой частоте не способны причинить вред тканям или вызвать негативные реакции человеческого организма.
УЗИ нашло применение в таких областях медицины:
- гинекология и акушерство (трансвагинальное или трансабдоминальное исследование);
- гастроэнтерология (исследование органов брюшиной полости);
- урология (исследование органов малого таза у мужчин, мочевыделительную систему);
- эндокринология (УЗИ щитовидной, паращитовидной, вилочковой желез);
- педиатрия (головной мозг, тазобедренные суставы);
- ангиология, флебология, неврология (УЗИ сосудов шеи и конечностей);
- ревматология, артрология (УЗИ суставов и смежных тканей);
- онкология (выявление первичных опухолей).
Какой бы врач ни отправил их на такую диагностику, пациентов всегда интересует расшифровка УЗИ.
Узи органов малого таза
Во время УЗИ определяют структуру и размер детородных органов и мочевика у женщин и сравнивают результаты с показателями нормы. В процессе могут быть обнаружены новообразования доброкачественной или злокачественной природы.
При расшифровке УЗИ малого таза у женщин устанавливают как расположены гинекологические органы и какой у них объем, пороки развития, различные заболевания (онкопатологию, разрастание соединительной ткани с появлением рубцовых изменений, разрастание внутреннего слоя стенки матки за его пределами), произошло ли зачатие, как давно и все ли в порядке с развитием плода.
Гинекологи рекомендуют всем женщинам репродуктивного возраста проходить профилактическое УЗИ 1 раз в год. А с наступлением менопаузы не реже 1 раза в 2 года. Это позволит вовремя выявить развитие серьезных патологий.
Шейка матки
При исследовании органов малого таза также уделяется отдельное внимание шейке матки, которая закрывает вход в тело матки. Цервикальный канал, которым наделена шейка, служит отверстием для поступления мужских половых клеток и выделения крови во время менструации. Нормальная длина этой составляющей репродуктивной системы достигает 3,5–4 см.
Слизистая оболочка, которая покрывает внутреннюю часть цервикального отверстия не должна превышать 3 мм. Превышение нормы этим показателем может быть признаком эндометриоза или злокачественного образования. После первых родов происходит увеличение размеров шейки максимум на 1 см, а после повторных родов еще на 3 мм.
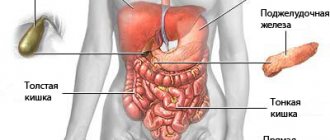
Узи органов брюшной полости
Ультразвуковую диагностику органов брюшной полости осуществляют для изучения таких органов: поджелудочная железа, печень, желчный пузырь, селезенка, почки. Внутренние органы человека имеют такие размеры, что это не составляет труда визуализировать их с помощью ультразвукового датчика и внимательно изучить их структуру, толщину стенок и плотность ткани.
Желчный пузырь
С помощью ультразвуковой аппаратуры возможно визуализировать холедох (общий желчный проток) и желчный пузырь. Другие структуры гепатобилиарной области редко доступны осмотру.
Как правило, у представительниц слабого пола заболевания желчевыводящих путей встречаются чаще, чем у мужчин. Нормальная форма желчного пузыря – грушевидная, но по мере наполнения его желчью она может приобретать овальную или цилиндрическую форму.
Ультразвуковой сигнал не проходит через наполненные структуры, выводящие желчь.
Источник: https://nekurim.info/info/uzi-kak-rasshifrovyvaetsja/
Поджелудочная железа
Обследование поджелудочной железы помогает выявить воспаление и новообразования этого органа. В норме здоровая железа имеет следующие показатели у взрослых людей:
- размер головки — до 35 мм;
- габариты тела — до 25 мм;
- хвост — до 30 мм;
- ровный контур;
- однородная структура;
- хорошая проницаемость для УЗИ-волн (эхогенность);
- диаметр панкреатического протока — 1,5-2 мм;
- отсутствие наростов.
Если орган плохо пропускает ультразвуковые волны (низкая эхогенность), то это обычно говорит об остром панкреатите. Если же воспалительный процесс носит хронический характер, то панкреатический проток расширен, а размеры железы увеличены.
Объем железы — это важный показатель ее здоровья. Неравномерное увеличение размеров органа часто бывает при опухолях.
Если на мониторе видны очаги, которые отличаются по структуре от основной ткани, то это может указывать на опухоль, кисту или абсцесс.

Иногда низкая эхогенность не является признаком болезни. Это касается пациентов старше 50 лет. Такой признак может быть связан с накапливанием жира в железе, что является возрастной нормой.
Для поджелудочной железы нормы УЗИ следующие:
- размер головки — 35 мм;
- размер тела — 25 мм;
- хвост — 30 мм;
- дополнительные эхогенные образования не встречаются;
- общая эхогенность в норме, структура однородная;
- контур органа ровный, четкий;
- длина вирсунгова протока — 1,5-2 мм;
- никаких патологических образований нет.
Если эхоплотность железы увеличена, подозревают хронический панкреатит и даже рак. А снижение свидетельствует об остром процессе. Чтобы отличить рак от хронической панкреопатии, сравнивают другие показатели. Так, о воспалительном процессе свидетельствует увеличение ширины вирсунгова протока. А вот если началась онкология, орган увеличивается сегментами, контур его неровный, за счет опухоли появляется вдавление на поверхности печени и патологии аорты и нижней полой вены.
Обследование селезенки
По сравнению с патологическими заболеваниями печени и поджелудочной железы, нарушения в работе селезенки могут встречаться редко. Тем не менее, они возможны. У детей увеличение селезенки наблюдается как осложнение после перенесенного инфекционного мононуклеоза.
Длина селезенки в норме должна составлять 12 см, в ширину до 8 см, толщина 4 см. При таких заболеваниях, как портальная гипертензия и патология крови, ее размеры могут несколько увеличиваться, иногда – в два раза. Из нарушений следует отметить такие аномалии развития как:
- недоразвитие
- добавочная селезенка
- блуждающая селезенка
Наиболее целесообразным является УЗИ при подозрениях на наличие пороков развития, полного отсутствия, неправильного расположения, блуждающей селезенки, изменения формы, наличия добавочных селезенок. Данная процедура назначается и при повреждениях селезенки а так же различных травмах.
Диагностируется увеличение селезенки при воспалительных заболеваниях, болезнях печени, обнаруживаются инфаркты, кисты, абсцессы, опухоли (гемангиома, лимфангиома, лимфома, саркома, а также метастатические поражения), имеются изменения при системных болезнях крови – лейкозах.
УЗИ редко выявляет болезни этого органа, так как патологии селезенки встречаются нечасто. Нормальными показателями являются следующие параметры:
- длина — 10-12 см;
- ширина и толщина — примерно 5 см;
- вена находится в воротах органа;
- структура без образований.
Увеличение органа говорит о проблемах с печенью или кроветворением, а также об инфекции, паразитарных болезнях. Если заметны очаги уплотнения, то это указывает на инфаркт селезенки, который образуется после ушибов или из-за закупорки селезеночной вены тромбом.
С помощью ультразвукового обследования можно выявить разрыв селезенки после травмы, чрезмерное смещение органа (блуждающая селезенка). Врач-диагност может определить врожденные патологии, например, добавочные дольки селезенки или ее недоразвитие.
Знать нормальные показатели УЗИ особенно хотят женщины во время беременности. Расшифровывают показания УЗИ в таком случае два специалиста — диагност, занимающийся ультразвуковым исследованием, и, ведущий беременность, гинекологом.
Разобраться в расшифровке данных УЗИ поможет знание нормы в развитие плода в разные периоды:
- Первичный скрининг. Особое внимание уделяется воротниковой зоне плода. Ее показатель не должен превышать 2,7 мм. В норме должна визуализироваться носовая косточка. Копчико-теменный размер (КТР) плода должен составлять 45–80 мм. Расстояние от одного виска головы до другого не должен превышать 28 мм. От лобной до затылочной кости – до 31 мм.
- Второе плановое УЗИ. На этом сроке измеряются биометрические показатели, а также структуру, толщину, расположение и степень зрелости плаценты. Полученные результаты сверяют с таблицами, в которых указаны нормы по неделям.
- Третье плановое УЗИ. Исследование на этом сроке дает полное представление о положении и предлежании плода (для естественных родов нормальным считается головное предлежание). Кроме того, на этом сроке оценивают размер и вес ребенка. А также тщательно изучают плаценту и оценивают околоплодные воды.
В норме длина шейки матки у беременной должна быть не менее 3 см, и только ближе к родоразрешению она начинает укорачиваться и сглаживаться.
Околоплодные воды в норме должны быть прозрачными
Орган анализируют, как правило, для выявления последствий травм. Но могут быть обнаружены и более серьезные проблемы. В норме показания следующие:
- размеры селезенки в длину составляют 11 см, в толщину — до 5 см;
- продольное сечение органа — до 40 см2;
- селезеночный индекс не должен превышать 20 см2;
- селезеночная вена должна находиться в воротах;
- структура органа однородная.
Какие же могут быть патологии? Так, орган может быть увеличен. Это связано либо с собственно болезнями крови, либо с болезнями печени, когда селезенке приходится брать на себя часть функций. Если же часть ткани уплотнена, то селезенка перенесла инфаркт, когда из-за излияния крови или тромбоза часть органа погибла. Но чаще всего селезенку проверяют на разрыв, чтобы предупредить гибель после травмы, если есть внутреннее кровоизлияние.
УЗИ почек
УЗИ почек представляет собой довольно простой и доступный метод исследования, который позволяет установить состояние почек и диагностировать некоторые заболевания мочевыводящей системы у взрослых и детей.
УЗИ почек рекомендуется проводить в случаях:
- возникновения болей в поясничной области
- при подозрениях на воспалительные заболевания почек, например, пиелонефрит и гломерулонефрит)
- при аномалиях развития почек или почечных сосудов (артериальная гипертензия)
- при симптоматике, которая характерна для мочекаменной болезни
- при подозрении на опухолевый процесс в почках
- при наличии длительной субфебрильной температуры неясного происхождения
Норма при УЗИ почек для взрослого человека:
- длина почки не должна превышать 10 – 12 см
- в ширину до – 5-6 см
- толщина почки варьируется в пределах 4 – 5 см
- толщина паренхимы в среднем 20 – 23мм, но может варьировать в зависимости от возраста.
Нормы значений при УЗИ почек у детей могут варьироваться в зависимости от возраста ребенка.
Во время проведения УЗИ почек квалифицированный специалист рентгенолог может оценить правильное расположение почек, их структуру, размеры, а также выявить наличие кист, камней, опухолей и т.д. Принято различать огромное количество параметров, по которым с помощью УЗИ определяется состояние почек, но в большинстве случаев их интерпретация проводится лечащим специалистом индивидуально.
Мочевыделительная система
При УЗИ брюшной полости может проводиться дополнительное обследование органов выделения. Они находятся за брюшиной, но их могут включить в анализ при необходимости.Нормальные показатели для органов выделений следующие:
- ширина почек — 5-6 см, а длина — около 11 см;
- толщина органа — 4-5 см;
- оболочка (паренхима) почки — около 23 мм;
- нет включений и изменений в почечных лоханках и мочеточниках.
Осматривают мочевой пузырь для выявления камней. Диагност может определить размеры и количество каменных образований. У мужчин пожилого возраста часто выявляются камни, которые образуются непосредственно в мочевом пузыре. В таком случае в расшифровке будет указано, что обнаружены первичные конкременты. Такие камни образуются из-за плохого выведения мочи в преклонном возрасте. Их наличие не говорит о наличии мочекаменной болезни.
Если же в результатах УЗИ речь идет о вторичных конкрементах, то это напрямую указывает на мочекаменное заболевание. Это значит, что камни образовались в почках, а затем уже попали в мочевой пузырь.
Стенки мочевого пузыря утолщены при воспалительном процессе. Если при диагностике обнаружены образования в просвете органа, то это могут быть опухоли.
На какие данные обращают внимание при расшифровке УЗИ
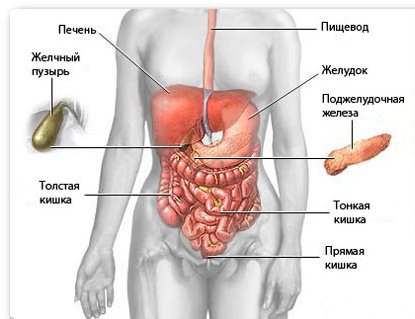
Расположение органов брюшной полости
Для полной картины врач должен учитывать несколько факторов:
- Размеры и расположение внутренних органов относительно друг друга. Нарушение в одном сказывается на работе или расположении другого органа.
- Структуру мягких тканей – плотность, наличие жидкости.
- Деформации.
- Наличие новообразований – злокачественных или доброкачественных.
- Хроническое течение болезни.
В основе работы аппарата УЗИ лежит способность тканей отражать звуковые сигналы – эхогенность. Чем светлее изображение, тем плотность выше, поэтому различные новообразования и конкременты выглядят на экране светлым или белым пятном. Наличие жидкости, наоборот, создает темный участок.
При нарушении структуры паренхимы неполых органов ультразвук указывает на плотные участки, в которых понижено содержание жидкости. Это может происходить по причине метаболических нарушений, курения или употребления алкоголя, воспалительного процесса, гормонального сбоя в предклимактерическом или подростковом возрасте. Нормальные показатели УЗИ брюшной полости у женщин не должны включать белых и темных пятен.
Гипоэхогенные темные участки не всегда означают патологию или опухоль. Наличие жидкости указывает на наличие кисты, у женщин темный участок вокруг плодного яйца сигнализирует о начавшемся выкидыше. Опухоли с неоднородной структурой также видны в виде серых или черных пятен.
УЗИ сосудов шеи
В типичном протоколе УЗИ экстракраниальных сосудов шеи описывают: проходимы или нет осмотренные сосуды (при нарушении просвета подробно описывают размер стеноза и его влияние на кровоток), толщину комплекса интима-медиа (КИМ), состояние сосудистой стенки, ход и деформации сосудов, диаметр артерий позвоночника, тип кровотока в артерии, скоростные показатели и индексы сопротивления.
При вдохе кровоток в венах шеи снижается, а при выдохе — возрастает
Здоровые сосуды должны быть полностью проходимы и иметь прямолинейную направленность. В сосудистой стенке должны четко визуализироваться внутренний и средний слои. Парные венозные сосуды шеи на поперечном срезе в норме имеют овальную форму, а при небольшом надавливании легко сжимаются.
Особенности процедуры
Ультразвуковая технология безопасна для здоровья и эффективна. Процедура для органов брюшной полости предполагает определенную подготовку. В ее основе – соблюдение некоторых ограничений в питании, исключение из рациона газированных и алкогольных напитков, а также очищение организма. Все это необходимо для того, чтобы в процессе можно было получить самую точную информацию о состоянии внутренних органов пациента.
- Желчного пузыря;
- Железы поджелудочной;
- Печени;
- Мочевыделительной системы;
- Наиболее крупных сосудов кровеносной системы;
- Лимфоидной системы, селезенки.
В результате определяются важные параметры, например, увеличение размеров органов или толщина почки. Благодаря точному определению причины симптомов, последующая терапия является эффективной. Также выявляется соответствие нормальным показателям или отклонение от нормы.
Показаниями к осуществлению метода ультразвука могут стать различные недомогания и симптомы. При ощущении дискомфорта в области правого подреберья, при болях в эпигастрии и околопупочной зоне, ноющих болях и ощущении распирания живота важно своевременно осуществить диагностику методом УЗИ. В данных случаях важно определение соответствия или отклонения от нормальных показателей. Обследование внутренних органов также проводится с профилактической целью и для контроля состояния здоровья.
Какие внутренние органы оцениваются при УЗИ брюшной полости?
УЗИ является неинвазивным исследованием, в рамках которого для получения объективной картины состояния внутренних органов пациента используются ультразвуковые волны. Последние, отражаясь от тканей, в виде эхосигналов поступают в специальную медицинскую установку, благодаря чему на мониторе выводится черно-белая картина — отображение среза исследуемого органа.
Данная процедура дает возможность провести комплексное исследование следующих внутренних органов:
- печени;
- почек;
- селезенки;
- поджелудочной железы;
- желчного пузыря;
- мочеполовой системы;
- сосудов.
Вместе с тем исследование желудочно-кишечного тракта с помощью данной методики крайне затруднительно из-за наличия в этих органах газов — в этом случае используются другие, не менее действенные методы аппаратной диагностики.
Что показывает исследование?
На выполнение УЗИ внутренних органов пациента направляет врач, если имеются жалобы на общее недомогание, сопровождающееся резкими болевыми ощущениями в животе или в боку. Кроме того, показанием для проведения обследования является чувство тяжести после еды и горечь во рту, повышенное газообразование, которое не связано с употреблением продуктов, вызывающих метеоризм. Если женщина беременна, ультразвуковое исследование назначается при любых подозрениях нарушения работы внутренних органов. Также УЗИ органов брюшной полости обязательно выполняется при подозрении на развитие онкозаболеваний, панкреатите и сахарном диабете.
Диагностическая процедура помогает врачам выявить кисты и новообразования, цирроз и гепатит, камни в желчном пузыре и почках, полипы и холецистит, даже перенесенный мононуклеоз, а также ряд других хронических воспалений, внутренние травмы органов брюшной полости.
Как подготовиться к УЗИ брюшной полости?
Питание
Подготовка к УЗИ брюшной полости начинается за трое суток до процедуры: чтобы избежать повышенного газообразования и вздутия, из рациона следует исключить ряд продуктов:
- бобовые;
- хлеб, сладкие и мучные изделия;
- сырые овощи и фрукты, содержащие клетчатку;
- квашеную капусту;
- молоко;
- газированные напитки;
- алкоголь и никотин;
- жевательную резинку и др.
Специалисты рекомендуют несколько дней придерживаться специальной диеты, предполагающей употребление нежирного мяса и рыбы (в идеале готовить на пару), печеных яблок, зерновых каш, приготовленных на воде. Питание должно быть дробным, переедание исключено!
Обратите внимание!
Последний прием пищи накануне процедуры УЗИ органов брюшной полости осуществляется за 5-6 часов до исследования! Диагностика проводится натощак.
В дни соблюдения специального режима питания рекомендовано употреблять не менее 1,5 л жидкости (негазированная чистая вода или чай — лучше несладкий или с минимальным содержанием рафинада).
Особенности питания детей, беременных женщин, людей с заболеваниями
Подготовка к УЗИ органов брюшной полости для диабетиков, младенцев, беременных женщин предполагает более щадящую диету.
- Людям, имеющим сахарный диабет, разрешается употребление легкого завтрака непосредственно перед диагностикой (традиционно врачи советуют таким пациентам выпить едва подслащенный чай и съесть один-два сухарика).
- Младенцев можно покормить в день проведения УЗИ, однако настойчиво рекомендуют, чтобы последний прием пищи был за 3–3,5 часа до исследования (то есть необходимо пропустить одно кормление) — в противном случае не представится возможным провести качественную диагностику состояния поджелудочной железы и желчного пузыря. Детям постарше можно сделать перерыв между приемами пищи до 4 часов (если ребенок не может вытерпеть вынужденную голодовку, разрешается дать малышу немного воды).
- Для беременных женщин диета перед исследованием также предполагает щадящий режим, однако если будущая мама в силах терпеть, то лучше отказаться от еды за пару часов до УЗИ (по этой причине беременным чаще всего назначают процедуру на утро).
Медикаменты
Рекомендуется проконсультироваться с лечащим врачом в отношении приема лекарственных средств. Это касается как препаратов, принимаемых на регулярной основе, так и в отношении медикаментов, выписанных непосредственно перед процедурой — для улучшения пищеварения или в целях исключения метеоризма.
Обратите внимание!
Все перечисленные лекарства разрешается употреблять лишь после консультации с врачом. Пациенты могут иметь противопоказания к применению данных средств, а потому тот или иной препарат должен быть назначен лишь в каждом конкретном случае.
Если вы страдаете разного рода нарушениями в работе ЖКТ, заранее позаботьтесь об очищении кишечника. Очень важно, чтобы кишечник перед исследованием был пуст. Если у вас часто наблюдается нарушение стула, за 12 часов примите слабительное или ректально поставьте свечу. Если за несколько часов кишечник все еще не опорожнился, сделайте очистительную клизму.
Чтобы в результате ультразвуковой диагностики медики получили «правильную» картину, за несколько часов до УЗИ воздержитесь от приема аспирина, но-шпы, ацетилсалициловой кислоты.
Помните, что при проведении исследования почек следует накануне выпить 1–1,5 л жидкости (это может быть, как бутилированная негазированная вода, так и некрепкий чай, а вот сок под вопросом) — проведение УЗИ возможно лишь при наполненном мочевом пузыре. Вся остальная часть подготовительного процесса идентична исследованию других органов.
Обратите внимание!
Если накануне УЗИ проводились колоноскопия или ФГДС, ирригоскопия или гастрография, в обязательном порядке сообщите об этом диагносту. Проведение УЗИ брюшной полости сразу после этих процедур может отрицательно сказаться на точности результатов диагностики.
Процедура УЗИ брюшной полости — особенности проведения исследования
Традиционно исследование назначают на утро — врачи считают эту пору суток идеальным временем, поскольку в этом случае возможно с минимальными «лишениями» провести процедуру, например, натощак, когда пациент недавно проснулся и еще не успел проголодаться. Если же диагностика будет проводиться в послеобеденное время, придется поголодать — в исключительных случаях допускается легкий завтрак (а в идеале только несладкий чай).
Диагностику проводит врач профильной квалификации, обычный терапевт или медицинский работник без глубоких теоретических знаний и практического опыта проведения ультразвуковых исследований процедуру осуществлять не имеет права.
Исследования органов брюшной полости проводятся с применением специальных аппаратов УЗИ, называемых эхотомоскопами — современное оборудование установлено в крупных медицинских центрах и небольших районных поликлиниках. С его помощью возможно в кратчайшие сроки (до 30 минут, если клиническая картина не предполагает ряда дополнительных исследований) и совершенно безболезненно получить объективную клиническую картину по тому или иному органу.
Порядок проведения процедуры очень прост и не предполагает каких-либо усилий от пациента. Иногда доктор может попросить на несколько секунд задержать дыхание или изменить позу, чтобы более детально рассмотреть целевой орган. В целом же вам нужно будет просто неподвижно лежать на кушетке в предложенной позе, в то время как врач будет водить по части тела специальным датчиком. Для более качественного сканирования внутренних органов на поверхность тела наносится специальный гель — вязкая субстанция помогает ультразвуковым волнам беспрепятственно проходить сквозь кожу.
Процедура абсолютно безболезненная , в ходе ее проведения пациент не чувствует дискомфорт. Разве что в самом начале при нанесении на тело смазки возможен легкий холодок, однако уже спустя пару минут при интенсивном движении ручного датчика по телу холод пропадает. Иногда пациенты жалуются на небольшую боль из-за давления датчика, однако это скорее исключение из правил.
Многие спрашивают, можно ли делать УЗИ брюшной полости часто ? На самом деле никаких ограничений по количеству процедур в день/месяц/год нет. Ультразвуковое исследование проводится ровно столько раз, сколько это необходимо для получения четкой картины, — в отличие от рентгена, УЗИ не приносит человеку ровным счетом никакого вреда. Именно поэтому никто не запрещает делать УЗИ брюшной полости при беременности и проводить процедуры детям.
Коротко о главном: результаты УЗИ
Проводя УЗИ, врач-диагност сначала изучает клиническую картину на экране монитора и лишь потом пишет заключение. Традиционно результатов исследования долго ждать не приходится — их выдают пациенту спустя несколько минут после проведенной диагностики. На бланке-протоколе УЗИ зафиксированы все нормативные показатели и данные по конкретному пациенту.
Обратите внимание!
Результаты УЗИ могут быть недостоверными, если у пациента крайняя степень ожирения, во время исследования он двигался, имел повышенное газообразование, накануне не опорожнил кишечник. Негативно сказаться на результатах может и открытая (кровоточащая) рана, локализированная в части тела, где проводилось исследование.
Врача могут насторожить отклонения от нормы, выявленные на УЗИ: воспаление либо явное повреждение внутренних органов, смещение органа вследствие разрастания участков ткани вокруг него. Пациента могут отправить на дополнительные обследования при обнаружении кист и наростов (опухолей), жидкости в брюшной полости, вокруг желчного пузыря. Камни в почках и желчном пузыре также не являются нормой и требуют дальнейшего лечения.
Как уже говорилось, основной причиной назначения УЗИ органов брюшной полости являются боли и дискомфорт в области живота. Такие симптомы могут свидетельствовать о самых разных заболеваниях ЖКТ, однако нередко у пациентов диагностируется именно «синдром раздраженного кишечника».
Препарат для симптоматического лечения проявлений синдрома раздраженного кишечника
Дюспаталин® 135 мг — оригинальный препарат, предназначенный для лечения комплекса симптомов раздраженного кишечника. Средство нормализует работу кишечника, устраняя нарушения стула (диарея, запор) и метеоризм (газообразование, вздутие, урчание).
Активное вещество Дюспаталина® — мебеверина гидрохлорид (135 мг). Он начинает действовать уже через 15 минут, снимая боль и спазм. Дюспаталин® 135 мг влияет напрямую на гладкомышечные клетки кишечника, но не приводит их к излишнему расслаблению. В результате «здоровые клетки» возобновляют свою нормальную работу и восстанавливают тем самым перистальтику кишечника.
Дюспаталин® имеет высокий профиль безопасности. Системные побочные эффекты отсутствуют. Все это позволяет использовать препарат на протяжении долгого времени, при этом эффект может сохраняться до шести месяцев, что особенно важно в терапии СРК, который проявляется волнообразным течением и периодическим возвращением неприятных симптомов.
Дюспаталин® 135 мг в таблетках отпускается без рецепта. Способ применения — три раза в день по одной таблетке за 20 минут до еды, не разжевывая и запивая достаточным количеством воды. Курсовый прием помогает бороться с целым комплексом недомоганий: вздутием, урчанием, диареей, запором, газообразованием и так далее.
Не следует уменьшать или увеличивать количество таблеток в случае пропущенного приема. Необходимая доза определена инструкцией и рекомендациями специалистов.
Дюспаталин® 135 мг подходит для применения у пожилых людей и пациентов с почечной недостаточность. Во время беременности или в период кормления грудью следует прекратить использование препарата. К противопоказаниям также относятся индивидуальная непереносимость компонентов и возраст до 18 лет.
* Номер лекарственного препарата Дюспаталин® (таблетки, покрытые оболочкой) в Государственном реестре лекарственных средств — ЛП-001454, дата регистрации — 25 января 2012 года (дата переоформления — 24 мая 2020 года).
** Имеются противопоказания. Перед применением рекомендуется проконсультироваться со специалистом.
- 1, 6 https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=7b80cdc8-a16b-4271-a2ee-6583586a1352&t=
- 2 Ивашкин В. Т., Маев И. В., Баранская Е. К. и соавт. Рекомендации российской гастроэнтерологической ассоциации по диагностике и лечению желчнокаменной болезни РЖГГК 2016; 3:64-80 2.
- 3 Национальный институт здоровья и клинического совершенствования Великобритании. Синдром раздраженного кишечника у взрослых: диагностика и лечение синдрома раздраженного кишечника в первичном звене здравоохранения. Клинические рекомендации, март 2017.
- 4 Boisson J, Coudert Ph, Dupuis J, Laverdant Ch, Toulet J. Tolerance de la mebeverine a long terme. Act Ther 1987;16:289–92.
- 5 Яковенко Э. П.и соавт. Абдоминальные боли: механизмы формирования, рациональный поход к выбору терапии. Приложение РМЖ «Болезни Органов Пищеварения» №2 от 01.09.2009 стр. 48.