Нейросонография, или УЗИ головного мозга, обычно проводится детям в возрасте до одного года. Дело в том, что у новорожденных и младенцев кости черепа в определенных местах не прилегают плотно друг к другу. Такие участки, состоящие из остатков перепончатого скелета, называют родничками. Постепенно, в процессе превращения соединительной ткани в костную, они закрываются. Но пока этого не произошло, сделать УЗИ головы ребенку достаточно просто. Такую нейросонографию называют чрезродничковой. Тем не менее, иногда этот метод обследования применяют и в возрасте старше года. В таком случае, речь идет о транскраниальной нейросонографии, при которой УЗИ мозга ребенка осуществляется через височные кости черепа. Как правило, до 15-17 лет вполне реально получить изображение, позволяющее оценить размеры и функциональное состояние мозга.
Как и другие виды ультразвуковых исследований, УЗИ головного мозга для детей совершенно безопасно, безболезненно и не имеет никаких противопоказаний. Оно широко применяется во всем мире с 1980-1990-х годов и позволяет своевременно диагностировать многие серьезные заболевания и отклонения в развитии. При этом определяется размер отдельных частей мозга, наличие дефектов и различных новообразований.
Нейросонография не требует специальной подготовки и может проводиться, пока ребенок спит. Доктор просто нанесет на головку специальный гель и будет водить по ней датчиком, наблюдая за изображением на мониторе.
ОНЛАЙН-КОНСУЛЬТАЦИИ
Лечим там, где вам удобно
ПОДРОБНЕЕ

Суть процедуры
Нейросонографию называют ультразвуковым исследованием мозга. В ходе этой процедуры врач применяет ультразвук, позволяющий изучить состояние:
- головного мозга;
- костей черепа;
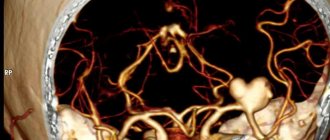
- сосудов, снабжающих мозг кровью;
- позвоночника новорождённого.
Датчик генерирует ультразвуковые волны. Они легко проникают сквозь органы и ткани младенца, не причиняя им ни малейшего вреда, и по-разному отражаются ими. Датчик улавливает отражённые волны, а затем на основе этого отклика программное обеспечение сканера строит изображение. Изучая его, врач делает выводы о состоянии мозговых и других тканей новорождённого и формулирует диагноз.
Кости черепа младенца подвижны, что облегчает его прохождение через родовые пути. После родов на головке остаются незакрытые роднички, и именно они позволяют просканировать головной мозг ультразвуком в ходе нейросонографии. В этом случае процедура называется чрезродничковой, и она применима только к новорождённым. Также существует транскраниальная НСГ, выполняемая через черепные кости, доступная взрослым пациентам.
ВАЖНО! Минздрав России включил НСГ в перечень комплексных обследований, выполняемых в рамках первого скрининга новорождённых в возрасте 1 месяц.
Как проводится НСГ?
Нейросонография у новорожденных проводится как и любая ультразвуковая процедура. Ребенка помещают на кушетку, предварительно застеленную пеленкой. Положение тела — лежа на спине. Рядом с новорожденным находится один из родителей, успокаивающий его.
В область родничка наносят акустический гель, обеспечивающий высокую проводимость ультразвука. К нему прикладывают датчик прибора и проводят исследование. Процедура продолжается 5–10 минут в зависимости от объема обследования. Существует НСГ с допплерографией. В этом случае лечащий врач получает возможность оценить кровоток в мозговых сосудах и выявить его нарушения.
Полная безопасность
Ультразвуковые волны, лежащие в основе нейросонографии, не оказывают никакого влияния на органы и ткани. Вот почему НСГ совершенно безопасна для младенцев и не вызывает у них ни малейших болезненных ощущений.
Новорожденные при выполнении нейросонографии часто плачут, что иногда вызывает опасения у мам и побуждает их оставлять на форумах негативные отзывы о процедуре. Для беспокойства нет оснований — плач связан только с присутствием постороннего человека (врача), который настораживает и пугает младенца. Чтобы ребёнок был спокойнее, рекомендуем накормить его перед процедурой.
Техника проведения
Нейросонографияне требует никаких подготовительных мероприятий. Единственное исключение — упомянутое выше кормление.
Врач наносит на участок головы, через который будет проводиться процедура, безопасный для кожи гель. Он исключает появление воздуха между датчиком и головой, улучшает прохождение ультразвуковых волн и повышает точность исследования.

В течение непродолжительного времени (от 7 до 20 минут) врач двигает датчик по голове младенца, проводя исследование в разных срезах. Программное обеспечение сканера анализирует отражённые ультразвуковые волны и создаёт на экране монитора изображение. Врач изучает контуры головного мозга, выполняет необходимые измерения и фиксирует получаемые данные в медицинском протоколе. Собранные сведения позволяют ему сделать вывод об отсутствии патологий или поставить тот или иной диагноз, назначить лечение.
Процедура проведения нейросонографии новорожденного
Ее можно делать во сне, в период бодрствования, и даже когда новорожденный плачет. Это совершенно не влияет на точность и качество расшифровки результатов. Ребенка кладут на кушетку, а родители или медсестра удерживают головку малыша. На место исследования (большой родничок — закрывается в 1-1,5 года, затылочный родничок — закрывается в 3-4 месяца) наносят каплю геля для ультразвуковой диагностики, затем туда же накладывается датчик аппарата УЗИ. Врач, оптимальным образом регулируя положение датчика, просматривает все отделы головного мозга ребенка на мониторе. Сомнолог может прикладывать датчик и на область височный кости (несколько выше уха) для детальной оценки патологий внутри головного мозга родившегося ребенка. НСГ головного мозга новорожденных проходит в течение 10-15 минут.
В каких случаях выполняется НСГ?
Чаще всего нейросонографию назначают младенцам. Есть ряд показаний к выполнению этой процедуры. В их числе:
- родовые травмы, которые получил ребёнок;
- затруднённая родовая деятельность матери;
- разрешение от бремени раньше и позже срока, то есть недоношенность и переношенность;
- внутриутробная инфекция;
- кесарево сечение;
- резус-конфликт во время беременности;
- генетическое заболевание, которым страдает мать;
- врождённые дефекты, выявленные у новорожденного (неодинаковые размеры глаз, расположение ушей на разной высоте и другие);
- воспалительные процессы, диагностированные у младенца;
- вирусная инфекция, которую тяжело перенёс ребёнок. В этом случае нейросонография позволяет исключить признаки менингита и энцефалита.
Есть симптомы, которые должны насторожить и побудить к проведению НСГ даже при отсутствии перечисленных выше показаний. Процедура рекомендована, если:
- младенец ведёт себя необычно — не проявляет активности, поверхностно спит, проявляет плохой аппетит, часто срыгивает, выгибает спинку, запрокидывает головку;
- у новорождённого плохая реакция на звуковые и визуальные раздражители — он не отзывается на голос взрослых, не в состоянии смотреть на лицо мамы, не отводя взгляд, не следит за движущейся игрушкой;
- у ребёнка появляются судороги и обмороки;
- он упал и сильно ударился головой.
Показания
Нейросонография головного мозга у новорожденных и детей до года проводится по следующим показаниям:
- Ребенок имеет необычную форму головы;
- Показатели окружности головы выше нормы, при этом показатели окружности груди и прочие стандартные измерения – в норме;
- Состояние новорожденного по шкале Апгар – 7/7 или ниже;
- У новорожденного обнаружено сочетание необычной формы ушей, пальцев, глаз (явление стигмы дизэмбригионеза);
- Пороки некоторых внутренних органов;
- Недоношенность;
- Тяжелые, стремительные или затяжные роды, длительный промежуток между моментом отхода околоплодных вод и схватками;
- Хромосомная патология ребенка;
- Подозрения на ДЦП;
- Частые срыгивания;
- Перинатальные аномалии развития мозга;
- Резус-конфликт у ребенка;
- Повышенная температура тела у ребенка без видимых на то причин.
Кроме того, НСГ – исследование головного мозга проводят у новорожденных, появившихся на свет методом кесарева сечения, а также подвергшихся реанимационным мероприятиям после рождения.
УЗИ головного мозга может также назначаться в рамках скрининга или после лечения указанных заболеваний в качестве контрольного исследования.
Это наиболее общие показания к проведению НСГ у ребенка. Однако по мере роста и развития младенца могут проявляться новые симптомы патологий, поэтому показаниями для проведения нейросонограммы головного мозга месячного ребенка могут стать также:
- Перенесенные инфекционные заболевания (энцефалит, менингит);
- Отставание развития психомоторики;
- Рахит, проявляющийся изменением формы головы и тела;
- Изменения ЦНС, вызванные перенесенными вирусными заболеваниями;
- Травмы головы и родничка;
- Синдром гиперактивности;
- Значительное отставание в физическом и психоэмоциональном развитии.
Показатели, указывающие на норму
В первую очередь врач, выполняющий нейросонографию, оценивает форму и размеры полушарий головного мозга. Нормальной считается их симметричность.
В пространстве, расположенном между левым и правым полушарием мозга, не должно быть жидкости.
Борозды и извилины, покрывающие кору мозга, должны быть чётко выраженными.
В мозговых оболочках недопустимы патологические изменения.
Желудочки мозга — полости, содержащие спинномозговую жидкость — должны иметь чёткие границы и не быть расширенными, в них не должно находиться посторонних включений.
Мозговой водопровод на эхограмме в норме практически не различим.
Чётко видны ножки мозга, представляющие собой гипоэхогенные образования.
Хорошо различима пульсирующая базилярная артерия.
Размеры структур мозга должны лежать в определённых диапазонах:
- тела боковых желудочков — до 4 мм;
- щель между полушариями мозга — от 3 до 4 мм;
- передние рога боковых желудочков — до 2 мм (если исследование проводится в возрасте 1 месяц), задние рога — от 10 до 15 мм;
- большая цистерна мозга — до 10 мм;
- третий желудочек — от 3 до 5 мм;
- четвёртый желудочек — до 4 мм;
- субарахноидальное пространство — приблизительно 3 мм.
Это — далеко не полный перечень признаков нормальной анатомии головного мозга новорожденного. Врачам известен целый комплекс таких показателей. Кроме того, специалист, выполняющий НСГ, принимает во внимание вес, рост и другие характеристики ребёнка, констатируя нормальность анатомии или ставя диагноз. Именно поэтому родителям не нужно пытаться самостоятельно истолковать результаты ультразвукового исследования — это работа для профессионалов.
большая цистерна мозга норма
24 сентября 2014 года в день своего 27- летия я узнала, что беременна. Счастью моему не было предела. Весь день ждала вечера, чтобы сообщить об этом мужу. На работе сотворила открытку, куда вклеила тот самый первый тест со словами: «Любимый, ты скоро станешь папочкой!». Вместе мы уже были 5 лет, беременность была желанная, поэтому мы были на 7 небе. 29 сентября я побежала на узи, т.к. у меня потягивало живот и я переживала, вдруг что-то не так. На узи подтвердили маточную беременность, срок 3 недели. Всю дорогу домой я сияла. Узистка посоветовала сдать мазок на фоне прошедшего воспалительного процесса в придатках, о котором мне еще сообщили в начале лета на узи по поводу нарушения менс. цикла. К слову, воспалительный процесс прошел незаметно для меня, т.к. ничего не болело, поэтому стало для меня новостью. Сдала я мазок, всё изюмительно. Но т.к. все-таки было нарушение цикла, мне прописали дюфастон и фемибион. В 8 недель я встала на учет. Каждый день сидела на ББ, читала о развитии беременности, счастливые посты беременяшек. Анализы все идеальные, самочувствие отличное, узи в 12 недель- все очень хорошо. Распечатали самое первое фото, я налюбоваться не могла на свою кнопочку. Я была самым счастливым человеком на земле! Единственное, что меня огорчало, это то, что пол нам не сказали… Поэтому мы решили сделать себе подарок на новый год и сходить на 3 д узи 29 декабря. К тому времени нам было 18 недель. Узистка долго молчала, все высматривала, затем сказала, что все хорошо, но ее смущает увеличение боковых желудочков мозга. Я в слезы, тут же поднялся тонус. Она начала меня успокаивать, говорить, что возможно все выровняется, т.к. увеличение незначительное ( 8,1 мм при норме 7,6 мм) и выписала рекомендацию на повторное узи в областной больнице. В этот же день я побежала к своему врачу с результатом узи, на что она мне ответила: «Успокойся и даже не переживай, все это ерунда, вот поедешь в областную больницу, тебе там ничего не подтвердят, все будет хорошо». И я ей поверила и успокоилась.
19 января я поехала на узи счастливая и спокойная, строила планы на ближайшую неделю. И вот лежу я на кушетке, узистка водит датчиком, я сразу увидела на экране, что у меня доченька. О боже, какая радость, я всю жизнь так мечтала о доченьке! Следующие ее слова перевернули всю мою жизнь… Она мне сказала, что у моего ребенка очень грубая патология нервной трубки не совместимая с жизнью. Она пригласила еще двух специалистов, которые подтвердили этот диагноз: spina bifida и синдром Арнольда-Киари 2 степени. К тому времени боковые желудочки мозга увеличились уже до 17 мм, большая цистерна и мозжечок не визуализировались в голове за счет их смещения к спинному мозгу, расщепление позвоночника в грудном, поясничном и крестцовом отделах. Мой мир рухнул… Мы рыдали с мужем вдвоем, причитая ЗА ЧТО??? Как, из-за чего это могло произойти у абсолютно здоровых родителей, который никогда не жаловались на свое здоровье? Внятного ответа нам не дал никто: недостаток фолиевой кислоты, экология, генетический сбой… Рекомендация: прерывание беременности по мед. показаниям. Было пролито океан слез. Я не спала ночами, не ела, моя жизнь потеряла смысл. Мы консультировались по знакомым врачам, с гинекологом ЖК — шансов у нас нет никаких, ребенок не сможет жить с этим диагнозом и не факт, что доживет до рождения. Врачи меня всячески утешали, что я еще рожу, что для меня будет лучше прервать эту беременность для того, чтобы я шла навстречу своему счастливому будущему, что никто не виноват в произошедшем и видимо у бога на меня маленько другие планы… Я понимала только одно: я не имею права мучить своего ребенка и причинять боль, она этого не заслуживает, она не виновата…23 января на сроке 22 недели меня простимулировали на роды. Весь тот день мне запрещено было вставать, ко мне постоянно заходили медсестры, поддерживали, утешали. Ночью у меня начались схватки, часа 4 я терпела, потом стало невыносимо, я разбудила медсестру с просьбой дать мне обезболивающее. Она сидела со мной, общалась, пыталась как-то отвлечь. А мне было больнее морально, я рыдала от безысходности. Я родила свою девочку прямо на кровати в 5 утра 24 января. Мне так хотелось посмотреть на нее, но понимала, что если посмотрю — следующим пунктом моего пребывания будет дурка. Далее наркоз, чистка, пустота и боль в душе и слезы, слезы, слезы… На третий день пришло молоко…и вновь истерика — молоко есть, а кормить мне некого. Медсестры опять не отходят от меня, успокаивают. Затем узи, матка плохо сокращается, сгусток крови в матке, наркоз, вакуумаспирация…снова истерика, рыдала, потому что не хотела просыпаться после наркоза. Спасибо медсестрам, которые по очереди приходили ко мне и успокаивали, говоря, что непременно все будет хорошо, по-другому не бывает, что через годик ждут меня в роддоме…Прошло уже полтора месяца, но я не живу, я существую. Я так скучаю по моей девочке, по моей кнопочке, не понимаю, за что ей это. Верю, что она вернется ко мне.
Патологии
Значительную долю всех нарушений, диагностируемых при нейросонографии, занимают расстройства гемодинамики (кровообращения). Врач может выявить геморрагическое или ишемическое поражение, которое станет поводом к немедленному медицинскому вмешательству.
Настораживающий признак — патологическое изменение геометрии мозговых структур. Считаются отклонением от нормы асимметрия полушарий головного мозга, сглаженность извилин, неоднородность и асимметричность желудочков, выход размеров мозговых структур из определённых диапазонов.
Является патологией наличие жидкости в области, расположенной между полушариями.
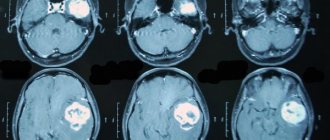
В некоторых случаях при нейросонографии обнаруживаются опухоли, размягчения вещества и кисты.
Так же, как в случае с показателями нормы, выше были перечислены далеко не все признаки патологических отклонений. Их полный комплекс известен врачам, и именно они должны анализировать результаты НСГ. Одни патологии становятся поводом к назначению дополнительных исследований, другие — к немедленному лечению, третьи — к регулярному наблюдению за состоянием здоровья малыша.
Прислушайтесь к мнению врачей и специалистов Минздрава России и не пренебрегайте нейросонографией. Эта безопасная процедура, выполненная своевременно, позволит убедиться в отсутствии патологий, а при их наличии — оперативно принять меры и вернуть ребёнку здоровье.
В первые дни жизни новорожденного берутся различные анализы, делаются прививки, а также проводятся обследования для того, чтобы получить полные сведения об общем состоянии ребенка. Одной из главных процедур является УЗИ головного мозга. Оно позволяет узнать не только о каких-либо отклонениях и степени развития головного мозга, но и проверить габаритные размеры желудочков головного мозга у новорожденного, норма которых составляет определенную величину. Обследование грудничка – важный этап в его жизни, так как не сразу выявленные нарушения и патологии могут отрицательно повлиять на дальнейшую жизнь и развитие младенца.
Что делать, если вдруг УЗИ показало увеличение желудочков головного мозга у новорожденного? Если у новорожденных при увеличенных желудочках головного мозга нормальное состояние и нет каких-либо серьезных невропатологических отклонений, то специалист может назначить регулярные посещения невролога для контроля и отслеживания состояния. Но если отклонения от нормы достаточно серьезные, а невропатологические симптомы выражены ярко, то ребенку необходимо специальное лечение, которое назначается врачом невропатологом.
Зачем нужно проходить
Нейросонография — это одно из обязательных обследований для новорожденных малышей. При наличии показаний его проводят в первые дни или даже первые часы жизни ребенка, для исключения отклонений в развитии центральной нервной системы.
Вот основной перечень показаний, по которым вашему ребенку могут назначить срочную дивгностику:
- во время скрининга по беременности были выявлены изменения в структурах головного мозга;
- во время беременности у вас был тяжелый токсикоз, в том числе поздний (так называемый гестоз), или вы болели инфекционным заболеванием;
- у вас обнаружили внутриутробную инфекцию;
- роды прошли на сроке до 32 недель или позже 40 недель, либо путем кесарева сечения;
- при родах малыш перенес асфиксию;
- вес ребенка при рождении не достигал 2800 граммов;
- голова новорожденного имеет асимметричную или яйцевидную форму.
Это показания к срочному УЗИ головного мозга, когда сделать его нужно как можно скорее. Своевременная диагностика поможет выявить нарушения и максимально скорректировать их. В остальных случаях нейросонография проводится в возрасте 3 месяцев или по назначению невролога.
Причины отклонения развития желудочков головного мозга
На данный момент известно о множестве факторов, влияющих на появление патологий желудочков головного мозга у детей. Все их можно разделить на две категории: приобретенные и врожденные. К приобретенным относят те причины, которые могли возникнуть в ходе беременности мамы ребенка:
- Инфекционные заболевания, которыми болеет женщина при беременности.
- Инфекции и сепсис внутри утробы.
- Проникновение инородных тел в головной мозг.
- Хронические заболевания мамы, которые влияют на нормальное протекание беременности.
- Роды раньше положенного срока.
- Гипоксия плода внутри утробы (недостаточное или, наоборот, усиленное кровяное снабжение плаценты).
- Ненормальная продолжительность безводного периода.
- Травма младенца, полученная при родах (удушение пуповиной или деформация черепа).
- Бурные роды.
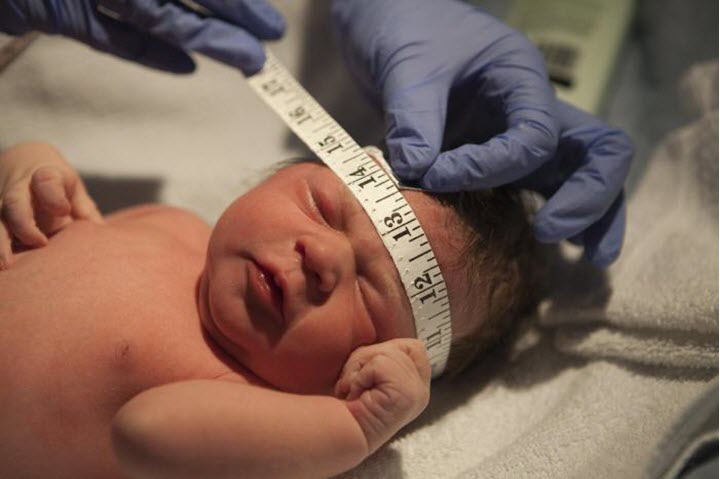
К врожденным же причинам относятся генетическая предрасположенность к увеличению желудочков; аномалии, происходящие в хромосомах, а также различные новообразования (кисты, злокачественные или доброкачественные опухоли, гематомы). Наряду с перечисленными причинами, характерные изменения размеров желудочков головного мозга могут быть спровоцированы черепно-мозговой травмой, кровоизлиянием в мозг, инсультом.
Показания к ультрасонографии головного мозга
- Недоношенность;
- Черепно-мозговая травма, в том числе и родовая;
- Наличие признаков поражения нервной системы.
Однако, особую опасность представляют собой заболевания головного мозга, которые могут протекать скрыто. Длительность бессимптомного или атипичного периодов — от нескольких часов до многих лет.
К моменту уточнения диагноза могут возникнуть грубые внутричерепные изменения, значительно ухудшающие возможности лечения и снижающие качество жизни в дальнейшем. Единственной возможностью выявить эти заболевания на самых ранних стадиях, является массовое ультразвуковое исследование головного мозга (ультразвуковой нейроскрининг).
Медицинский скрининг — это массовое профилактическое обследование с целью выявления опасных для жизни и здоровья заболеваний на самых ранних стадиях с помощью простых, доступных и безопасных методов диагностики.
Необходимость скрининга структурных внутричерепных изменений у новорожденных бесспорна.
Структурные внутричерепные изменения могут формироваться на всех этапах внутриутробного периода (пороки развития, врожденные опухоли, сосудистые мальформации, инфекционные, гипоксически и/или геморрагичекие повреждения).
До рождения скрининговые обследования («антенатальный нейроскрининг») проводятся уже много лет. Состояние головного мозга оценивается во время внутриутробного обследования плода и осуществляется 3 раза за время беременности.
При выявлении грубых изменений мозга рекомендуется прерывание беременности. Но течение самих родов может пагубно отразится на правильно сформированном мозге плода.
При этом ведущая роль отводится гипоксии-ишемии (инфаркты и внутрижелудочковые кровоизлияния) и родовой травме со всеми вытекающими последствиями (внутримозговые и оболочечные гематомы). Кроме этого некоторые изменения могут не выявляться на этапе исследования мозга плода (например, при многоводии и др.).
Несвоевременность диагностики перечисленных изменений могут приводить к развитию эпилепсии, гидроцефалии, детского церебрального паралича или других очень опасных последствий.
Ультразвук достаточно хорошо выявляет эти изменения. Однако, массовое проведение ультразвукового исследования головного мозга новорожденных («постнатальный нейроскрининг») недоступно в основном по экономическим причинам.
Также как и до родов, наиболее целесообразно трехкратное ультразвуковое исследование головного мозга.
Первое исследование должно проводится в 1-2 дни жизни ребенка для более подробного (по сравнению с дородовым исследованием) изучения исходного состояния мозга, а также исключения внутричерепных кровоизлияний.
Второе исследование желательно осуществлять перед выпиской из родильного дома (на 5 день жизни) для ранней диагностики гипоксических повреждений мозга.
В течение первых трех месяцев жизни могут появиться изменения головного мозга, которые нельзя обнаружить раньше (медленно нарастающие атрофии головного мозга, гидроцефалия, внутричерепные кисты и т.д.). Это исследование является заключительным и решающим для прогноза и выбора индивидуальной врачебной тактики.
Если во время одного из скрининг-исследований выявляются изменения мозга, осуществляются лечебные и профилактические мероприятия, позволяющие уменьшить риск осложнений.
Анатомия желудочков головного мозга
Головной мозг человека – очень сложное строение, в котором каждая подструктура и каждая составная часть отвечает за выполнение определённых целей. У людей в мозге находится специальная структура, содержащая спинномозговую жидкость (ликвор). Цель данной структуры – циркуляция и выработка ликвора. У каждого ребёнка и взрослого имеется 3 типа желудочков мозга, а общее их количество – 4. Они связаны между собой посредством каналов и отверстий, клапанов. Итак, различают желудочки:
Боковые желудочки расположены симметрично относительно друг друга. Левый обозначается первым, правый – вторым, они соединены с третьим. Третий желудочек – передний, в нем вмещаются центры вегетативной нервной системы. Четвертый – задний, он по своей форме похож на пирамиду и соединен со спинным мозгом. Изменение размеров желудочков влечет за собой расстройство выработки и циркуляции спинномозговой жидкости, что может привести к увеличению объема жидкости в спинном мозге и нарушению рабочего состояния жизненно важного органа.
Увеличенные желудочки: проявление
Как известно, одной из функций желудочков является секреция спинномозговой жидкости в полость между мозговой и спинномозговой оболочками (субарахноидальное пространство). Поэтому нарушения в секреции и оттоке жидкости приводят к увеличению желудочков в объемах.
Но не всякое увеличение и изменение размеров считается патологией. Если оба боковых желудочка симметрично становятся больше, то волноваться не стоит. В случае, если увеличение происходит ассиметрично, то есть рог одного из боковых желудочков увеличивается, а рог другого нет, то выявляется патологическое развитие.
Увеличение головных желудочков называется вентрикуломегалия. Она существует в 3 видах:
- Боковая (расширение правого или левого желудочков, увеличение заднего).
- Мозжечковая (изменяются размеры мозжечка и продолговатого мозга).
- Патологическое выделение спинномозговой жидкости в лобной области.

Выделяют 3 степени протекания заболевания:
Иногда болезнь сопровождает нарушение работы центральной нервной системы. Нормальным явлением считается увеличение желудочков у крупных детей с нестандартной формой черепа.
Трактовка появления расширенных желудочков
Отклонение от нормальных размеров желудочков не всегда говорит о протекании патологических процессов. Чаще всего данные изменения являются следствием антропологических особенностей малыша. Практически у всех новорожденных до одного года регистрируется вентрикуломегалия. Она появляется в следствие нарушения оттока жидкости или излишнего скопления ликвора.
Согласно статистике, укрупнение боковых желудочков чаще встречается у детей, рожденных раньше срока. У них, в отличие от младенцев, родившихся в положенное время, размеры первой и второй полости более увеличены. При наличии подозрений на асимметрию следует провести замеры, диагностику и определить качественную характеристику.
Симптомы вентикуломегалии
При вентикуломегалии из-за большого количества спинномозговой жидкости у малыша поднимается давление внутри черепа; появляются отеки коры, серого вещества, тканей. Давление нарушает кровяное снабжение мозга, а также наблюдается ухудшение и сбои в работе ЦНС.
Симптомы при увеличении желудочков наблюдаются следующие:
- Возрастание мышечной активности.
- Ухудшение зрения (расфокусировка, косоглазие, опущенный вниз взгляд).
- Дрожь конечностей.
- Странная походка (движение на цыпочках).
- Неактивные рефлексивные проявления.
- Вялое, апатичное поведение.
- Повышенная капризность и раздражительность.
- Бессонница, лунатизм.
- Отсутствие аппетита.
Диагностика заболевания
Диагностика проводится для уточнения диагноза. Врач может заметить хроническую форму вентикуломегалии уже в трехмесячном возрасте ребенка с помощью УЗИ. Обследование включает следующие процедуры:
- Осмотр офтальмологом (таким образом выявляется отечность глаз, гидроцефалия).
- Магнитно-резонансная томография (процедура МРТ помогает следить за ростом желудочков после срастания черепной кости. Для проведения обследования, которое занимает от 20 до 40 минут по времени, малыша погружают в сон при помощи препаратов).
- Компьютерная томография. В данном случае не требуется медикаментозного сна, потому что процедура не занимает много времени. Так что КТ лучший вариант для детей, которые не могут переносить наркоз.
УЗИ назначается детям, родившимся после беременности, во время которой были осложнения. Оно делается в первый год жизни, а если неврологических отклонений нет, то повторно проходится через три месяца.
Расшифровка результатов
При проведении нейросонографии у новорожденных специалист может обнаружить различные патологические изменения. Наиболее часто во время НСГ выявляют следующие отклонения:
- ассиметрия мозговых полушарий, связанная с появлением в мозге объемных образований — опухолей, кист и др.;
- гиперэхогенные округлые структуры, расположенные в глубине головного мозга или рядом с мозговыми оболочками. Они соответствуют кистам, заполненным ликвором;
- увеличение объема желудочков и уменьшение толщины мозговой ткани характерно для гидроцефалии. Заболевание сопровождается ростом внутримозгового давления и сдавлением головного мозга;
- аномалии развития различного строения.
Выявление патологических изменений при нейросонографии не позволяет врачу установить точный диагноз. Результаты НСГ являются показанием для проведения дополнительного обследования — электроэнцефалографии, компьютерной или магнитно-резонансной томографии и др.
Показатели нормальных размеров
Каждый желудочек имеет определенные размеры, которые считаются нормальными. Отклонение от них является патологией. Итак, нормальная глубина третьего желудочка – не более 5 мм, четвертого желудочка – не превышает 4 мм. При замерах боковых в расчет берутся следующие значения:
- Боковые полости – глубина не должна превышать 4 мм.
- Рога в затылочной части – 10 – 15 мм.
- Рога в передней части – 2 – 4 мм.
Глубина большой цистерны – не более 3 – 6 мм. Все полости и структуры мозга должны иметь постепенное развитие, согласованное и имеющее линейную зависимость от размеров черепа.
Виды обследования
Бывают разные виды ультразвуковых исследований разных частей тела, но головной мозг можно обследовать с помощью нейросонографии или допплерографии артерий. Первый вариант назначают и взрослым, и детям. Новорожденному ребенку сделать нейросонографию легче, ведь у него еще есть зоны, доступные для обследования, поэтому ему выполняют ультразвуковое обследование транскраниально через роднички.
Ранее УЗИ самым маленьким пациентам проводили только через роднички, поэтому такая процедура имела недостатки: зависимость от размера открытой зоны, невозможность обследования участка, который находится под сводами черепа. Именно поэтому уже второе десятилетие таким малышам делают транскраниально-чрезродничковую ультрасонографию.
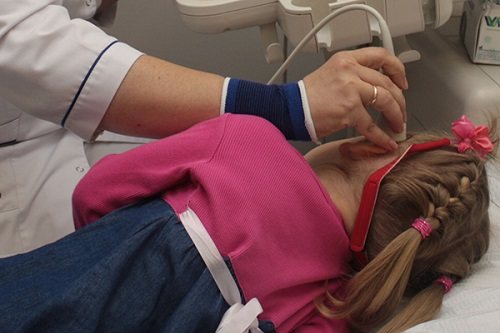
Подросшему ребенку УЗИ головного мозга проводят через височную область
Детям постарше и взрослым назначают обычную транскраниальную процедуру УЗИ. Технология нейросонографии сводится к анализу зоны через височную кость. Эту манипуляцию медик проводит с двух сторон. Назначают процедуру любому пациенту, ведь ограничений по возрасту она не имеет.
Допплерография дает возможность обследовать сосуды головного мозга. Манипуляцию проводят через ту же зону виска или опускаются на уровень шеи. В свою очередь, этот вид диагностики можно разделить на несколько видов.
Один режим используется для обычной процедуры допплерографии, анализа кровотока, а 2 режима диагност выставляет при использовании дуплекса. Это одновременное обследование кровотока в сосудах и просмотр увеличенной картинки части сосуда. Триплекс – тройной режим, при котором специалист сразу же видит кровоток, ход и строение сосуда.
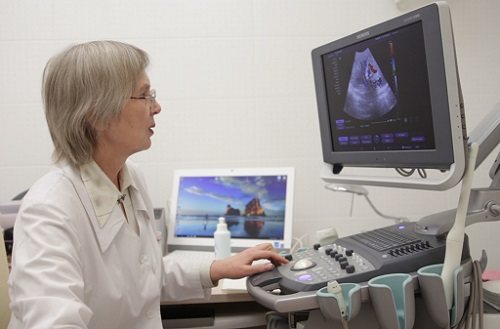
По показанием врач выполняет УЗИ головного мозга с допплерографией
Выбор режима обследования проводится с учетом жалоб пациента и его возраста. Например, новорожденным достаточно 1 режима, а вот при серьезных проблемах (стеноз, недоразвитость сосудов) медик в целях уточнения диагноза может назначить 3 режима (триплекс). Сложную процедуру используют и для диагностирования проблем у пациентов после 45 лет.
Лечение заболевания
Лечение могут назначить только нейрохирург или невропатолог. Обычно используется медикаментозная терапия. Не во всех эпизодах требуется лечение, но применяется оно в случае ярко выраженных невропатологических отклонений. Основными лекарствами являются:
- Диуретики используются для понижения отека мозга, нормализации и ускорения выведения жидкости.
- Калийсодержащие препараты восполняют дефицит необходимого количества калия при ускорении процесса мочеиспускания.
- Витаминные комплексы применяются для восполнения утраченных витаминов, а также для восстановления организма пациента.
- Ноотропы улучшают снабжение мозга кровью, циркуляцию в микротканях и эластичность сосудов.
- Седативные препараты имеют успокоительное действие, снижают неврологические признаки такие, как плаксивость, капризность, раздражительность.
Если причиной появления отклонений размеров полостей головного мозга являются механические повреждения головы, то требуется хирургическое вмешательство.
Что делать, если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Мы отвечаем на 96.81% вопросов.